Сердце сбивается с ритмаАйболит
Сердце сбивается с ритма
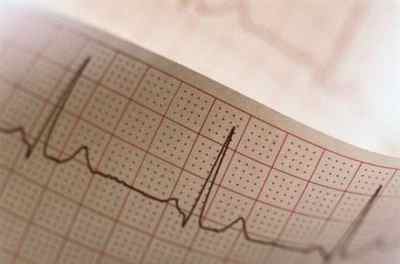
Даже у здорового человека в течение суток могут случаться сбои сердечного ритма. Когда же необходимо лечить аритмию? Аритмию разделяют на несколько видов: мерцательную, тахикардию, брадикардию, экстрасистолию и блокаду.
Вы когда-нибудь замечали, что сердце бьется неправильно: то вдруг замрет, то будто кувыркнется в груди, то застучит быстро-быстро? Такие ощущения зачастую свидетельствуют о мерцательной аритмии. Нередко неприятные симптомы сопровождаются болями в груди, нехваткой воздуха, головокружением. Но мерцательная аритмия может протекать и без всяких симптомов, при этом она не менее опасна для сердца. Вместо полноценного сокращения предсердий возникает лишь их хаотичное подергивание (мерцание), а желудочки сокращаются с частотой 100-150 ударов в минуту и более. В таком состоянии сердце испытывает огромные перегрузки, увеличивается риск инсульта, образования тромба, инфаркта миокарда. Мерцательная аритмия может протекать более или менее стабильно или проявляться в виде сильных приступов (пароксизмов). Нередко человек настолько привыкает к ней, что не замечает перебоев в работе сердца.
Причины. Такая аритмия чаще всего протекает на фоне тяжелых поражений сердца, например, порока митрального клапана. Другие причины — ишемическая болезнь сердца, нарушение функции щитовидной железы (тиреотоксикоз, узловой зоб, аутоиммунный тиреоидит). Приступы мерцательной аритмии могут возникнуть во время инфаркта миокарда, гипертонического криза. Иногда приступы появляются в результате хронического стресса. Нередко причиной мерцательной аритмии становится злоупотребление алкоголем. Существует даже такой термин «сердечные аритмии праздничных дней», когда застолье с обильным возлиянием приводит человека на больничную койку.
Устройте-ка своему сердцу проверку. Посидите спокойно несколько минут, затем поставьте рядом часы, нащупайте на лучевой артерии пульс и подсчитайте частоту сердечных сокращений. Норма для взрослых — 60-80 ударов в минуту. Свыше 90 ударов называют тахикардией. Такой ускоренный ритм не предвещает ничего хорошего — желудочки не успевают наполняться кровью, кровоснабжение всех органов ухудшается, а сердцу катастрофически не хватает кислорода.
Причины. Виновниками тахикардии могут быть обычные житейские ситуации: большие физические нагрузки, волнение и даже перегревание (повышение температуры тела всего на 1 градус ускоряет сердцебиение сразу на 10 ударов). Различные инфекционные заболевания, которые протекают с повышением температуры, также могут вызвать усиленное сердцебиение. Заставляют сердце работать в ускоренном режиме заболевания щитовидной железы, вегетососудистая дистония, железодефицитная анемия. А вот к пароксизмальной тахикардии, при которой наблюдается внезапное, но сильное учащение ритма — до 140-200 ударов в минуту и более, приводят острые и хронические формы ишемической болезни, воспалительные заболевания миокарда, порок сердца.
Иногда происходит ситуация, обратная тахикардии: сердце бьется слишком редко, менее 55 ударов в минуту. Это называется брадикардией. Редкий ритм не позволяет поддерживать кровоток на должном уровне, обделяя кислородом головной мозг, почки и сердце. Если частота сердечных сокращений снижается до 40 ударов в минуту, возникает слабость, холодный пот, головокружение, полуобморочное состояние.
Причины. Если причина редкого ритма не связана с воспалением желчного пузыря и проблемами с желудком, ее надо искать в стенокардии, воспалении сердечной мышцы (миокардите), наследственных дефектах сердца. Брадикардия может наблюдаться и после инфаркта миокарда из-за образования рубцовых изменений тканей. Нередко к замедлению пульса приводят повышенное внутричерепное давление и артериальная гипертония.
Между размеренными сокращениями сердца вдруг появляется будто бы лишнее сердцебиение. При этом могут ощущаться толчок в груди, пульсация в подложечной области, замирание в области сердца, напоминающее ощущение при быстром снижении самолета или лифта. Порой возникает ощущение кратковременной, до 1-2 секунд, остановки сердца с последующим ощущением удара в грудную стенку. Все эти признаки указывают на экстрасистолию. При этом виде аритмии возникают внеочередные сокращения сердца, в результате сердце не успевает отдохнуть между сокращениями, а желудочки — наполниться необходимым объемом крови, поэтому такой сердечный выброс является неполноценным.
Причины. Обычно экстрасистолы не опасны и свидетельствуют о переутомлении, стрессе, недосыпании, недостатке калия в организме, возникающем при нерациональном питании. В норме у здорового человека в сутки может произойти до
1,5 тысячи экстрасистол, не требующих лечения и не влияющих на самочувствие. Выспитесь, отдохните, примите 10-15 капель валерьяновой настойки или «Ново-пассита», съешьте горсть изюма — и сердце придет в норму. Однако встречаются и опасные экстрасистолы. Так, ощущение нехватки воздуха, сильной слабости и головокружения во время экстрасистолии может указывать на поражение миокарда (сердечной мышцы) и ишемическую болезнь, а это требует незамедлительного лечения у специалиста.
Нередко на медосмотре в связи с жалобами на самочувствие или при поступлении в больницу в заключении ЭКГ пишут «блокада». При этом ощутимых нарушений в работе сердца может и не быть. Что это означает? Сокращения сердца происходят под воздействием электрических импульсов, которые создаются и проводятся на все участки сердечной мышцы особой проводящей системой. Нарушение проведения электрического импульса по какому-либо участку сердца называется блокадой. Блокады могут быть постоянными или возникают лишь при некоторых моментах. При блокаде может развиться брадикардия, возникает ощущение замирания сердца, но чаще всего больной ничего не замечает.
Причины. Блокады сердца могут возникать практически при любом поражении сердечной мышцы: стенокардии, миокардите, кардиосклерозе, инфаркте миокарда, а также повышенных нагрузках на сердце (например, у спортсменов).
При появлении подозрений на нарушение ритма обычно врач назначает электрокардиограмму, УЗИ сердца и велоэргометрию (ЭКГ с нагрузкой). Поскольку на обычной ЭКГ аритмия выявляется не всегда (приступ может пройти), врач порекомендует холтеровское мониторирование — регистрацию сердечных сокращений в течение суток. Не удивляйтесь, если потребуется консультация других специалистов. В организме все взаимосвязано, к сбоям сердечного ритма могут приводить, казалось бы, не связанные с сердцем недуги: простатит, язва желудка, холецистит, проблемы с поджелудочной железой и кишечником. Лечение аритмии зависит от причины и вида нарушения ритма. Если она развивается как осложнение другого заболевания (тиреотоксикоза, миокардита), то необходимо устранить основной недуг. Иногда требуется назначение антиаритмических препаратов. Когда аритмия является самостоятельным заболеванием, лекарства, нормализующие ритм, становятся основным способом терапии. Приступая к лечению, соблюдайте режим дозирования, внимательно следите за самочувствием. Нередко какое-то средство помогает стабилизировать ритм, а потом сбои учащаются. Кроме того, некоторые таблетки имеют побочные действия. Например, «Кордарон» хорошо держит ритм при мерцательной аритмии, но негативно влияет на щитовидную железу. Поэтому со временем его приходится заменять другим препаратом.
Больным мерцательной аритмией обязательно прописывают средства для снижения вязкости крови («Кардиомагнил», «Курантил»). При наличии высокого риска инсульта, длительных приступов аритмии назначается «Варфарин». Если вы принимаете этот препарат, помните: не реже одного раза в месяц надо проверять уровень протромбина, лучше МНО (международное нормализованное отношение). При приеме «Варфарина» показатель МНО должен составлять 2-3%, протромбина — 35-45%. Дело в том, что при недостаточной дозе возможен инсульт, а при передозировке — кровотечение. Кроме того, надо четко знать о взаимодействии «Варфарина» с другими лекарствами. Любое оперативное вмешательство, даже удаление зуба, должно проводиться с учетом приема этого препарата. При приеме «Варфарина» нельзя употреблять алкоголь.
Для больных аритмией очень важен здоровый образ жизни. Старайтесь избегать конфликтных ситуаций. Откажитесь от напряженной, беспокойной работы. Обязательно гуляйте на свежем воздухе, чтобы восполнить недостаток кислорода; занимайтесь лечебной физкультурой. Очень полезны плавание, лечебная ходьба. Людям с тахикардией желательно отказаться от кофе, крепкого чая и других возбуждающих напитков, а также не употреблять много чеснока — он может спровоцировать аритмию (не более 2 зубков в день). Не переедайте: переполненный желудок давит на диафрагму и сдавливает сердце. Раз в год проходите санаторно-курортное лечение: прогулки вдоль берега моря (озера), зимой — прогулки на лыжах; прием кислородного коктейля, диета, массаж, хвойные ванны, электрофорез, электросон.
В большинстве случаев аритмию удается преодолеть. Если же нарушения не поддаются терапии или больной не переносит лекарства, ставится вопрос об имплантации кардиостимулятора. Этот медицинский прибор поддерживает в норме частоту сердечных сокращений. Недавно появился еще один метод — радиочастотная абляция. Суть этой процедуры состоит в восстановлении нормального ритма путем «прижигания» маленького участка в сердце при помощи специального катетера. Это позволяет устранить очаг аритмии и вернуть человека к полноценной жизни. Такие операции проводят в специализированных медицинских центрах Сибири, Москвы, Санкт-Петербурга. Для получения квоты на бесплатную операцию нужно обратиться в департамент здравоохранения по месту жительства, имея выписку из больницы, результаты обследований и страховой полис.
http://aybolit.ru/zdravstvuyte/serdtse-sbivaetsya-s-ritma.html
ЭКСТРАСИСТОЛЫ, СБИВАЕТСЯ РИТМ, ПРЕДОБОМОРОЧНЫЕ СОСТОЯНИЯ, НЕСТАБИЛЬНОЕ АД
После долгих стрессов стали беспокоить следующие вещи (в последние 2 недели):
1) Экстрасистолы. Они всегда появляются когда я нервничаю, часто от резкого вдоха, от перевозбуждения, от резких движений (реже просто так на ровном месте). Иногда несколько подряд. При этом толчок в сердце и пауза, сбивается дыхание, ощущение воздуха в горле или в сердце — ощущение воздуха может длиться часами. Нарушается дыхание, я как бы дышу не непроизвольно, а задумываюсь над тем как дышать — животом или грудью, иногда воздух заглатывается. Бывают ощущения, что сердце бьётся как-то неправильно, не ритмично (иногда) — Ритм как будто сбивается от вдоха (резко усиливается на вдохе).
Видимо не все экстрасистолы я ощущаю, т.к., измеряя давление электронным тонометром, в 1/3 случаев у него 1 раз пульс может пикнуть 2 раза подряд с малым интервалом, а потом пауза длиннее обычной (хотя я этого не ощущаю)
2) Перепады давления. От любых эмоций, суеты давление подскакивает, максимум было 160100, оно падает само, но перед тем как нормализоваться держится давление 11090, т.е. с маленькой разницей между верхним и нижним. И это неприятные ощущения. Обычно у меня низкое давление 100/70, иногда падает до 90/65. Если я измеряю давление несколько раз на протяжении 10 минут, я могу получить самые разные цифры (125/80, 100/70).
Не могу пить чай, на него давление сильно реагирует.
3) Предобоморочные состояния
2-х типов:
— обычно вечером по дороге с работы — на ровном месте возникает ощущение внутреннего напряжения, повышается давление, мутит, повышается пульс. Паники нет, но когда я ощущаю, что я одна на улице и могу упасть, то это естественно вызывает страх и усиливает криз. Кое-как добираюсь до дома — становится лучше, хотя неприятные ощущения после подъёмов сохраняются ещё несколько часов (ощущение отёчности рук и ног (но отёка нет), ощущение нереальности происходящего)
— обычно утром (реже) бывают ощущение что сердце слабо бьётся, пульс слабый и редкий (55-60), холодеют руки, слабость в руках, полуобоморочное состояние. Но когда понимаю, что сейчас упаду появляется паника и пульс учащается. Давление при этом нормальное или низкое. Иногда такие ощущение проходят если поесть.
Я уже боюсь выходить на улицу.
ВСД у меня всю жизнь с большими перерывами ремиссии, есть шейный остеохондроз.
На днях делала ЭхоКГ (делаю раз в 2 года, т.к. есть пролапс МК 6 мм с регургитацией 1 ст.) — без изменений
Кардиограмму делали осенью после апендектомии — норма (но тогда у меня не было таких симптомов).
К какому врачу обращаться? Какие исследования необходимо сделать?
http://www.consmed.ru/kardiolog/view/765203/
Сбой сердечного ритма
Правильный ритм имеет большое значение в работе сердца. Благодаря нему поддерживается кровоснабжение органов и успевает восстанавливаться миокард. Именно в ритмичности заключен секрет многолетней безостановочной работы органа.
Поэтому очевидно, что игнорировать признаки нарушения ритма нельзя. Первое, что нужно сделать — исследовать сердце с помощью электрокардиографии или суточного холтеровского мониторирования. Эти методы достоверно определяют наличие аритмии и ее клиническое значение, причем последнее особенно важно, так как далеко не всякая аритмия требует внимания.
Обычно сбитый ритм сердца не ощущается человеком. То, что мы чувствуем как “перебои” или “сбой в работе сердца”, почти всегда оказывается экстрасистолией. Это явление наблюдается у всех и крайне редко вредит здоровью. Реже к ощущению «перебоев» приводят более тяжелые нарушения ритма, тогда нужно думать о прогрессировании болезни сердца и готовиться к серьезному лечению.
Тяжелые аритмии почти никогда не появляются в здоровом сердце, им нужна “почва” в виде перенесенного инфаркта, порока, длительного ревматического процесса или другого органического поражения.
Почему сбивается ритм сердца?
Проводящей системе, представленной сетью узлов и пучков атипичных мышечных волокон, функционально схожих с нервной тканью, свойственна высокая чувствительность к изменениям в условиях работы. Даже незначительные электролитные или гормональные колебания могут на нее повлиять. Изменения, правда, неустойчивы: стоит показателям прийти к физиологическим значениям, как ритм сразу восстанавливается.
Об аритмии как о серьезной болезни, которую нужно держать под контролем и лечить, говорят в том случае, если прослеживаются определенные критерии неблагоприятного течения:
- выраженные субъективные симптомы: ощущение перебоев, тяжести в области сердца, одышка, потеря сознания и др.;
- заметные нарушения гемодинамики, то есть неспособность сердца выполнять свою насосную функцию из-за расстроенного сердечного цикла;
- прогрессирование болезни, ухудшение прогноза.
В таком случае пациента начинают обследовать серьезнее, стараясь найти причину в существующей или давно перенесенной сердечной патологии или других болезнях. Установить её удается не всегда. Собственно говоря, за редким исключением быть однозначно уверенным в какой-то конкретной причине невозможно, так как всегда есть вероятность наличия в сердце не выявленного процесса.
Поэтому на практике причине аритмии зачастую вовсе не придают значения. Главное, что нужно знать о таком больном – как сильно аритмия отражается на здоровье, то есть присутствуют ли признаки неблагоприятного течения, о которых написано выше.
Если говорить о конкретных причинах, почему бывает сбит сердечный ритм, то их существует довольно много. Они могут быть связаны с сердцем, состоянием нервной системы, биохимическим составом крови, приемом лекарственных препаратов и другими патологиями.
Поэтому кардиологу невозможно ограничиться одним только исследованием сердца и приходится изучать организм комплексно. Известно, например, что аритмия бывает следствием искривления грудного отдела позвоночника. В таких случаях неопытным врачам бывает очень нелегко: уже и диагностика проведена в полном объеме, и методов лечения испытано множество, а прогресса от лечения все нет. Зато, как только больной начинает заниматься своей спиной, – ритм восстанавливается «на глазах». Эту связь объясняют ущемлением нервных волокон, выходящих через отверстия в позвоночнике. Некоторые из них участвуют в иннервации сердца.
Самыми частыми причинами, от которых сбивается ритм сердца и дыхание, являются болезни сердца. Когда в нем что-то идет не так, чувствительная проводящая система быстро вовлекается в процесс и развивается аритмия, которую в таком случае называют органической. Прогноз органической аритмии всегда хуже, чем функциональной.
Главную роль играют так называемые коронарогенные болезни: нестабильная стенокардия, инфаркт миокарда, постинфарктный кардиосклероз и др. Коронарогенные они потому, что происходят от плохого кровоснабжения миокарда коронарными артериями. Ишемизированный участок ткани если и не отмирает, то грубо повреждается, и электрическая деятельность в нем сильно отклоняется от нормы. Иногда появляются новые очаги образования импульсов, иногда просто нарушается их проведение.
Аналогичный эффект вызывают воспалительные заболевания – миокардиты.
Очевидно, что столь грубая патология, как порок сердца, может легко нарушить анатомию и функциональное состояние элементов проводящей системы. Это касается также и приобретенных пороков, формирующихся на фоне ревматического поражения сердца. Пороки и ревматизм – частые причины злокачественно протекающих аритмий.
Сбой сердечного ритма. Что делать?
Если человек ощущает «сбой сердечного ритма» в виде перебоев или неравномерного сердцебиения, то это вовсе не значит, что имеет место серьезное нарушение ритма. Скорее всего это был эпизод экстрасистолии – за крайне редким исключением совершенно безопасной «аритмии», с которой живут не меньше 70% населения. А по некоторым данным – все 100%. Поэтому ничего делать при таких «сбоях» не нужно, разве что постараться успокоиться.
Если подобные симптомы стали появляться чаще, если они сопровождают физические нагрузки и вызывают дискомфорт, то нужно обратиться за специализированной помощью. Скорее всего врач назначит электрокардиографию и проведение суточного мониторирования по Холтеру. Это исследование подразумевает считывание ЭКГ в течение целых суток с помощью портативного аппарата, установленного на теле. Только в таком режиме можно получить наиболее полную информацию об электрофизиологии сердца.
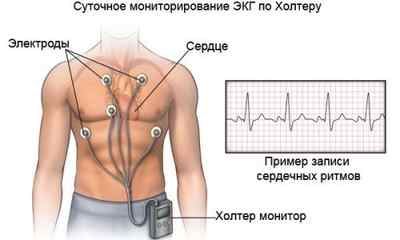
Большее значение имеют ощущения перебоев или сдавления для человека пожилого, уже переносившего инфаркт, или предрасположенного к болезням сердца. Тогда нужно сразу вызывать скорую, чтобы врач с помощью ЭКГ проверил что это за сбой сердечного ритма. Диагноз и краткую характеристику аритмии иногда можно поставить с помощью одной только электрокардиографии. Промедление при таких обстоятельствах может стоить человеку жизни.
Также не следует недооценивать «перебои» сердца спортсменам. Случаи внезапной смерти профессиональных атлетов, за здоровьем которых следят лучшие спортивные врачи, отнюдь не редкость. Поэтому нужно остановиться, если появилось ощущение, что сбился ритм сердца. Что делать в таких случаях должно быть ясно по собственным ощущениям: если чувствуется дискомфорт и тем более сдавление или болезненность за грудиной, надо срочно прервать физическую деятельность и сесть. Крайне важно остановиться сразу, не надеясь доиграть или доделать упражнение. При повторении таких эпизодов нужна консультация и обследование у кардиолога.
Надо заметить, что отсутствие перебоев не говорит о том, что аритмии у человека нет: большинство аритмий не сопровождаются симптомами даже при ярких и выраженных изменениях на электрокардиограмме. Обычно аритмия становится «находкой» на профилактических осмотрах.
http://ritm-serdce.ru/sboj-serdechnogo-ritma.html
Почему сбивается ритм сердца? Причины, признаки и лечение
Многих людей беспокоит то, что у них сбивается ритм сердца. Это явление называется аритмией, и причин его возникновения множество. Сейчас речь пойдет именно о них. Также следует рассказать о первых признаках аритмии и методах ее лечения.
Синусовая тахикардия
Это весьма распространенный вид аритмии, характеризующийся пульсом выше 100 ударов в минуту. Синусовая тахикардия является либо вариантом нормы, либо признаком патологии сердца, эндокринной системы, сосудов и иных органов. Все зависит от индивидуальности случая.
Нормой является периодическая тахикардия – когда сбивается ритм сердца из-за волнения, физических упражнений, чашки крепкого кофе и т. д. Беспокоиться стоит, если такое наблюдается постоянно.
Патологическая тахикардия является тревожным знаком. Сердце работает на высокой скорости, практически на износ. В таких условиях оно не справляется с доставкой в большой и малый круг нужного объема крови, ведь при учащенном сокращении камеры полностью не заполняются.
В результате развивается кардиомиопатия – первичное поражение (расширение) сердечной мышцы, чреватое снижением сократимости миокарда.

Симптомы и причины тахикардии
Вот, из-за чего возникает данное явление:
- Хроническая или острая сердечная недостаточность.
- Ишемические болезни различных форм.
- Кардиомиопатии.
- Врожденные и приобретенные пороки.
- Воспаления в миокарде, сердечной мышце, наружном или внутреннем слое инфекционного или аутоиммунного характера.
- Неврогенные расстройства.
- Эндокринные нарушения.
- Анемия.
- Эмфизема, астма, хронический бронхит.
- Прием противопоказанных лекарственных средств.
- Беременность.
Симптомы тахикардии следующие:
- Боли в груди и иногда в сердце.
- Одышка (даже в состоянии покоя), ощущение нехватки воздуха.
- Сбивается ритм сердца (становится учащенным).
- Быстрая утомляемость и слабость.
- Головокружение.
- Бессонница, беспокойство, раздражительность и эмоциональная лабильность.
Со временем симптомы усугубляются. Чтобы избежать последствий, нужно при первых проявлениях записаться на прием к кардиологу и пройти обследование.
Лечение тахикардии
Когда будет выяснено, по какой причине сбивается ритм сердца, лечение нужно начинать немедленно. Если данное явление спровоцировала тахикардия, то первым делом надо пересмотреть свой образ жизни, питание и режим. Вот общие рекомендации:
- Отказаться от алкоголя и курения.
- Не переедать. Нужно перейти на дробное питание и есть маленькими порциями 5-6 раз в сутки.
- Исключить из рациона все, что содержит кофеин (шоколад, крепкий чай, какао, энергетики и т.д.).
- Отказаться от пряных и горячих блюд.
- Есть больше зелени, фруктов и овощей.
- Спать как минимум 8 часов в сутки.
- Гулять на свежем воздухе. Заниматься легкими физическими нагрузками (плаваньем, например).
- Избегать ситуаций, травмирующих психику, стрессов.
Медикаментозное лечение может назначить исключительно врач. Если тахикардия возникла из-за проблем со щитовидкой, то пациенту пропишут тиреостатики («Мерказолил»).
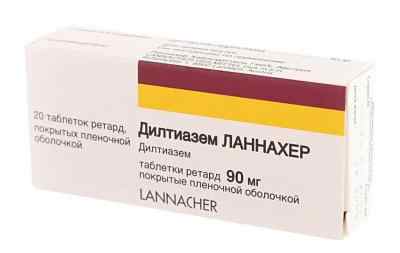
Хорошими корректорами ритма считаются бета-адреноблокаторы – такие, как «Окспренолол» и «Пиндолол». Если препараты данной группы противопоказаны, то их заменяют антагонистами кальция. Лучшими являются «Дилтиазем» и «Верапамил».
Если причиной тахикардии стала анемия, то понадобится принимать микроэлементы, витамины и препараты железа. Например, «Феррум-Лек». В случае сердечной недостаточности, кроме бета-блокаторов, и прочих антиаритмиков назначают «Дигоксин», «Целанид» и другие гликозиды.
Неврогенную форму заболевания лечат у психотерапевта и невролога. Терапия сопровождается приемом седативных средств («Люминал», «Реланиум»), транквилизаторов, а еще «Афобазол», «Адаптол», травяные чаи, боярышник, валериану, пустырник и т.д.
Синусовая брадикардия: причины
При данном явлении тоже сбивается ритм сердца. Только наблюдается не ускорение, а замедление ритма – менее 60-50 ударов в минуту. Брадикардия, как и тахикардия, может быть нормой. Не нужно беспокоиться, если она вызвана следующими причинами:
- Хорошая физическая подготовка. У людей, привыкших к повышенным нагрузкам, ритм в состоянии покоя замедляется.
- Умеренная гипотермия.
- Возраст.
- Идиопатическая брадикардия.
- Стимуляция рефлекторных зон.
Также брадикардия может являться побочным эффектом от приема некоторых медикаментов. Но ритм сердца сбивается и по другим причинам, среди которых есть и патологические. Нередко брадикардию вызывает что-то из следующего списка:
- Нейроциркуляторная дистония.
- Давление на каротидный синус.
- Невроз с вегетативной дисфункцией.
- Надавливание на глазные яблоки.
- Повышенное внутричерепное давление.
- Язвенная болезнь желудка и 12-перстной кишки.
- Микседема.
- Инфаркт миокарда.
- Кардиосклероз.
- Миокардиодистрофия.
- Миокардит.
Брадикардия бывает также токсической. Она развивается при гепатите, сепсисе, уремии, отравлении фосфорорганическими соединениями, брюшном тифе, гиперкалиемии, гиперкальциемии и т. д.
Симптомы и лечение барикардии
К признакам сбившегося ритма сердца в случае барикардии относят такие проявления:
- Головокружение.
- Слабость.
- Полуобморочные состояния.
- Усталость.
- Затрудненное дыхание.
- Колебания АД.
- Дискомфорт в груди.
- Кратковременные расстройства зрения.
- Нарушение памяти и концентрации внимания.
- Эпизоды спутанного мышления.
Нарушениями кровообращения брадикардия не сопровождается, и развитие клинической симптоматики не вызывает. Но в крайних, запущенных случаях головной мозг испытывает гипоксию. Именно поэтому часто возникает потеря сознания и судороги. Это опасные состояния, и они требуют оказания неотложной медицинской помощи. В противном случае может остановиться дыхательная деятельность.
Итак, если из-за брадикардии сбивается ритм сердца – что делать? Если она имеет экстракардиальную, токсическую или органическую форму, то терапия направляется на лечение основного заболевания. При гемодинамических нарушениях назначают препараты, содержащие кофеин, эфедрин, изопреналин, экстракт элеутерококка, корень женьшеня, красавку и т. д.
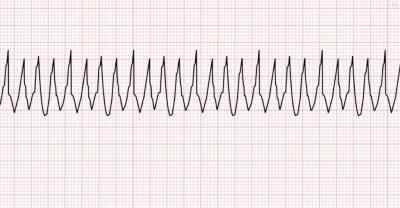
Пароксизмальная тахикардия
Данное явление также необходимо затронуть вниманием. Если человек жалуется, что у него сердце иногда сбивается с ритма, есть вероятность, что у него пароксизмальная тахикардия. Это приступы с частотой сокращений от 140 до 220 (и более) ударов в минуту. Они возникают под воздействием эктопических импульсов.
По этиологии данное явление схоже с экстрасистолией. Причины его возникновения обычно следующие:
- Повышенная активность симпатического отдела нервной системы.
- Склеротические, дистрофические, некротические, воспалительные поражения сердечной мышцы.
- Ишемическая болезнь, инфаркт миокарда, гипертония, пороки.
- Продольная диссоциация.
- Влияние психоэмоциональных факторов.
Пароксизмальная тахикардия всегда начинается внезапно и отчетливо. Заканчивается точно так же. Но продолжительность может варьироваться. У одних людей она длится несколько секунд. У других – 2-3 суток.
Сначала человек ощущает толчок в сердце, которое переходит в учащенное сердцебиение. Параллельно наблюдаются такие симптомы:
- Головокружение.
- Шум в голове.
- Чувство сжимания сердца.
- Потливость.
- Тошнота.
- Легкий субфебрилитет.
- Метеоризм.
Когда ритм нормализуется, возникает полиурия – усиленное мочеиспускание. Урина выделяется в большом объеме. Она имеет низкую плотность и светлый цвет.
Если сбивается ритм сердца и дыхание именно из-за пароксизмальной тахикардии, нужно как можно быстрее начать лечение. Затянувшееся состояние может привести к пониженному АД, постоянно слабости и регулярным обморокам.
Терапия пароксизмальной тахикардии
Если именно из-за этого сбивается ритм сердца, лечение врач назначит с учетом длительности приступов, формы аритмии, а также наличия или отсутствия осложнений.
Часто больных госпитализируют. Если приступы случаются чаще двух раз в месяц, то может быть назначено хирургическое лечение.
Чтобы экстренно купировать пароксизм, нужно прибегнуть к одному из вагусных маневров. Это проба Вальсальвы, Ашнера и Чермака-Геринга, натуживание, вызов рвотного рефлекса, обтирания холодной водой и т.д.
Неотложная помощь подразумевает введение внутрь вены универсальных антиаритмиков. Самыми эффективными являются «Новокаинамид», «Пропранолол», «Аймалин», «Хинидин», «Ритмодан», «Этмозин», «Изоптин», «Кордарон».
Даже те пациенты, у которых сердце сбивается с ритма на несколько секунд, обязаны наблюдаться у кардиолога. Только врач может определить объем и схему назначения антиаритмической терапии.

Экстрасистолия
Возможно, у человека наблюдается данный вариант нарушения, если он заметил, что у него давно сбился ритм сердца. О причинах, признаках и лечении экстрасистолии поэтому тоже стоит рассказать.
Данное нарушение характеризуется внеочередными сокращениями всей сердечной мышцы или ее отдельных частей. Проявляется такими симптомами:
- Чувство замирания сердца.
- Нехватка воздуха.
- Тревога.
- Стенокардия. Возникает из-за снижения сердечного выброса.
- Обмороки, парезы.
- Перебои и замирание в работе сердца.
- Приливы жара.
- Дискомфорт, слабость, потливость.
К причинам экстрасистолии относят такие факторы:
- Химические и пищевые факторы.
- Употребление алкоголя.
- Курение.
- Наркотики.
- Вегетативная дистония.
- Остеохондроз шейного отдела.
- Неврозы.
- Поражения миокарда.
- Лихорадочные состояния, тиреотоксикоз.
- Нарушение соотношения в клетках миокарда ионов кальция, магния, калия и натрия.
Если из-за экстрасистолии сбивается ритм сердца – что делать? В первую очередь обратиться к кардиологу и неврологу. Обычно пациентам назначают прием успокоительных сборов (настойка пиона, мелисса, пустырник), седативные средства («Диазелам», «Рудотель»).
Но это лишь пример. Назначают и подбирают дозировку антиаритмического медикамента лишь после проведения холтеровского ЭКГ-мониторирования. Как правило, прописывают прием таких препаратов, как «Соталол», «Прокаинамид», «Лидокаин», «Амиодорон», «Хинидин», «Дилтиазем» и сукцинат этилметилгидроксипиридина.

Фибрилляция предсердий
Данное явление еще называется мерцательной аритмией. Это нарушение характеризуется сокращение предсердий с частотой 350-700 в минуту. Оно является наиболее часто встречающимся видом аритмии. И если человек задумывается о том, почему сбивается ритм сердца, то велика вероятность, что он страдает фибрилляцией.
Возникновению данной патологии способствуют следующие состояния:
- Ишемическая болезнь.
- Опухолевые и воспалительные поражения миокарда.
- Артериальная гипертензия.
- Пороки сердца.
- Кардиомиопатии.
- Недостаточность сердца.
- Сахарный диабет.
- Повышение функции щитовидной железы.
- Проблемы с лишним весом.
- Обструктивные процессы в легких хронического характера.
- Перенесенные операции.
- Поражения током.
- Алкогольная зависимость.
Симптомы фибрилляции следующие:
- Боли в области сердца и дискомфорт в грудной клетке.
- Слабость.
- Головокружения и даже обмороки.
- Частое мочеиспускание.
- Одышка.
- Изменение качества жизни.
- Уменьшение переносимости физических нагрузок.
- Нарушение чувствительности.
Любые, даже незначительные проявления игнорировать нельзя. И про минимально выраженном течении может возникнуть кардиоэмболический инсульт, чреватый неврологическими нарушениями и иными неприятными последствиями.
Лечение фибрилляции предсердий
Выше были рассмотрены свойственные для данного нарушения причины и признаки. Сбился ритм сердца, и врач диагностировал мерцательную аритмию? Пора начинать лечение. Оно может быть направлено на одну из следующих целей:
- Восстановление синусового ритма.
- Профилактику тромбоэмболий.
- Предупреждение срывов ритма.
- Поддержание ЧЧС.
Изначально врач прописывает медикаментозное лечение. Если оно оказывается неэффективным, то приходится переходить на электроимпульсную терапию. В крайнем случае назначают радиочастотную абляцию – лечение посредством радиоволн.
Для медикаментозного восстановления ритма используют блокаторы медленных кальциевых и натриевых каналов, сердечные гликозиды, бета-блокаторы, антиаритмики, а также препараты калия и магния.

Брадиаритмия
Это последний тип нарушений из наиболее часто встречающихся, для которого характерно нарушение сердечного ритма. Брадиаритмии свойсвенна частота сокращений менее 60 ударов в минуту.
Обусловлено это явление самыми разными причинами. Опасность данного нарушения заключается в том, что если количество ударов составляет менее 45 в минуту, то риск потери сознания увеличивается в разы.
Брадиаритмиями называются различные аритмии – атриовентрикулярные и синоатриальные блокады, остановка синусового узла, синдром его слабости, замещающие ритмы, блокады ножек пучка Гиса.
На самом деле, проблемы, связанные с сердцебиением, могут указывать на любую патологию. Их существует десятки. Поэтому для уточнения причины и получения компетентных врачебных рекомендаций надо отправляться к кардиологу. Вид нарушения ритма, степень изменения проводимости, тип блокады, направление распространения волн возбуждения и многие другие особенности удастся определить после проведения ЭКГ.
http://fb.ru/article/403595/pochemu-sbivaetsya-ritm-serdtsa-prichinyi-priznaki-i-lechenie
Почему сердце сбивается с ритма
Сокращение сердечной мышцы проходит в определенном ритме и с определенной скоростью. К сожалению, мы не можем контролировать или менять сокращения сердца, как, например, управлять руками или ногами. Обычно в состоянии покоя ритм сердца — это 60-80 ударов в минуту. Однако временами сердце ускоряется, замедляется, бывает нестабильным (прерывистым) — и мы начинаем чувствовать дискомфорт.
Нарушение ритма работы сердца называется аритмией.
Что же стоит знать об аритмии, чтобы вовремя выявить это расстройство и избежать возможных осложнений? Вашему вниманию несколько разъяснений от врача-кардиолога Оксаны Степановны Барабаш — это ответы на часто задаваемые вопросы посетителей Медицинского центра Святой Параскевы.
Какие симптомы аритмии сердца и как проявляется заболевание?
— Симптомы аритмии проявляются перебоями в работе сердца, учащенным сердцебиением, ощущением провала, замиранием сердца. В молодом возрасте причины аритмии, часто связано не с болезнями сердца, а с влиянием на организм различных факторов (отрицательные эмоции, стресс, курение, алкоголь, инфекции, интоксикации, прием лекарств).
Причины аритмий могут быть связаны с заболеваниями других органов и систем (дыхательной, пищеварительной, эндокринной, нервной), снижением гемоглобина в крови. У лиц старшего возраста аритмии может быть проявлением повышенного артериального давления, ишемической болезни сердца, приобретенных клапанных пороков.
— Как диагностировать аритмию сердца?
— Лучшим методом диагностики аритмии является электрокардиограмма (ЭКГ). Но если в момент проведения ЭКГ симптомы аритмии отсутствуют, то кардиограмма будет в пределах нормы. Поэтому иногда применяется суточное мониторирование ЭКГ — обследование, при котором проводится постоянная запись ЭКГ (в течение 24 ч.). Если за это время аритмия возникает, ее можно диагностировать. — Сколько есть видов аритмий сердца? — Различают несколько видов аритмий:
- Синусовая тахикардия — ускорение пульса до 150 ударов, причиной таких изменений может быть физическая нагрузка.
- Синусовая брадикардия -наблюдается замедление ритма — менее 60 ударов в минуту.
- Параксизмальна тахикардия — внезапное ускорение ритма в состоянии покоя до 120-140 ударов.
- Екстрасистолия- это нарушение сердечного ритма, характеризующееся внеочередными сокращениями всего сердца или отдельных его камер (предсердий, желудочков).
- Фибрилляция предсердий (мерцательная аритмия) — может не ощущаться, но в это время происходит неравномерное, хаотичное сокращение отдельных групп мышечных волокон и предсердия.
- Брадиаритмии — группа аритмий, характеризуется сповильненнями неритмичностью пульса. Сюда входят синоатриальные и атриовентрикулярных блокады, синдром слабости синусового узла, остановки синусового узла, двух- и трипучкови блокады ножек пучка Гиса, замещающие ритмы.
— Какие аритмии опасны?
— Опасные виды аритмий, возникающих при структурных заболеваниях сердца. Например, во время или после инфаркта миокарда, при миокардитах (воспалительных заболеваниях сердца), кардиомиопатиях (патология сердечной мышцы), врожденных дополнительных путях проведения, врожденных или приобретенных пороках сердца на фоне гипертонического криза.
Особое внимание уделяем желудочковым нарушением ритма (аритмии, возникающие из желудочков сердца): частые желудочковые экстрасистолы (особенно полиморфные, политопные — из разных участков желудочков), пробежки / пароксизмы желудочковых тахикардий.
Такие аритмии могут спровоцировать возникновение фибрилляции желудочков, и при отсутствии немедленной медицинской помощи (а именно дефибрилляции) это приводит к остановке сердца и внезапной смерти. Также не менее важны ситуации, когда брадиаритмии (замедление пульса, жидкий неритмичный пульс) вызывают головокружение или потерю сознания. В таком случае можно рассматривать вопрос об имплантации-установки кардиостимулятора (устройство, налаживает нормальный ритм сердца).
— Что пациентам с тем или иным нарушением ритма делать, а чего следует избегать?
Каждый отдельный случай аритмии требует осмотра и консультации врача, который определяет возможные причины, потенциальную опасность для пациента и дальнейшую тактику: наблюдение или лечение. Преимущественно в старшем возрасте при возникновении аритмии следует избегать психоэмоциональных и физических нагрузок, длительного пребывания на солнце, в душном помещении. У молодых и в возрасте, наоборот, подвижный образ жизни и дозированные физические нагрузки могут способствовать избежание аритмии и хорошему самочувствию. Поэтому универсальных рекомендаций нет.
Возможно уберечь себя от аритмии сердца?

Есть несколько советов:
При аритмиях, если нет противопоказаний, можно использовать следующие средства народной медицины на основе целебных злаков.
- 40 г травы пустырника сердечного,
- 40 г травы золотарника,
- 40 г мелиссы лекарственной,
- 40 г цветков гречихи посевной,
- 1 стакан крутого кипятка.
Способ приготовления. Измельченное сырье перемешать, 2 ч. л. поместить в эмалированную посуду, залить кипятком. Настоять до охлаждения. Полученный настой процедить. Сырье отжать.
Способ применения. Пить в течение дня маленькими глотками. Принимать в течение 2 недель, перерыв 7 дней, затем опять принимать 2 недели.
- 20 г травы пустырника лекарственного,
- 20 г травы золотарника,
- 20 г побегов калины,
- 20 г корня валерианы,
- 20 г льняного семени (молотого),
- 1 стакан кипяченой воды.
Способ приготовления. Измельченное сырье перемешать, 2 ч. л. поместить в эмалированную посуду, залить кипятком. Настоять до охлаждения. Полученный настой процедить. Сырье отжать.
Способ применения. Пить в течение дня маленькими глотками. Принимать в течение месяца.
- 25 г корня стальника колючего,
- 25 г травы горицвета весеннего,
- 25 лепестков подсолнечника,
- 25 г листьев березы,
- 1 стакан кипяченой воды.
Способ приготовления. Измельченное сырье перемешать, 1 ч. л. поместить в эмалированную посуду, залить кипятком. Кипятить на водяной бане в течение 20 минут. Настоять до охлаждения. Полученный настой процедить. Сырье отжать.
Способ применения. Принимать 2 – 3 раза в день во время еды. Курс лечения – 1 месяц.
- 2 части укропа (плоды),
- 1 часть мать-и-мачехи (листья),
- 2 части травы желтушника,
- 2 части лепестков подсолнечника,
- 1 л кипяченой воды.
Способ приготовления. 1 ст. л. сбора залить кипятком, настаивать 1 час. Полученный настой процедить.
Способ применения. Принимать по 1/2 стакана 5 – 6 раз в день в течение месяца.
- 40 г измельченных корней любистка,
- 40 г измельченных корней кукурузы,
- 1 л отчищенной воды.
Способ приготовления. Полученный сбор засыпать в эмалированную посуду, залить 1 л воды, довести до кипения, кипятить 7 – 8 минут, настаивать в термосе 30 минут. Полученный отвар процедить.
Способ применения. Принимать по 1/2 стакана 3 раза в день через 30 минут после еды. Проводится 3 курса по 7 дней с интервалом в 5 – 7 дней.
- 1 часть листьев морской капусты,
- 2 части кукурузных рылец,
- 2 части хвоща (трава),
- 2 части росянки (трава),
- 1 л кипятка.
Способ приготовления. 3 ст. л. полученного сбора поместить в эмалированную посуду, залить кипятком. Кипятить на водной бане 30 – 60 секунд. Настаивать в термосе 1 час. Полученный настой процеживают. Сырье отжимают.
Способ применения. Полученный настой принимают по 1/2 стакана 6 раз в день после еды в течение 2 недель.
- 20 г цветков василька,
- 20 г березовых почек,
- 20 г корня девясила,
- 20 г кукурузных рылец,
- 20 г листьев толокнянки,
- 20 г цветков гречихи,
- 1 стакан крутого кипятка.
Способ приготовления. 2 ст. л. сбора засыпать в эмалированную посуду, залить кипятком, прокипятить на водяной бане. Остудить. Полученный отвар процедить. Объем отвара довести до первоначального.
Способ применения. Принимать по 1/2 стакана 2 раза в день за 30 минут до еды. Не рекомендуется употреблять на ночь.
- 1 часть корней копеечника чайного,
- 1 часть цветков липы,
- 1 часть плодов малины,
- 1 часть льняного молотого семени,
- 2 стакана крутого кипятка.
Способ приготовления. 4 ст. л. полученного сбора поместить в эмалированную посуду, залить кипятком, настоять на водяной бане в течение 30 минут. Остудить. Полученный отвар процедить. Сырье отжать.
Способ применения. Принимать по 1 стакану 2 раз в день непосредственно за 5 – 7 минут до приема пищи в течение 1 месяца. При отсутствии положительного эффект курс лечения повторить с перерывом в 2 недели.
- 1 ст. л. копеечника чайного,
- 1 ст. л. бузины черной,
- 1 ст. л. цветков арники горной,
- 1 с. л. цветков гречихи посевной,
- 1 ч. л. розмарина лекарственного,
- 1 стакан крутого кипятка.
Способ приготовления. 1 ст. л. полученного сбора поместить в эмалированную посуду, залить кипятком, настоять до остывания. Полученный настой процедить. Сырье отжать.
Способ применения. Принимать по 1/4 стакана 2 раза в день непосредственно за 20 минут до приема пищи в течение 2 месяцев. При отсутствии положительного эффекта курс лечения повторить.
- 1 часть корней копеечника чайного,
- 2 части цветков полыни,
- 2 части цветков ромашки аптечной,
- 2 части листьев черной смородины,
- 2 части цветков эспарцета,
- 1 стакан крутого кипятка.
Способ приготовления. Полученный сбор поместить в термос, залить кипятком, настоять в течение 12 часов. Остудить. Полученный отвар процедить. Сырье отжать.
Способ применения. Принимать в течение дня маленькими глотками. Принимать в течение 1 недели, затем перерыв 4 дня и опять принимать в течение недели.
- Небольшие поражения могут проявляться симптомами кардиосклероза в виде аритмии сердца и нарушения внутрисердечной проводимости
- Стенокрадия
- Гипертония (АД высокое), мерцательная артмия
http://medanalises.net/diagnoz-serdtsa/aritmiya-serdca-prichiny.html
Аритмия: симптомы и лечение
Если их количество резко снижается, появляется брадикардия, при этом интенсивность сокращений не нарушается. Заметить изменения в сердцебиении очень просто, так как у любого человека сердце бьется со скоростью 65-70 ударов за минуту, любое отклонение от нормы говорит о развитии заболевания.

Симптомы аритмии
В большинстве случаев симптомы не появляются вообще, но бывают и другие случаи, когда человека беспокоит его сердечный ритм. Основные симптомы болезни:
- ускоренное сердцебиение;
- пропущенное или недостаточное сокращение сердца;
- очень сильное ощущение сердцебиения, словно оно вот-вот выскочит из груди;
- частые падения в обморок или потемнение в глазах;
- дискомфорт либо болевые ощущения в груди;
- слабость или утомляемость;
- одышка и ускоренное дыхание.
Но говорить о том, что все симптомы сигнализируют о наличии заболевания нельзя, потому что они могут возникнуть в случае обычного стресса или испуга, когда нервная система сильно возбуждается.

Причины аритмии
Сложно сказать, почему конкретно появляется аритмия. Существует две основные причины развития заболевания, а именно – нарушение в нервных узлах сердца, которое вызывает аритмию через некоторое время. Также болезнь появляется вследствие хронических заболеваний, в том числе заболеваний ЖКТ и ЦНС.
Если возникает нарушение в нервных узлах сердца, может измениться кровоснабжение в организме. Все внутренние органы работают корректно лишь в тех случаях, когда восстановлено правильное кровообращение, зависящее напрямую от работы сердца. Определяется ритм в зависимости от проводящей системы сердца, за которую отвечает сеть нервных узлов. Все узлы имеют сложное строение, которое позволяет им проводить все электрические импульсы в волокна и пучки, имеющие множество нервных окончаний. Из-за импульсов мышцы сердца сокращаются в нужном темпе, образуя нужную частоту, равномерность и синхронность работы сердечнососудистой системы.
Основной узел ответственный за сердечную систему находится на самом верху в правом предсердии. Также его часто называют узлом синусовым или Кис-Фляка, так как он проводит контроль всех сердечных сокращений, который зависит напрямую от активности человека, особенностей его ЦНС и времени суток. Каждый импульс в синусовом узле контролируется предсердием, и провоцирует сокращение, направляя их к предсердно-желудочковому узлу. Также его называют атривентрикулярным узлом, а находится он в области желудочков и предсердий, примерно на границе между ними. В некоторых ситуациях он вырабатывает импульсы, но если он работает нормально – он замедляет импульсы, в то время как предсердия сокращаются, и перегоняет кровь в желудочки. Далее импульсы передаются через ткани в пучки Гиса, а потом в желудочки, после чего происходят сокращения. Состоит пучок Гиса из двух ответвлений, чьи волокна состоят из Пуркинье, которые ведут к желудочкам. Именно это обеспечивает синхронность работы. Когда сокращение возникает – сердце начинает отдыхать и ожидать очередного сокращения.
Синусовый ритм характеризуется 60-80 ударами за одну минуту, это нормальное количество ударов в сердечнососудистой системе, при возникновении отклонений их количество меняется. Если ритм изменился, и ударов стало больше или меньше, нужно пройти медицинское обследование, так как это говорит о развитии аритмии. Происходит это в основном из-за нарушения качества и количества импульсов, причем лишь в одном из нервных узлов, но даже нарушение в одном из них вызывает проблемы на всех участках. Сердце останавливается в том случае, если ритм нарушился на 17%. Обычно срабатывает функция защиты проводящей системы, при этом сердце начинает контролироваться другим узлом.
Но заболевание может появиться и по другим причинам, например, при наличии хронических заболеваний у человека. Если в крови повышается адреналин, падает сахар, увеличивается количество гормона поджелудочной железы – сердцебиение усиливается либо замедляется, что приводит к аритмии. Заболевание может спровоцировать нарушение водно-солевого баланса в организме, это уменьшает количество калия, кальция, натрия и магния в организме. Происходит понижение количества кислорода в крови, поэтому появляется нарушение в работе сердца. Возникнуть аритмия может и по той причине, что изменилась работа сердечнососудистой системы, например, развился атеросклероз или появились пороки сердца. Наиболее часто влияет на появление заболевания образ жизни, такие привычки, как употребление спиртного, курение сигарет, прием антибиотиков и так далее – вызывают проблемы с сердцем. Общая интоксикация организма тоже влияет на сердцебиение. Сократите прием лекарств, употребляйте их лишь в случае необходимости после консультации с врачом, так как это может вызвать аритмию.
Какие бывают виды аритмии
Как уже было сказано выше, ответственный за появление электрических импульсов узел – синусовый, поэтому различают синусовую аритмию. Если человек имеет синусовую тахикардию, сердечная мышца может сокращаться со скоростью 90 ударов за минуту, что очень много. В основном ощущается подобный симптом в виде сильного сердцебиения, которое возникает вследствие повышенных нагрузок на тело и нервных срывов. Возникнуть заболевание может из-за увеличения температуры тела во время простуды или бронхита. Разумеется, нельзя констатировать, что именно эти симптомы характеризуют заболевание, оно может появиться само собой.
Синусовая брадикардия характеризуется резким снижением сердечного ритма, количество ударов достигает 55 в одну минуту или даже меньше. Появляется заболевание абсолютно у всех, даже у физически здоровых людей, занимающихся спортом. Сбивается ритм не только во время бодрствования, но и во время сна. Обычно она появляется вместе с сердечными заболеваниями и гипотонией, основная причина появления болезни – ухудшение функции щитовидной железы. Ощущение боли в области сердца усиливается с каждым днем, к тому же заболевание сопровождается головокружениями и слабостью.
Синусовая аритмия определяется за счет того, что у человека сбивается чередование сердечных ударов. Наиболее часто заболевание встречается у подростков и детей. Далеко не всегда заболевание имеет связь с дыхательной функцией, когда человек делает вдох, его сокращения сердца становятся чаще, а когда делает выдох, их становится меньше. Как правило, из-за дыхательной аритмии человек не испытывает очень сильного дискомфорта, симптомы практически не чувствуются, поэтому заболевание можно не лечить. Проверить наличие синусовой аритмии очень просто: задержите дыхание и замерьте количество ударов в минуту, если оно в норме – заболевание не опасно для здоровья.
Экстрасистолия характеризуется беспорядочными сокращениями сердечной мышцы. У людей со здоровым сердцем могут появляться экстрасистолы, которые провоцируются всевозможными заболеваниями или вредными привычками. Стандартное ощущение данного вида аритмии – толчки и мощные удары в области сердца, иногда ощущается, что сердце словно застывает.
Пароксизмальная тахикардия не так опасна для здоровья, обычно человек чувствует свое сердцебиение и оно достаточно частое. Со временем заболевание может усугубиться и частота ударов в минуту достигает 200 ударов в минуту, как правило, подобное количество ударов резко появляется и исчезает. Основные признаки заболевания: слабость, повышенное сердцебиение, потливость.
Мерцание предсердий по-другому называют мерцающей аритмией, его характеризуют как нарушенное сокращение нескольких сердечных волокон. Обычно предсердие полностью не сокращается, поэтому желудочки не имеют определенного ритма и частота ударов достигает 150 в минуту. Далее сердцебиение заметно ускоряется, количество сокращений в минуту достигает 300 ударов, что очень много. Подобное состояние встречается у людей с пороком сердца, людей употребляющих алкоголь и имеющих заболевания щитовидной железы.
Лечение аритмии народными средствами
Если появилось нарушение в работе сердца, нужно найти основное заболевание и заняться его лечением. Нередко основная проблема заключается в ревматизме, кардиосклерозе, сердечных неврозах и миокардах. Вылечить заболевание можно даже народными методами, но все же лучше посетить врача перед приемом травяных сборов.
Заварите 10 граммов цветков календулы в 400 миллилитрах кипятка, после чего дайте смеси настояться 2 часа. Процедите и пейте половину стакана несколько раз в день. Смешайте 2 части шишек хмеля, травы тысячелетника, листьев мелисы, и корня валерианы по 3 части. Примерно 20 граммов сбора заварите 200 миллилитрами кипятка, дайте настояться один час и процедите. Употребляйте 4 раза в день по 50 миллилитров.
Если возникают приступы сердцебиения, можно заварить цветки синего василька примерно 40 граммов на стакан кипятка. Настаивайте цветки один час и процедите, употребляйте по одной третьей стакана несколько раз в день за 20 минут до еды.
Для борьбы с атеросклерозом используют кору рябины, около 200 граммов тщательно измельчают, а потом заваривают в 500 миллилитрах воды. Прокипятите в течение 2 часов рябину, а потом процедите и употребляйте по 5 раз в день около 50 миллилитров отвара.
Смешайте листья вахты, цветы клевера, кожуру яблок, тысячелетник (траву), землянику и фенхель, после чего заварите кипятком и дайте настояться в термосе 12 часов. Употребляйте 50 миллилитров отвара раз в три часа, но предварительно тщательно процедите.

Возьмите траву донника, листья земляники, плоды шиповника, боярышника, корни спаржи, траву перечной мяты и листья наперстянки. Сделайте все то же самое, что в прошлом рецепте. Употреблять можно 5 раз в день.
Перемешайте плоды фенхеля с листьями сныти, вахты, лесной земляники, наперстянки и побегами багульника. Возьмите все поровну и перемешайте, тщательно измельчите, чтобы смесь превратилась в порошок. Залейте 20 граммов порошка в двух стаканах кипятка, а потом кипятите 10 минут.
Дождитесь, пока смесь не остынет до комнатной температуры. Употребляйте 50 миллилитров несколько раз в день, но предварительно процедите. Можно воспользоваться другими ингредиентами, возьмите траву пустырника, мяту перечную, траву адониса, кожуру яблок, листья ежевики, корень лопуха и листья мать-и-мачехи. Также смешайте ингредиенты в равных количествах и измельчите, после чего вскипятите и процедите.
Целители рекомендуют сократить количество пищи, чтобы заболевание отступило. Дело в том, что когда желудок заполнен слишком сильно – нервы раздражаются и влияют на синусовый узел, что провоцирует нарушение ритмичности и интенсивности сердечных импульсов. Старайтесь не поднимать тяжести, потому что они провоцируют увеличение артериального давления, а это раздражает работу сердца. Из-за нагрузок может измениться темп и ритм сердцебиения. Также можно употреблять жидкий экстракт боярышника для расслабления сердца, пейте 30 капель за полчаса до еды несколько раз в день.
Можно приготовить сбор из листьев вахты, корня валерианы, перечной мяты, залейте кипятком все ингредиенты, взятые в равных количествах. Настаивайте около 50 минут, после чего процедите и употребляйте по столовой ложке за 20 минут до еды, желательно пить отвар 4 раза в день. Совместно с отваром можно употреблять инжир, причем в любом виде, он очень полезен для сердца.
Сделайте салат из лука и яблок, натрите их до состояния кашицы, употреблять его рекомендуют при проблемах с сосудами. В основном назначают при атеросклерозе, который локализируется в сердечных сосудах. Магнолия крупноцветная используется для лечения повышенного сердцебиения, болях в сердце и гипертонии. Смешивают 100 граммов мелко нарезанных листьев магнолии, а потом настаивают в 500 миллилитрах спирта. Настаивать смесь нужно около недели в месте, защищенном от солнечных лучей. Тщательно процедите магнолию и употребляйте по 10 капель вместе с чистой водой несколько раз в день до употребления еды.
Смешайте свежие соки редьки, свеклы и моркови в одинаковом соотношении, после чего употребляйте их ежедневно в течение нескольких месяцев. Такое лечение назначают при любых заболеваниях сердца. Если после лечения соками болезнь возвратилась – сократите употребление сахара, животных жиров и продуктов, в которых много холестерина. Например, в желтке и мозгах холестерин очень вредный, он нарушает работу сердца. Нельзя употреблять много соленых продуктов и просто соли, сократите прием кофе и чая, и самое главное – алкоголя.
Чтобы снизить риск возникновения аритмии, нужно употреблять больше сырых и свежих продуктов с кальцием и натуральными минералами и витаминами. Именно апельсины, свекла, фасоль, мед, молочные продукты, сморода, вишня и так далее нормализуют работу сердца и приводят сердечный ритм в норму. Постарайтесь сократить прием жареной пищи, в которой содержится много вредных и опасных жиров. Употребляйте клюквенный морс и добавляйте перечную мяту в чай, желательно зеленый, он очень положительно влияет на сосуды и очищает их.
Очень полезны для здоровья сердца морепродукты и особенно бурые водоросли. Чтобы увеличить в организме количество калия, нужно употреблять яблочный уксус, примерно 2 чайные ложки в день за 50 минут до приема пищи. На одну ложку уксуса нужно выпивать стакан воды с добавлением чайной ложки темного меда.
Желательно больше употреблять творог, каши (особенно овсяную) и рыбу с минимальным количеством жира. Употребляйте растительное масло вместо животного, оно гораздо полезнее. Старайтесь есть больше фруктов и овощей, очищают организм и особенно толстый кишечник – зеленые яблоки. Вместе с едой употребляйте чеснок, хрен, настойки боярышника и шиповника, их рекомендуют даже врачи. Если есть лишний вес – от него нужно избавиться, так как он нагружает сердечнососудистую систему. Проводите разгрузочные дни на кефире, яблоках и твороге.
Никогда не пейте грязную воду, купите фильтр или пейте родниковую воду. Чаще выходите на прогулки, очень важную роль играет поступление чистого воздуха в организм. При серьезных заболеваниях сердца нужно полностью бросить курить, это сложно, но без этого никак. Желательно заниматься спортом, хотя бы делать зарядку по утрам.

Профилактика аритмии
Чаще всего заболевание появляется вместе с другими проблемами со здоровьем. Аритмия характеризуется нарушением работы сердца на фоне патологий, связанных с щитовидной железой, гипертензией или инфекцией. Чтобы вылечить заболевание, нужно вылечить основную проблему. Нужно сократить поступление вредных веществ в организм, а именно – бросить курить и пить, перестать нервничать по пустякам, так как это провоцирует выработку кортизола.
Обязательно нужно посетить врача, чтобы вам назначили медикаменты. Чаще всего назначают адреноблокаторы и антиаритмические лекарства вместе с витаминными и минеральными комплексами, которые содержат много магния и калия. Это нужно для восстановления количества минералов в крови, так как обычная еда не может доставить в организм 300 или 400 миллиграммов магния.
Правильное сочетание минералов должно поддерживаться витаминами группы B, они повышают усвоение магния и улучшают работу кишечника, поэтому магний быстрее доставляется в клетки организма. Стоит отметить, что магний быстрее усваивается в печени благодаря витаминам B, особенно B6.
Лечение не может повлиять на человека в том случае, если он пьет много чая и кофе, курит сигареты и употребляет спиртное. Курение нарушает баланс электролитного обмена, что провоцирует нарушения в вегетативной системе. Именно из-за курения чаще всего появляется аритмия и другие проблемы с сердцем. Также нужно поддерживать физич







