Сердечная недостаточность: симптомы, лечение, Азбука здоровья
Сердечная недостаточность: симптомы, лечение, причины
Сердечной недостаточностью принято считать патологическое состояние, которое связано с ослаблением силы, частоты или регулярности сердечных сокращений.
Подобные нарушения работы сердца ведут к недостаточному кровотоку в тканях и органах, их кислородному голоданию и проявляются определенной совокупностью симптомов, свидетельствующих о застое в кругах кровообращения. Симптомы сердечной недостаточности у женщин встречаются столь же часто, как у мужчин.
Почему слабеет сердце
При самых разных кардиальных патологиях к сердцу может притекать слишком много крови, оно может быть слабым или затрудняется качать кровь против повышенного давления в сосудах (см. также причины боли в сердце). В любом из этих случаев основное заболевание может осложниться сердечной недостаточностью, об основных причинах которой стоит рассказать.
Миокардиальные причины
Они связаны с непосредственной слабостью сердечной мышцы в результате:
- воспаления (миокардит)
- некроза (острый инфаркт миокарда)
- расширения полостей сердца (дилятационная миокардиопатия)
- истощения мышцы (миокардиодистрофии)
- нарушений питания миокарда (ишемическая болезнь, атеросклероз венечных сосудов, сахарный диабет).
- сдавление сердца воспалительным выпотом в сердечной сумке (перикардит)
- кровью (при ранениях или разрывах сердца)
- фибрилляции на фоне поражений током
- мерцательная аритмия
- пароксизмальная тахикардия
- фибрилляция желудочков
- передозировка сердечных гликозидов, антагонистов кальция, адреноблокаторов
- алкогольная миокардиопатия
Перегрузка объемом также приводит к симптомам недостаточности сердца
В ее основе — ухудшение условий кровотока при увеличении венозного возврата к сердцу при недостаточности сердечных клапанов, дефектах перегородок сердца, гиперволемии, полицитемии или сопротивление тока крови сердечному выбросу при артериальной гипертензии, врожденных и приобретенных (ревматических) пороках сердца со стенозом клапанов и крупных сосудов, констриктивной миокардиопатии. Еще перегрузка может быть при тромбэмболии легочной артерии, пневмонии, обструктивных болезнях легких и бронхиальной астме.
Комбинированные варианты развиваются при слабости сердечной мышцы и возрастании нагрузки на сердце, например, при сложных пороках сердца (тетраде Фалло)
Как быстро развивается проблема
В зависимости от того, как быстро нарастают симптомы сердечной недостаточности, говорят об остром или хроническом ее вариантах.
- Острая сердечная недостаточность нарастает в течение нескольких часов или даже минут. Ей предшествуют различные сердечные катастрофы: острый инфаркт миокарда, тромбэмболия легочной артерии. При этом в патологический процесс может вовлекаться левый или правый желудочек сердца.
- Хроническая недостаточность сердца – это результат длительных заболеваний. Она прогрессирует постепенно и утяжеляется от минимальных проявлений до тяжелой полиорганной недостаточности. Она может развиваться по одному из кругов кровообращения.
Острая недостаточность левого желудочка

Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Основа их – нарушенный коронарный кровоток, который боле менее адекватным остается только в момент расслабления сердечной мышцы (диастолу).
В момент сокращения (систолу) кровь не полностью поступает в аорту, застаиваясь в левом желудочке. Нарастает давление в левых отделах сердца, а правые переполняются кровью, провоцируя легочный застой.
Сердечная астма
Сердечная астма это, по сути, сердечно-легочная недостаточность. Симптомы ее могут нарастать исподволь:
- Патология проявляется на ранних стадиях одышкой. Возникает вначале при физической нагрузке, толерантность к которой постепенно снижается. Одышка носит инспираторный характер и при ней, в отличие от бронхиальной астмы, затруднен вдох. При дальнейшем развитии процесса, одышка появляется в покое, заставляя пациентов спать на более высоких подушках.
- Затем одышка сменяется эпизодами удушья, которые часто сопровождают ночной сон. При этом пациенту приходится садиться в кровати, занимать вынужденное положение со спущенными с кровати ногами и опорой на руки, чтобы дать возможность работать вспомогательной дыхательной мускулатуре.
- Часто приступы сочетаются со страхом смерти, сердцебиениями и потливостью.
- Кашель при сердечной недостаточности — со скудной, трудно отделяемой мокротой. Если посмотреть на лицо человека в момент приступа, то можно увидеть посинение носогубного треугольника на фоне бледной ли сероватой кожи. Также отмечаются и частые дыхательные движения грудной клетки, синюшность пальцев. Пуль чаще неритмичный и слабый, артериальное давление снижено.
Сравнительная характеристика удушья при сердечной и бронхиальной астме
Отек легкого
Отек легкого – это значительный выпот жидкой части крови в ткань легкого. В зависимости от того, куда попадает эта жидкость, отек легкого делят на интерстициальный и альвеолярный. При первом выпот занимает всю легочную ткань, при втором – преимущественно альвеолы, которые забиваются кровянистой мокротой. Развивается отек легкого в любое время дня или ночи, как приступ резкого удушья. Состояние пациента быстро прогрессивно ухудшается:
- нарастает нехватка воздуха, одышка,
- синюшность конечностей и лица,
- отмечается сердцебиение, холодный пот
- нарушения сознания от двигательного и речевого возбуждения вплоть до обморока.
- хриплое клокочущее дыхание слышно на расстоянии.
- при альвеолярном отеке выделяется большое количество розовой пены.
- если отек развивается на фоне снижения сердечного выброса (при инфаркте миокарда, миокардите), то есть риск развития кардиогенного шока.
Острая недостаточность правого желудочка
Это острое легочное сердце, которое приводит к застойным явлениям в большом круге кровообращения. Наиболее вероятные причины ее возникновения:
- тромбэмболия крупной ветви легочной артерии
- пневмоторакс
- ателектаз легкого
- астматический статус
Также так может осложниться инфаркт миокарда или острый миокардит. Повышенное давление в легочном круге кровообращения увеличивает нагрузку на правый желудочек и уменьшение притока крови к левым отделам сердца, что снижает сердечный выброс. В результате страдает коронарный кровоток и падает легочная вентиляция.
При такой острой сердечной недостаточности, симптомы следующие:
- Пациента начинает беспокоить одышка и чувство нехватки воздуха.
- У него надуваются вены шеи, что более заметно на вдохе.
- Лицо и пальцы приобретают синюшность.
- Далее присоединяется пульсация в надчревье, увеличение печени и тяжесть в правом подреберье.
- Развивается пастозность, а затем и отеки голеней, лица и передней брюшной стенки.
Как разделяют хроническую сердечную недостаточность
Во всех случаях, когда сердечная недостаточность (симптомы и органные нарушения) развиваются медленно, говорят о ее хронической форме. По мере нарастания симптомов этот вариант разделяют на стадии. Так, по Василенко-Стражеско их три.
- Начальная стадия
- I – в покое проявлений патологии нет.
- IA – доклиническая стадия, выявляющаяся только функциональными пробами.
- IB – симптомы сердечной недостаточности проявляют себя при физической нагрузке и полностью проходят в покое.
- Стадия вторая
- II характеризуется наличием признаков патологии в покое.
- IIA – застой по большому или малому кругу с умеренными проявлениями в покое.
- IIB- нарушения выявляются по обоим кругам кровообращения.
- Стадия третья
- III – дистрофические изменения в органах и тканях на фоне расстройств кровообращения по обоим кругам.
- IIIA – Органные расстройства поддаются лечению.
- IIIB- Дистрофические изменения необратимы.
Современная классификация хронической сердечной недостаточности учитывает переносимость физических нагрузок и перспективность терапии. Для этого используются функциональные классы, которые могут меняться при успешной терапии.
- I класс – это отсутствие ограничений при привычной физической нагрузке. Повышенная нагрузка может сопровождаться минимальными проявлениями одышки.
- II класс предполагает незначительное ограничение физической активности: в покое симптомов нет, а привычная нагрузка может сопровождаться одышкой или сердцебиением.
- III класс – это появление симптомов при минимальной нагрузке и отсутствие их в покое.
- IV функциональный класс не позволяет выдерживать даже минимальную нагрузку, симптомы есть и в покое.
Симптомы хронической сердечной недостаточности
Такой вариант сердечной недостаточности – это, зачастую, исход многих хронических сердечных заболеваний. Он протекает по право- или левожелудочковому типу, а может быть тотальным. Механизмы ее развития аналогичны острым формам, но растянуты во времени, за счет чего на первое место выступает кислородное голодание и дистрофия органов и тканей.
Недостаточность правых сердечных камер
приводит к нарушениям в малом круге кровообращения и проявляется легочной симптоматикой. На первое место среди жалоб пациентов выступает:
- одышка, которая прогрессирует и снижает качество жизни
- появляется потребность спать с приподнятой головой, занимать периодически положение ортопноэ (сидеть с опорой на руки).
- постепенно к одышке присоединяется покашливание с отделением малого количества прозрачной мокроты.
- по мере прогрессирования сердечной недостаточности могут возникать эпизоды удушья.
- для пациентов характерен серовато-синюшный цвет кожи, синюшность в области носогубного треугольника, кистей и стоп. Пальцы приобретают форму барабанных палочек. Ногти становятся чрезмерно выпуклыми и утолщенными.
Левожелудочковая слабость ведет к изменениям в большом круге
- Пациентов беспокоят сердцебиения (пароксизмальная тахикардия, мерцательная аритмия, экстрасистолии), слабость и утомляемость.
- Появляется отечный синдром. Постепенно отеки при сердечной недостаточности нарастают, распространяясь на ноги, переднюю брюшную стенку, поясницу и половые органы. Массированные отеки носят название анасарки.
- Сначала это пастозность стоп и голеней и скрытые отеки, выявляемые при взвешивании.
- Нарушения кровотока в почках становятся причиной снижения количества отделяемой мочи вплоть до анурии.
- Увеличением печени проявляется длительная застойная сердечная недостаточность. Симптомы ее — это тяжесть и боль в правом подреберье из-за натяжения отечной печенью своей капсулы.
- Проблемы с мозговым кровообращением ведут к нарушениям сна, памяти и даже расстройствам мышления и психики.
Сравнительные особенности сердечных и почечных отеков
http://zdravotvet.ru/serdechnaya-nedostatochnost-simptomy-lechenie-prichiny/
Что значит сердечная недостаточность? Её причины и признаки, классификация, диагностика, лечение
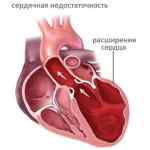
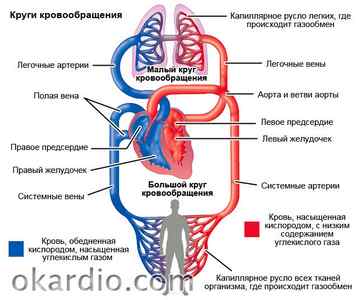
Сердце в нашем организме играет роль насоса – в нормальном здоровом состоянии оно способно перекачивать до 10 тонн крови в сутки. Но в результате развития многих первичных заболеваний, особенно сердечно-сосудистых, отмирают некоторые части органа или сужаются его сосуды , или происходят другие патологические изменения. Результат очевиден – сердце уже не может перекачивать кровь в нужном объеме, что и называется сердечной недостаточностью.
Что такое «сердечная недостаточность»?
Ответ на вопрос, что значит сердечная недостаточность, находится уже в самом названии этого недуга. Это такое состояние сердца, при котором оно не способно справляться со своими насосными функциями, необходимыми для нормального кровообращения. При сердечной недостаточности сердце человека не может перекачивать кровь эффективно, что приводит к ухудшению доставки кислорода и питательных веществ ко всем органам и тканям организма, вызывает застойные явления в кровотоке.
Причины сердечной недостаточности
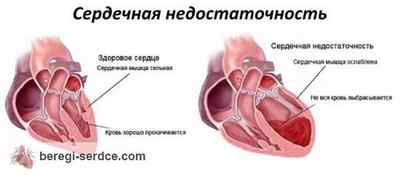
Сама по себе сердечная недостаточность не является самостоятельным недугом, а выступает в качестве осложнения или естественного исхода первичных заболеваний или патологических состояний. От чего бывает сердечная недостаточность? Чаще всего причины сердечной недостаточности – это болезни сердечно-сосудистой системы, но не только:
- пороки сердца;
- ишемическая болезнь;
- артериальная гипертензия;
- ревматизм;
- миокардит;
- кардиомиопатии (в редких случаях сердечная недостаточность становится одним из ранних проявлений дилатационной кардиомиопатии);
- заболевания лёгких.
Довольно часто при гипертонической болезни проявления сердечной недостаточности могут появиться через несколько лет после её появления, т. е. человек может много лет не знать о таком недуге.
После перенесённого острого инфаркта миокарда, знаменующегося гибелью значительного участка сердечной мышцы, развитие сердечной недостаточности может произойти за несколько дней.
Помимо болезней сердца, вызвать или усугубить сердечную недостаточность могут:
- малокровие;
- лихорадочные состояния;
- злоупотребление алкоголем;
- гипертиреоз (чрезмерная функция щитовидной железы) и пр.
Наглядное видео о том, что такое сердечная недостаточность:
Классификация сердечной недостаточности
По локализации
Для такой болезни, как сердечная недостаточность, классификация может быть основана на локализации места патологии:
- Правожелудочковая. В этом случае в большом круге кровообращения скапливается избыточный объём крови, что приводит к появлению отёков в области лодыжек и стоп – это то, как проявляется сердечная недостаточность на первом этапе. Кроме этих признаков, начинают проявляться быстрая утомляемость из-за недостаточного содержания кислорода в крови и ощущения пульсации и распирания в области шеи.
- Левожелудочковая. Происходит задержка крови в малом круге кровообращения, связанном с лёгкими, поэтому кровь начинает хуже обогащаться кислородом. Поэтому здесь первый признак сердечной недостаточности – одышка, которая при возрастании физической нагрузки усиливается, также проявляются быстрая утомляемость и общая слабость.
- Тотальная. Застой крови возникает как в большом, так и в малом кругах кровообращения.
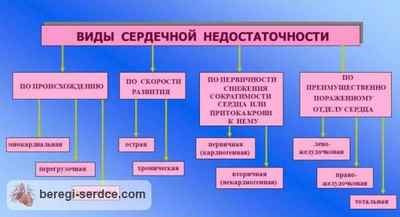
По форме течения болезни
В зависимости от того, как проявляется недуг, различают:
- острую сердечную недостаточность – это стремительный процесс развития патологии, развивающуюся за короткий промежуток времени (от минут до дней).
- хроническую, когда сердечная недостаточность формируется намного медленнее – на протяжении месяцев или даже лет.
По степени компенсированности
Сердечную недостаточность можно разделить на компенсированную и декомпенсированную по степени компенсированности развившихся расстройств. При компенсированной сердечной недостаточности признаки расстройства кровообращения начинают проявляться только под нагрузкой, а при декомпенсированной форме такие признаки сердечной недостаточности у мужчин и женщин присутствуют даже в спокойном состоянии.
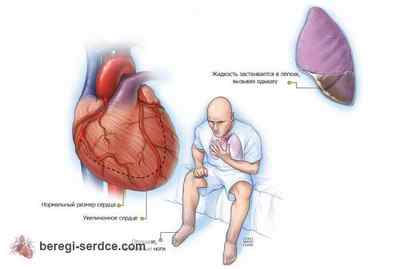
Важным является вопрос, как определить сердечную недостаточность у человека. У детей она может выражаться в отставании физического развития, недостаточном наборе веса и анемии. У детей также нарушается периферическое и центральное кровоснабжение и дыхательные функции.
Важно понимать, как проявляется сердечная недостаточность у взрослых, поскольку это несколько иначе – в виде акроцианоза (синюшности кожи) и полицитемии. Общим симптомом для больных в любом возрасте является бледность кожных покровов.
Хроническая сердечная недостаточность на ранней стадии развития проявляется лишь в момент физических нагрузок. Позднее её симптомы приобретают стабильность, и даже когда больной спокойно лежит, они могут сохраняться – в результате у него развивается одышка.
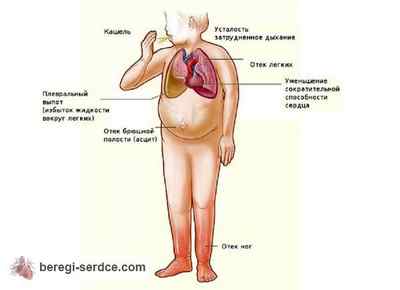
Отёки
Одним из первых признаков правожелудочковой сердечной недостаточности являются отёки. Вначале они незначительные, чаще всего возникающие на голенях и стопах, в одинаковой степени на обеих ногах. Возникают они ближе к вечеру, а к утру исчезают. На следующей стадии сердечной недостаточности отёки становятся всё более выраженными и к утру уже полностью не проходят.
Больные начинают замечать, что им становится мала привычная обувь, а их ноги чувствуют себя комфортно только в мягких домашних тапочках. Отёки постепенно продвигаются вверх по телу, увеличивается обхват сначала голеней, а затем и бёдер. Затем уже жидкость начинает скапливаться в брюшной полости, то есть, начинается асцит. При развитой отёчности больной предпочитает сидеть, поскольку в лежачем положении он начинает испытывать резкую нехватку кислорода.
Постепенно начинается гепатомегалия – из-за переполнения плазмой крови венозной сети печени та увеличивается в размерах. Пациенты с гепатомегалией начинают ощущать тяжесть, дискомфорт и другие неприятные ощущения в правом подреберье. На этой стадии в крови начинает скапливаться билирубин, окрашивающий в желтоватый цвет склеры глаз. Такая желтушность, напоминающая гепатит, часто пугает больного, заставляя его обратиться к врачу.
Утомляемость
Быстрая утомляемость характерна как для левожелудочковой, так и для правожелудочковой сердечной недостаточности. Поначалу человек замечает нехватку сил при выполнении нагрузки, которую прежде он выполнял без труда. Постепенно ему приходится сокращать продолжительность моментов физической активности, делая всё более длинными паузы для отдыха.
Одышка
Основным и часто самым первым признаком хронической левожелудочковой сердечной недостаточности является одышка. Больные с нею чаще, чем обычно дышат, стремясь наполнить лёгкие как можно большим количеством кислорода. Поначалу одышка приходит лишь после интенсивной физической нагрузки (быстрого подъёма по лестнице, бега), но по мере того, как болезнь прогрессирует, одышка начинает появляться при обычном разговоре или даже в состоянии полного покоя. Любопытно то, что частенько сами пациенты не замечают своей одышки, но она становится очевидной для окружающих людей.
Кашель
После выполнения интенсивной нагрузки может возникать приступообразный кашель, однако, часто больной воспринимает его как проявление лёгочного заболевания, например, бронхита. По этой причине многие больные (в основном курильщики) на кашель вовсе не жалуются, считая, что к заболеванию сердца он никакого отношения не имеет. То же касается и синусовой тахикардии – учащённого сердцебиения, которое человек воспринимает как «трепыхание» в груди, возникающее при двигательной активности, а после её завершения постепенно исчезающее. Многие пациенты, привыкая к тахикардии, перестают обращать на неё внимание.
Видео о том, каковы признаки и лечение сердечной недостаточности:
Диагностика
Зачастую, перед тем как диагностировать сердечную недостаточность, достаточно пройти обычный медицинский осмотр, который укажет на первичное заболевание. Дальше же для уточнения диагноза потребуется назначение ряда инструментальных и прочих исследований.
- С помощью электрокардиографии врачи могут установить различные аритмии, а также косвенные признаки гипертрофии миокарда и его ишемии (недостаточного кровоснабжения). Подобные признаки на ЭКГ могут появляться при разных сердечно-сосудистых заболеваниях, поэтому их нельзя считать специфическими для сердечной недостаточности.
Нагрузочные тесты, при которых нагрузка на испытуемого постепенно возрастает. Для этого используются велоэргометры (велосипедный вариант) и тредмил (бегущая дорожка). С помощью таких тестов можно уточнить резервы насосной функции миокарда. - С помощью эхокардиографии (ЭхоКГ) можно не просто обнаружить причину сердечной недостаточности, но и оценить сократительную функцию сердечных желудочков.
- При рентгенологическом исследовании органов грудной клетки можно обнаружить кардиомегалию (увеличение размеров полостей сердца) и застойные явления в малом круге кровообращения.
- Широко применяются радиоизотопные методы исследования сердца, среди которых известна вентрикулография, позволяющая с большой точностью оценить сократительную функцию сердечных желудочков, а также объём крови, который они могут вместить. При всех радиоизотопных исследованиях в сосудистую систему испытуемого вводятся растворы с радиоактивными изотопами.
- Метод позитронно-эмиссионной томографии (ПЭТ) очень дорогостоящий, ведь там действуют частички антивещества – позитроны, аннигилирующие с электронами, и поэтому не получивший широкого распространения. Этот метод позволяет обнаруживать у больных сердечной недостаточностью жизнеспособные участки миокарда, для того чтобы точнее проводить терапию.
Лечение сердечной недостаточности

С жалобами больному следует сразу обратиться: вначале к терапевту по месту жительства, а тот направит пациента к кардиологу.
Ещё что делать при сердечной недостаточности – обязательно соглашаться на периодическую госпитализацию в кардиологический стационар, где можно будет провести более качественное обследование и лечение.
Если же это игнорировать, то сердечная недостаточность последствия может иметь самые плачевные.
Вот обычные рекомендации, что делать при сердечной недостаточности:
- ограничить физические нагрузки;
- выполнять лечебно-профилактическую физкультуру;
- соблюдать диету, ограничивающую потребление жидкости, соли и жирной пищи;
- пить лекарства, снимающие нагрузку с сердца и понижающие артериальное давление;
- использовать лекарства, усиливающие сокращения сердца;
- употреблять медикаменты, восстанавливающие водно-солевой баланс и выводящие из организма избыток жидкости;
- принимать микроэлементы, витамины и препараты, помогающие восстановить нормальный метаболизм в миокарде;
- чтобы не наступила смерть от сердечной недостаточности, признаки первичного заболевания, ставшего её причиной, необходимо целеустремлённо устранять, иначе не победить и вторичную болезнь.
Что принимать при сердечной недостаточности? Для медикаментозного широко используются следующие группы препаратов:
- диуретики, которые помогают устранить застойные явления в организме (торсемид и пр.);
- ингибиторы АПФ, способствующие улучшению сердечной деятельности, снижающие артериальное давление и усиливающие действие диуретиков (лизиноприл, рамиприл, эналаприл);
- бета-адреноблокаторы, снижающие потребность сердца в кислороде, улучшающие его работу и направленные на лечение одышки;
- тромболитики, не позволяющие тромбам образовываться в сосудистой системе;
- сердечные гликозиды, улучшающие диурез и способствующие снятию отёков, а также помогающие работе сердца.

Если вас интересует, как убрать одышку при сердечной недостаточности, воспользуйтесь ингаляциями кислорода – это увеличит его доступ к тканям и снизит напряжение дыхательных мышц.
На начальной стадии развития сердечной недостаточности действенными могут оказаться не только медицинские препараты и диета, но также и народные способы лечения этого заболевания.
При сердечной недостаточности применяют отвары и настойки сухоцвета ландыша или наперстянки нормализуют пульс и увеличивают сократительную способность сердца, а если вы задумываетесь, с помощью ванночек с морской солью и травяными сборами можно бороться с отёками ног.
Во многих случаях консервативные методы терапии должного эффекта не приносят. Как помочь сердцу при сердечной недостаточности в этом случае? Тогда остаётся единственный путь – хирургическое вмешательство.

Естественно, пациентов интересуют такие вопросы, как: сколько живут с сердечной недостаточностью или как умирают от сердечной недостаточности. В целом прогноз зависит от течения основного заболевания и от того, как вовремя больной обратился к врачу. Статистика говорит о том, что в течение 5 лет умирают до 50% больных сердечной недостаточностью без должного лечения.
Если же болезнь поддается лечению, то шансы на выздоровления у пациента повышаются – даже в тяжелейших формах смертность снижается на 30%. Но чаще всего медицина способна лишь замедлить неизбежный прогресс заболевания.
Больной поначалу сохраняет трудоспособность, но постепенно утрачивает её. Когда же наступает тяжёлая форма сердечной недостаточности, пациент становится инвалидом. В конце концов, наступает смерть.
А Вам или Вашим близким поставили диагноз «сердечная недостаточность»? Как Вы боретесь с этим недугом? Расскажите свою историю в комментариях – помогите другим читателям!
Полная характеристика сердечной недостаточности

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Из этой статьи вы получите исчерпывающую информацию о болезни сердечная недостаточность: из-за чего она развивается, ее стадии и симптомы, как ее диагностируют и лечат.
При сердечной недостаточности сердце неспособно полноценно справляться со своей функцией. Из-за этого ткани и органы получают недостаточное количество кислорода и питательных веществ.
Если у вас есть подозрение на сердечную недостаточность – не тяните с обращением к кардиологу. Если обратиться на ранней стадии – от заболевания можно избавиться полностью. А вот при сердечной недостаточности 2 степени и выше врачи обычно дают уже не такой благоприятный прогноз: вылечить ее до конца вряд ли получится, но вот остановить ее развитие возможно. Если же халатно относиться к своему здоровью и не обращаться к специалистам, болезнь будет прогрессировать, что может привести к летальному исходу.
Почему возникает патология?
Причины сердечной недостаточности могут быть врожденными и приобретенными.
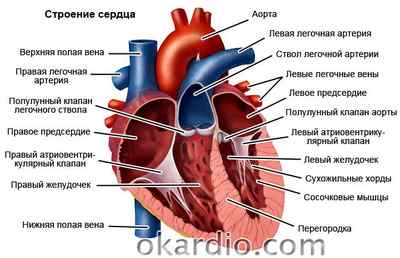
Причины врожденной патологии
- Гипертрофическая кардиомиопатия – утолщенная стенка левого желудочка (реже – правого);
- гипоплазия – недоразвитость правого и (или) левого желудочка;
- дефекты перегородки между желудочками либо между предсердиями;
- аномалия Эбштейна – неправильное расположение атриовентрикулярного клапана, из-за которого он не может нормально функционировать;
- коарктация аорты – сужение этого сосуда в определенном месте (обычно сопровождается другими патологиями);
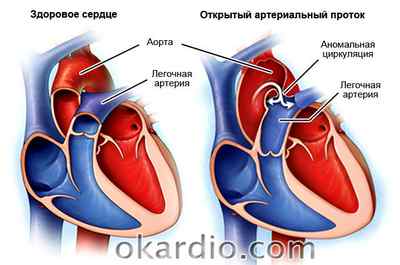
- открытый артериальный проток – Боталлов проток, который должен зарастать после рождения, остается открытым;
Причины приобретенной сердечной недостаточности
- Хроническая артериальная гипертензия (повышенное давление);
- спазмы сосудов;
- стенозы (сужения) сосудов или сердечных клапанов;
- эндокардит – воспаление внутренней оболочки сердца;
- миокардит – воспаление сердечной мышцы;
- перикардит – воспаление серозной оболочки сердца;
- опухоли сердца;
- перенесенный инфаркт миокарда;
- нарушения обмена веществ.
Приобретенной сердечной недостаточностью страдают в основном люди старше 50 лет. Также в группе риска находятся курильщики и те, кто злоупотребляет алкоголем и (или) наркотическими веществами.
Часто сердечная недостаточность возникает и прогрессирует из-за чрезмерной физической активности в подростковом возрасте, когда нагрузка на сердечно-сосудистую систему и так высокая. Для профилактики сердечной недостаточности юным спортсменам рекомендуется снизить интенсивность тренировок в возрасте, когда начинается половое созревание, и рост организма наиболее активный. Если в этом возрасте проявились начальные симптомы сердечной недостаточности, скорее всего, врачи запретят занятия спортом на 0,5–1,5 года.
Классификация и симптомы
Признаки сердечной недостаточности могут проявляться в различной мере в зависимости от степени тяжести состояния.
Классификация сердечной недостаточности по Василенко и Стражеско:
Стадия 1 (начальная, или скрытая)
Симптомы проявляются только при интенсивной физической нагрузке, которая раньше давалась без труда. Признаки: одышка, сильное сердцебиение. В покое никаких нарушений кровообращения не наблюдается.
Для больных с этой стадией сердечной недостаточности нет никаких ограничений в плане физических нагрузок. Они могут выполнять любую работу. Однако все равно обязательно раз в полгода-год проходить профилактический осмотр у кардиолога, возможно, понадобится и прием препаратов, поддерживающих работу сердца.
Лечение на этой стадии эффективно и помогает избавиться от заболевания.
Стадия 2 А
- Характеризуется нарушением кровообращения в малом круге.
- На холоде быстро возникает синюшность губ, носа, пальцев.
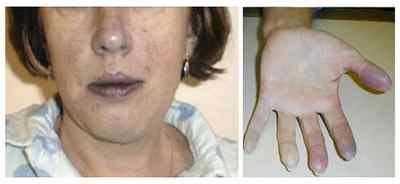
При сердечной недостаточности проявляется синюшность губ, носа и пальцев
- Основные симптомы сердечной недостаточности (одышка, сердцебиение) проявляются при нагрузках.
- Периодически возникает сухой кашель, несвязанный с простудными заболеваниями – это проявление застоя крови в малом круге кровообращение (в области легких).
Занятия спортом при такой сердечной недостаточности запрещены, однако физкультура и умеренная физическая активность на работе не противопоказаны.
Признаки можно устранить при правильном лечении.
Стадия 2 Б
Кровообращение нарушено как в малом, так и в большом кругах.
Все симптомы проявляются в покое или после незначительной физической нагрузки. Это:
- синюшность кожи и слизистых оболочек,
- кашель,
- одышка,
- хрипы в легких,
- отеки конечностей,
- ноющие боли в грудной клетке,
- увеличение печени.
Больные испытывают дискомфорт в груди и одышку даже при малейшей физической нагрузке, а также во время полового акта. Их изматывает ходьба пешком. Подняться вверх по ступенькам очень тяжело. Такие пациенты обычно признаются нетрудоспособными.
Лечение помогает уменьшить симптомы и предотвратить дальнейшее развитие сердечной недостаточности.
Стадия 3 (конечная, или дистрофическая)
Из-за тяжелого нарушения кровообращения усиливаются основные симптомы. Также развиваются патологические изменения внутренних органов (кардиальный цирроз печени, диффузный пневмосклероз, синдром застойной почки). Прогрессируют нарушения обмена веществ, развивается истощение тканей организма.
Лечение болезни сердечная недостаточность на этой стадии обычно уже малоэффективно. Оно помогает замедлить развитие изменений во внутренних органах, но не влечет за собой значительного улучшения самочувствия.
Больные с 3 стадией сердечной недостаточности не способны полноценно выполнять даже бытовые задачи (готовка, стирка, уборка). Пациенты признаются инвалидами.
Прогноз неблагоприятный: заболевание может привести к смерти.
Диагностика сердечной недостаточности
Перед тем как начать лечение, врачу необходимо выяснить степень тяжести и природу заболевания.
В первую очередь, понадобится осмотр терапевта. С помощью стетоскопа он прослушает легкие на предмет хрипов, а также проведет поверхностный осмотр для выявления синюшности кожных покровов. Измерит ЧСС и артериальное давление.
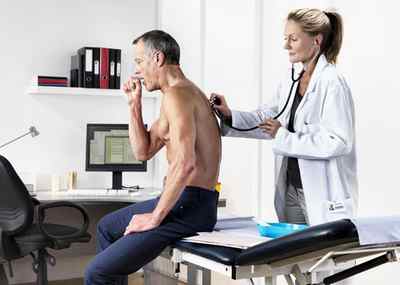
Иногда дополнительно проводят тесты на реакцию сердца на физические нагрузки.
Замеряют ЧСС в состоянии покоя в положении сидя (результат №1 – Р №1).
Пациент приседает 20 раз за 30 секунд.
Замеряют ЧСС сразу после приседаний (Р №2).
Замеряют ЧСС спустя 1 минуту (Р №3).
Затем еще через 2 минуты (Р №4).
Восстановление сердца после нагрузки: Р №3 близок к Р №1 – отлично, Р №4 близок к Р №1 – нормально, Р №4 больше Р №1 – плохо.
Замеряют ЧСС после 5-минутного отдыха в положении лежа (Р1).
Пациент приседает 30 раз за 45 секунд.
Замеряют ЧСС сразу после нагрузки (Р2) (пациент после приседаний ложится).
Последний раз замеряют ЧСС за 15 секунд.
(4 * (Р1+Р2+Р3) – 200) / 10
Оценка: меньше 3 – отлично, от 3 до 6 – хорошо, от 7 до 9 – нормально, от 10 до 14 – плохо, больше 15 – очень плохо.
У пациентов с тахикардией этот тест может давать необъективно плохой результат, поэтому применяется первый тест.

Тесты применяются для больных, у которых хрипы в легких выражены слабо. Если тесты дали плохие результаты – скорее всего, у пациента сердечная недостаточность. Если хрипы в легких выражены сильно, проведение тестов не требуется.
Когда первичный осмотр у терапевта окончен, он дает направление к кардиологу, который проведет дальнейшую диагностику и назначит лечение.
Кардиолог порекомендует пройти следующие диагностические процедуры:
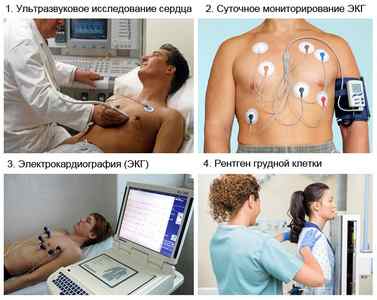
- ЭКГ – поможет выявить патологии сердечного ритма.
- Суточное ЭКГ (холтеровское монтирование или холтер) – пациенту к телу прикрепляют электроды и закрепляют на поясе устройство, которое регистрирует работу сердца на протяжении 24 часов. Больной на протяжении этих суток ведет свой обычный образ жизни. Такое обследование помогает более точно зафиксировать аритмии, если они проявляются в виде приступов.
- Эхо КГ (УЗИ сердца) – нужно для выявления структурных патологий сердца.
- Рентген грудной клетки. Помогает выявить патологические изменения в легких.
- УЗИ печени, почек. Если у пациента сердечная недостаточность 2 стадии и выше, необходимо провести диагностику этих органов.
Методы диагностики патологий сердца
Иногда может понадобиться КТ или МРТ сердца, сосудов или других внутренних органов.
После получения результатов этих диагностических методов кардиолог назначает лечение. Оно может быть как консервативным, так и хирургическим.
Медикаментозная терапия
Консервативное лечение включает прием различных групп препаратов:
http://okardio.com/bolezni-serdca/serdechnaya-nedostatochnost-052.html
Как проявляется сердечная недостаточность
Сердечная недостаточность – это заболевание, при котором нарушается способность сердца перекачивать кровь. В результате этого все органы и ткани не получают достаточно кислорода и питательных веществ, и их работа ухудшается. Острый приступ может вызвать отек легких и кардиогенный шок, которые обычно заканчиваются летальным исходом. Поэтому при первых признаках проблемы необходимо обратиться за медицинской помощью.
Что это за болезнь и ее развитие
Большинство смертей возникает по причине сердечной недостаточности. В результате снижения насосной функции, сердце не может удовлетворить потребность организма в кровоснабжении.
Недостаточность жизненно важного органа не считается самостоятельной болезнью, а состоянием вызванным пороками сердца, ишемическими нарушениями, кардиомиопатией, артериальной гипертензией и другими. В некоторых случаях патологический процесс может развиваться годами, ослабляя работу сердца. Но при остром инфаркте миокарда, когда гибнут клетки, недостаточность формируется за считанные дни. В этом случае диагностируют острую стадию патологии. Все остальные страдают от хронических проявлений проблемы.

Острая форма может быть связана с миокардитами или тяжелыми аритмиями. В этом случае резко снижается минутный выброс и поступление крови в артерии.
При хронической недостаточности патологические изменения развиваются долго и компенсируются его усиленной работой и способностью сосудистой системы приспосабливаться: сила сокращений сердца увеличивается, ритм учащается, капилляры и артериолы расширяются, из-за чего давление в диастолу уменьшается, перфузия тканей повышается, что облегчает опорожнение сердца в систолу.
Со временем патологический процесс нарастает, при этом уменьшается сердечный выброс, в желудочках остается все больше крови, во время диастолы они переполняются и растягиваются.
Из-за того, что сердечная мышца постоянно перенапрягается, пытаясь вытолкнуть кровь в сосудистое русло, происходит компенсаторная гипертрофия. Но постепенно возникает декомпенсация в связи с ослаблением миокарда, развитием дистрофического процесса, склерозирование. Сердечные мышцы начинают страдать от недостаточного притока крови.
На этой стадии в дело вступают нейрогуморальные механизмы. Симпатико-адреналовая система активизируется и сосуды по периферии сужаются, поддерживая стабильные показатели артериального давления в большом круге кровообращения при маленьком объеме сердечного выброса.
Патологический процесс сопровождается сужением почечных сосудов, что приводит к развитию ишемии и нарушению функций органа. Это проявляется в снижении суточного диуреза и задержке жидкости. Вода накапливается в органах и тканях, увеличивает количество крови, вызывает повышение внутрисосудистого давления.
Для последних стадий сердечной недостаточности характерны грубые нарушения гемодинамики:
Изменения постепенно приводят к гибели больного. Человек должен на протяжении всей жизни принимать препараты для поддержки работы сердца.
По каким причинам возникает
Развитию сердечной недостаточности способствуют патологии сердечно-сосудистой системы.
Чаще всего проблема возникает в результате сужения артерий, которые снабжают миокард кислородом. Появляются такие патологии в молодом возрасте и остаются без внимания, пока человек не достигнет пожилого возраста. Недостаточностью могут осложняться практически все болезни сердца и сосудов. В половине случаев патология вызывается ишемической патологией и артериальной гипертонией.
Инфаркты и стенокардии играют не меньшую роль в снижении насосной функции сердца.
Также недостаточность возникает при:
- изменениях в структуре клапанов;
- гормональных нарушениях в организме, например, при гипертиреозе;
- инфекционных заболеваниях сердечной мышцы.
У женщины во время беременности при патологиях сердечно-сосудистой системы повышается нагрузка на сердце, что может привести к недостаточности.

Хроническая форма болезни возникает в связи с алкогольной и наркотической зависимостью, чрезмерными нагрузками и малоподвижным образом жизни. Длительное пребывание в неподвижном положении способствует образованию тромбов и блокаде кровеносных сосудов.
Сахарный диабет и заболевании эндокринной системы повышают риск развития проблемы.
Прогрессирование патологического состояния наблюдается:
- если обострилось основное заболевание;
- при физическом перенапряжении;
- в связи с неправильным питанием и недостатков витаминов;
- при интоксикациях;
- во время сильных стрессов.
Некоторые антиаритмические препараты, обладающие отрицательным инотропным действием, способствуют развитию проблемы, если человек употребляет их на протяжении длительного времени без ведома врача.
Какие виды бывают
В зависимости от скорости развития заболевания патология бывает:
Хроническая сердечная недостаточность делится на несколько классов:
Хроническая недостаточность считается самой распространенной патологией среди нарушений сердечно-сосудистой системе.
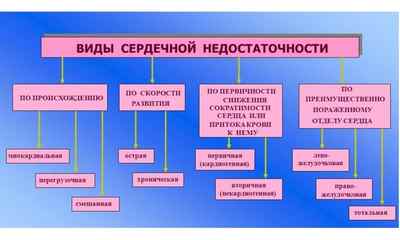
В зависимости от места поражения наблюдают:
В зависимости от особенностей происхождения патологический процесс бывает:
Клиническая картина
При острой сердечной недостаточности слабеют функции левого предсердия и или желудочка, или правого желудочка.
Левожелудочковая недостаточность сопровождается сердечной астмой и альвеолярным отеком легких. Приступ начинается под влиянием физических и эмоциональных нагрузок. Больной страдает от удушья, которое возникает ночью и заставляет проснуться. При сердечной астме учащается сердцебиение, появляется нехватка воздуха, кашель, резкая слабость, появляется холодный пот. Больной вынужден находиться в сидячем положении с опущенными вниз ногами. Наблюдается побледнение кожного покрова с серым оттенком, акроцианоз, одышка.
Постепенно застойные явления в малом круге кровообращения нарастают, и возникает отек легких. При резком удушье человек начинает сильно кашлять и выделяется большое количество розовой мокроты. На расстоянии слышно клокотание и влажные хрипы во время дыхания. Развитие отека легких требует немедленной помощи врача, в противном случае наступает смерть.

При правожелудочковой недостаточности происходит развитие застойных явлений в большом круге кровообращения. В этом случае отекают ноги, болит справа под ребрами, появляется распирающее чувство, набухают и пульсируют вены на шее, мучает одышка, посинение кожного покрова, давящие боли в области сердца. Происходит ослабление и учащение периферического пульса, резкое снижение артериального давления, расширение жизненно важного органа вправо.
Развитие хронической патологии наблюдается у людей с аортальным пороком, поражением митрального клапана, артериальной гипертензией, коронарной недостаточностью. При ней происходят сосудистые и газовые изменения в легких.
Симптомы сердечной недостаточности этой формы проявляются в одышке, приступах удушья в ночное время суток, цианоза, учащенного сердцебиения, сухого кашля, сниженной работоспособности.
Более ярко застойные явления проявляются, если возникла хроническая недостаточность левого желудочка. Больные в этом случае страдают от одышки, цианоза, кашля, кровохарканья. Длительный венозный застой в малом круге приводит к склерозированию легких и сосудов. Это создает дополнительное препятствие на пути тока крови в малом круге. В связи с повышением давления в системе легочной артерии увеличивается нагрузка на левый желудочек.
При правожелудочковой недостаточности больной страдает от:
- болезненных ощущений и тяжести справа под ребрами;
- отеков;
- уменьшения выработки мочи;
- распирания и увеличения живота;
- одышки во время движений;
- посинения кожного покрова с желтоватым оттенком;
- накопления жидкости в брюшной полости;
- набухания шейных и периферических вен;
- увеличения размера печени.
Постепенно патологический процесс, протекающий в одном отделе сердца, распространяется на другой. Происходит развитие тотальной хронической недостаточности с застоями в обоих кругах кровообращения.
Методы диагностики
Так как недостаточность сердца развивается при других патологиях в качестве осложнения, то диагностирование должно осуществляться, даже, если явные проявления проблем отсутствуют.
Во время сбора анамнеза выявляют наличие утомления, что говорит о начале развития проблемы. Также выявляют отеки, асцит, выслушивают тоны сердца и смещение границ.
Если есть подозрения на недостаточность:
В тяжелых случаях назначают дополнительные методики для оценки степени поражений внутренних органов.
Если появились признаки сердечной недостаточности, и диагноз подтвердили лабораторные и инструментальные исследования, подбирают подходящие методы лечения. Терапия направлена на устранения ишемической болезни сердца, гипертонии, ревматизма, миокардита и других патологий, которые могли бы стать причиной недостаточности.
Если у человека выявили порок, сердечную аневризму, слипчивый перикардит, которые создают механический барьер в функционировании сердца, не обойтись без хирургического вмешательства.

В случае с острой формой и тяжелым течением сердечной недостаточности больной должен соблюдать постельный режим, избегать любых эмоциональных и физических нагрузок. В других ситуациях разрешены умеренные нагрузки, которые не приводят к ухудшению самочувствия.
Необходимо снизить потребление жидкости до пол-литра в сутки. Соли разрешено не больше двух грамм. Больной должен придерживаться принципов витаминизированного, легкоусвояемого и диетического питания.
Терапия медикаментами способствует улучшению состояния и качества жизни больного. Для этого рекомендуют употребление:
Если развивается острый приступ в виде отека легких, больного необходимо срочно доставить в медучреждение, где ему окажут неотложную помощь: введут диуретики, нитроглицерин, средства для повышения сердечного выброса, выполняют кислородные ингаляции. Если в брюшной полости скопилась жидкость, то ее удаляют методом пункции. Развитие гидроторакса требует применения плевральной пункции. Пациентам, страдающим сердечной недостаточностью, в связи с выраженным кислородным голоданием показана кислородотерапия.
Прогноз и меры профилактики
Сердечная недостаточность – это тяжелая патология. Пятилетняя выживаемость наблюдается у 50% больных. Спрогнозировать последствия можно с учетом степени тяжести болезненного процесса, сопутствующего фона, эффективности назначенного терапии, образа жизни и других факторов.
Если начать лечение на начальной стадии, то можно добиться полной компенсации состояния пациента. Вероятность благоприятного исхода очень невелика при третьей стадии появления болезни.
Чтобы избежать развития патологии, необходимо оградить себя от влияния факторов, способствующих появлению ишемической болезни сердца, гипертонии, пороков сердца и других. Чтобы имеющаяся сердечная недостаточность не прогрессировала, нужно придерживаться оптимального режима физической активности, употребления назначенных лекарственных средств, регулярно проходить осмотр у кардиолога.







