Шок это острая сердечно сосудистая недостаточность
88. Острая сосудистая недостаточность: шок и коллапс, диагностика, неотложная помощь
Острая сосудистая недостаточность — синдром острого нарушения (падения) сосудистого тонуса. Характеризуется снижением артериального давления, потерей сознания, резкой слабостью, бледностью кожных покровов, снижением кожной температуры, потливостью, частым, порой нитевидным, пульсом. Основными проявлениями острой сосудистой недостаточности являются коллапс, шок.
Коллапс представляет собой острую сосудистую недо статочность, наступающую в результате нарушения централь ной нервной регуляции тонуса сосудов. При коллапсе вслед ствие пареза мелких сосудов происходит падение артериаль ного давления, уменьшение количества циркулирующей крови, замедление кровотока, скопление крови в депо (печени, селезенке, сосудах брюшной полости); недостаточность кровоснабжения головного мозга (аноксия) и сердца в свою очередь усугубляет расстройства кровоснабжения в организ ме и ведет к глубоким нарушениям обмена веществ. Помимо нервнорефлекторных расстройств, острая сосудистая недо статочность может возникнуть под влиянием действия (хе-морецепторным путем) токсических веществ белкового про исхождения. Коллапс и шок сходны по клинической картине, но различны по патогенезу. Коллапс остро развивается при тяжелых интоксикациях (пищевая токсикоинфекция), при острых инфекциях в пе риод падения температуры (при пневмонии, сыпном тифе и др.), при нарушениях мозгового кровообращения с расст ройством функций стволовых центров, инфарктах миокарда, острых кровопотерях.
Коллапс с потерей сознания, падением деятельности сер дечно-сосудистой системы и температуры развивается в ре зультате отравления салициловой кислотой, йодом, фосфором, хлороформом, мышьяком, сурьмой, никотином, ипека куаной, нитробензолом и др. Коллапс может возникать при эмболии легочной артерии. При этом отмечаются бледность лица, похолодание конечностей, цианоз, сильный пот, резкая боль в груди и ощущение удушья, в результате чего больной возбужден или, напротив, резко угнетен. Эмболия легочной артерии бывает чаще при тромбоэмболической болезни, тромбофлебите вен конечностей или тазовых вен. По симпто матике эмболия легочной артерии иногда напоминает ин фаркт задней стенки миокарда.
Неотложная помощь. Больному следует придать положение с опущенным головным концом постели. Внутривенно медленно вводят вазопрессоры (0,2—0,3 мл 1 % раствора мезатона струйно в 10 мл 0,9% раствора хлорида натрия), капельно — норадреналин (1 мл 0,1% раствора); внутривенно быстро капельно или струйно — низкомолекулярные декстраны (полиглюкин, реополиглюкин); внутривенно струйно — преднизолон (60— 90 мг); при медикаментозном коллапсе после введения новокаинамида и выраженной синусовой брадикардии показано внутривенное струйное введение 0,1% раствора атропина (1—2 мл). Госпитализация в зависимости от профиля основного заболевания.
Шок — это остро возникающая несостоятельность кровообращения с критическим расстройством тканевой перфузии, которая ведет к дефициту кислорода в тканях, повреждению клеток и нарушению функции органов. Несмотря на то, что пусковые механизмы шока могут быть различными, общим для всех форм шока является критическое снижение кровоснабжения в тканях, приводящее к нарушению функции клеток, а в далеко зашедших случаях — к их гибели. Важнейшее патофизиологическое звено шока — расстройство капиллярного кровообращения, приводящее к тканевой гипоксии, ацидозу и в конечном итоге — к необратимому состоянию.
http://studfiles.net/preview/1633097/page:73/
Острая сердечная недостаточность, шок, коллапс
Для нормального функционирования организма в нем должен непрерывно происходить кровообращение. Кровоснабжение органов и систем обеспечивается насосной функцией сердечной мышцы, который при каждой систоле выталкивает 70 — 80 мл крови (сердечный выброс). Через минуту у взрослого человека при частоте сердечных сокращений 70 ударов сердце перекачивает около 5 л крови (а за сутки — более 7 тонн!).
Анатомо-функциональные особенности сердечно-сосудистой системы
Из левого желудочка кровь попадает в артериальную систему большого круга кровообращения. Артерии помещают 15% всего объема циркулирующей крови. По этим сосудам кровь переносится к тканям. Терминальные отделы артерий заканчиваются артериолами (сосудами сопротивления). Они выполняют функцию распределения крови в тканях. Так, повышение тонуса артериол (их спазм) исключает поступления крови в настоящее капиллярный бассейн. Возникает тканевая ишемия, а кровь оттекает в венозную систему через артерио-венозные анастомозы. Снижение тонуса артериол, наоборот, увеличивает их просвет и усиливает кровоснабжение тканей.
Природными вазоконстрикторами (сосудосуживающими веществами) являются:
При стрессах резко увеличивается в крови концентрация катехоламинов (адреналина, норадреналина). Они вызывают спазм артериол; возникает феномен централизации кровообращения со снижением периферического кровотока. Сосудорасширяющее действие оказывают \»кислые\» метаболиты (лактаты, пируват, адениловая и инозиновой кислоты), брадикинин, гистамин, ацетилхолин, ряд медикаментов (нейролептики, альфа-адренолитики, периферийные вазодилататоры, ганглиоблокаторы и др.), некоторые экзогенные яды и т.п. Их действие вызывает феномен децентрализации кровообращения (раскрытие просвета артериол и перераспределение крови из центральных сосудов на периферию, в капиллярное русло).
Капилляры — это разветвленная сеть мельчайших сосудов организма, общей длиной 90 100 000 километров. Одномоментно функционирует около 20-25% капилляров, в которых происходит переход кислорода и питательных веществ из крови к тканям и выведение из них \»отработанных\» продуктов метаболизма. Периодически, с интервалом в несколько десятков секунд, раскрываются другие капилляры, куда перераспределяется кровь (эффект вазомоции). Капилляры помещают 12% всей циркулирующей крови. Однако при некоторых патологических состояниях этот объем может увеличиваться в несколько раз.
Из капилляров отработана кровь оттекает в венозную систему. Вены играют роль резервуара крови, поскольку содержат основную ее массу (70%). Они, в отличие от артерий, способны изменять свой объем, влияя на поступление крови к сердцу.
Важнейшим гемодинамическим показателем венозной системы является центральное венозное давление (ЦВД). Это давление, которое оказывает кровь на стенки полых вен и правого предсердия. Он является интегральным показателем объема циркулирующей крови, сосудистого тонуса и насосной функции сердца. ЦВД измеряют флеботонометром. В норме он составляет 60-120 мм водного столба.
Центральное венозное давление снижается при:
- кровопотерях;
- чрезмерной потере воды (гипогидратации);
- снижении тонуса артериол и вен.
При этом уменьшается объем притекающей к сердцу крови и, соответственно, и снижается сердечный выброс. При отрицательных показателях ЦВД возникает опасность остановки кровообращения. Повышается венозное давление при:
• избыточном вливании крови и других жидкостей;
• преграде тока крови из правого желудочка сердца (эмболия легочных артерий).
При показателях ЦВД более 150-160 мм рт.ст. на фоне левожелудочковой недостаточности у больных может развиться отек легких. Интегральным показателем гемодинамики артериального отдела сосудистой системы является артериальное давление (систолическое, диастолическое, пульсовое и среднее). Систолическое и диастолическое АД измеряют тонометром, способом Короткова. Пульсовое АД составляет разницу между систолическим и диастолическим.
На величину артериального давления влияют объем сердечного выброса и сопротивление периферических сосудов (артериол). Эта зависимость прямо пропорциональная. Потому повысить артериальное давление у больного можно следующими способами:
- ввести средники сосудосужающего действия (р-р адреналина, мезатона и т.п.);
- увеличить объем циркулирующей крови (переливанием полиглюкина, рефортана т.п.);
- улучшить функциональную способность миокарда (вводя сердечные гликозиды и др.).
Общий объем крови у человека составляет около 7% от массы тела: у мужчин 70 мл / кг, у женщин — 65 мл / кг. Объем циркулирующей крови (ОЦК) несколько меньше, поскольку часть крови не участвует в циркуляции, находясь в сосудистом депо. ОЦК можно измерить, введя в кровяное русло известную концентрацию вещества, напр., синьки Эванса или полиглюкина, и определив степень ее разведения. Итак, измерения ЦВД, АД, сердечного выброса и ОЦК у больных позволяют выявить особенности нарушений кровообращения и проводить адекватную корректирующую терапию.
Острая сердечно-сосудистая недостаточность
Острая сердечно-сосудистая недостаточность — неспособность сердца и сосудов обеспечить адекватное метаболическим потребностям кровоснабжение тканей организма, что приводит к нарушению функций клеток и их гибели.
Причинами патологии могут быть механическая травма, кровотечения, ожоги, чрезмерная потеря воды и солей организмом, интоксикация экзогенными и эндогенными ядами, действие микроорганизмов и их токсинов, гиперчувствительная реакция немедленного типа на аллергены, ишемическая болезнь сердца, аритмии, нарушения нейрогуморальной регуляции сосудистого тонуса и т.д.
Острая сердечная недостаточность — это нарушение насосной функции сердца. Она может развиваться в результате как кардиальных нарушений (заболевания сердца), так и вторично, под влиянием экстракардиальных факторов (инфекция, интоксикация). Острая сердечная недостаточность протекает по лево- и правожелудочковой типами.
Острая левожелудочковая недостаточность — неспособность левого желудочка перекачать кровь из малого круга кровообращения в большой. Чаще всего она возникает при инфаркте миокарда, митральном пороке сердца, стенозе левого атриовентрикулярного отверстия, стенозе и недостаточности аортального клапана, гипертонической болезни, коронарном склерозе сосудов, острой пневмонии.
У больных возникает нарушение кровообращения в коронарных сосудах (который осуществляется только во время диастолы и имеет прерывистый характер) и снижается сердечный выброс. Во время систолы не вся кровь выталкивается в аорту, а частично остается в левом желудочке. Поэтому при диастоле в нем возрастает давление, что приводит к застою крови и в левом предсердии. Правый же желудочек, который сохраняет свою функцию, продолжает нагнетать кровь в легочные сосуды, которые не способны вместить такой ее объем. Растет гидростатическое давление в сосудах малого круга кровообращения; жидкая часть крови преходит в ткань легких.
У больных отмечается удушье (сначала при физической нагрузке, а затем — в состоянии покоя). В дальнейшем приступы удушья сопровождаются кашлем с выделением мокроты розового цвета. Это состояние называется сердечной астмы. При дальнейшем повышении гидростатического давления в капиллярах малого круга кровообращения (свыше 150-200 мм рт.ст.) жидкая часть крови проникает в просвет альвеол. Возникает отек легких.
Различают интерстициальный и альвеолярный отек легких.
При интерстициальном отеке из застойных сосудов малого круга выделяется серозная жидкость, инфильтрирует все ткани легких, в том числе перибронхиальные и периваскулярные пространства.
При альвеолярном отеке в просвет альвеол проникает не только плазма, но и эритроциты, лейкоциты, тромбоциты. При дыхании жидкость смешивается с воздухом; образуется большое количество пены, которая нарушает процессы поступления кислорода в кровь. К циркуляторной гипоксии (вследствие сердечной недостаточности) присоединяется гипоксическая гипоксия (вследствие нарушения поступления кислорода).
Состояние больного резко ухудшается. Он занимает вынужденное (сидячее) положение. Нарастает одышка (30-35 дыханий в мин.), которая нередко переходит в удушье. Возникает акроцианоз. Сознание омрачено, наблюдается психомоторное возбуждение (вследствие гипоксии ЦНС). Дыхание клекотливое, с выделением пены розового цвета. В легких выслушиваются множественные разнокалиберные влажные хрипы, которые слышны на расстоянии (симптом \»кипящего самовара\»).
Различают две формы отека легких: с повышенным артериальным давлением (гипертоническая болезнь, недостаточность аортальных клапанов, при поражениях структур и сосудов головного мозга) и с нормальным или пониженным артериальным давлением (при обширном инфаркте миокарда, остром миокардите, тяжелой митральной или аортальной пороке сердца, тяжелой пневмонии).
Неотложные мероприятия
- Предоставить больному полусидячее положение с опущенными ногами (ортопноэ)
- Обеспечить ингаляцию увлажненного кислорода через носовой катетер. Этот катетер смазывают глицерином и вводят через носовой ход на глубину 10-12 см (расстояние от крыла носа до ушной раковины), фиксируя пластырем к коже. Запрещено применять вазелин, который при наличии кислорода может загореться!
- Следует отметить, что при подаче кислорода 6-7 л / мин. его концентрация в полости носогорла составит 35-40%. При поверхностном введении катетера (частая ошибка) содержание кислорода в дыхательной смеси уменьшается, а подсыхание слизистой носа вызывает неприятные ощущения у больных.
- Наложить больному руки и ноги венозные жгуты (для уменьшения притока крови к сердцу). При таких мероприятиях в его конечностях депонируется до 1-1,5 л крови.
- Оценить состояние сердечной деятельности и диуреза. Медицинская сестра, не дожидаясь указания врача, должна присоединить больному кардиомонитор, измерить артериальное давление и частоту пульса, осуществить катетеризацию мочевого пузыря.
- Катетеризовать вену. Всю медикаментозную и, особенно, инфузионную терапию следует проводить под контролем центрального венозного давления.
- Применить пеногасители. Для этого используют раствор антифомсилан или этилового спирта (40-96 °), через который пропускают кислород.
Медикаментозная терапия
Назначают сердечные гликозиды, которые улучшают сократительную способность миокарда:
Для улучшения коронарного кровотока больному дают нитроглицерин: по таблетке (0,0005г) под язык с интервалом 10-20 мин. Раствор морфина (1% — 1 мл) уменьшает возбудимость дыхательного центра, одышку, действует успокаивающе, снижает давление в малом круге кровообращения. Иногда целесообразно ввести таламонал (1-2 мл 0,005% раствора фентанила и 1-2 мл 0,25% раствора дроперидола), который, кроме того, имеет и сосудорасширяющее действие.
При наличии высокого артериального давления (сист. АД > 150 мм рт.ст.) применяют ганглиоблокаторы:
- пентамин (1 мл 5% раствора, растворив в 100-150 мл изотонического раствора натрия хлорида, вводят капельно);
- арфонад (250 мг, растворяют и вводят аналогично) под контролем артериального давления, не допуская его снижения более трети.
Эти препараты уменьшают приток крови к правой половины сердца.
Осмотические диуретики (маннитол, мочевина) противопоказаны, поскольку они вызывают увеличение объема циркулирующей крови, ухудшая работу сердца.
В терминальном состоянии больного с острой сердечной недостаточностью следует заинтубировать и проводить искусственную вентиляцию легких с высоким содержанием кислорода в дыхательной смеси и положительным давлением на выдохе (около 5 см рт. ст.).
Острая правожелудочковая недостаточность — неспособность правого желудочка перекачать кровь из большого круга кровообращения в малый вследствие его слабости или наличии препятствия для тока крови. Она возникает при эмболиях легочной артерии, инфаркте миокарда правого желудочка, чрезмерной инфузионно-трансфузионной терапии (особенно, при переливаниях цитратной крови) у больных с сердечной недостаточностью, при заболеваниях легких (бронхиальная астма, эмфизема, пневмосклероз), в результате чего возрастает нагрузка на правый желудочек.
У больных наблюдают выраженный акроцианоз, тахикардию, удушье, вздутие и пульсацию подкожных вен, особенно на шее. Возникают отеки на нижних конечностях. Печень увеличивается, появляется асцит. Резко повышается центральное венозное давление (достигает показателей 200-250 мм рт. ст.), которое, однако, не сопровождается отеком легких.
Интенсивная терапия — патогенетическая. При необходимости проведения инфузионной терапии следует ограничить объем и скорость переливаний. При переливаниях крови, консервированной раствором цитрата, для предупреждения гипокальциемии следует на каждые 500 мл консервированной крови вводить 10 мл 10% раствора кальция глюконата.
При наличии бронхоспазма — вводить бронхолитики. Лишнюю жидкость из организма удаляют, применяя мочегонные (р-н фуросемида). Метаболический ацидоз корректируют 4% раствором натрия гидрокарбоната (капельно под контролем КОС). При тромбоэмболии легочной артерии применяют антикоагулянты (р-р фраксипарина по 0,6 мг п / к .; р-р гепарина по 5000 МЕ каждые 4 часа.), фибринолитики (фибринолизин, урокиназа, стрептодеказа, кабикиназа и т.д. согласно инструкции).
Шок — это патологическое состояние организма, возникающее при воздействии на него чрезмерных раздражителей и проявляющееся нарушением системного кровообращения, микроциркуляции и метаболических процессов в клетках.
Шок возникает при ответе организма на агрессию мобилизацией собственных защитных сил. Универсальной реакцией-ответом на стресс является стимуляция симпатической нервной системы и гипоталамус — надпочечников с высвобождением в кровь большого количества катехоламинов и других вазоактивных веществ. Эти медиаторы возбуждают рецепторы периферических сосудов, вызывая их сужение, одновременно способствуя расширению сосудов жизнеобеспечения.
Возникает централизация кровообращения: целесообразно, с позиций организма, ограничения перфузию кожи, органов брюшной полости, почек для обеспечения нормального кровоснабжения таких жизненно важных органов и систем как центральная нервная система, миокард, легкие. Однако влияние шокогенных факторов (боль, гиповолемия, повреждения тканей и органов, накопление в крови токсичных метаболитов), блокада микроциркуляции вследствие сосудистого спазма и микротромбоза и длительная ишемия тканей ведет к гипоксическому поражению и гибели клеток внутренних органов. Развивается синдром полиорганной недостаточности.
Коллапс — это острая сосудистая недостаточность. Он возникает тогда, когда в организме в ответ на сверхсильные раздражения не успевает или не может включиться компенсаторный механизм стимуляции симпатико-адреналовой системы. В этих случаях возникает несоответствие между ОЦК и объемом сосудистого русла. Кровь оттекает в сосуды микроциркуляции (децентрализация кровообращения), уменьшаются объем его поступления к сердцу, сердечный выброс и артериальное давление. Гипоперфузия мозга и миокарда вызывают потерю сознания и представляют непосредственную угрозу жизни пострадавшего.
Данные определения в некоторой степени условны, поскольку длительное течение коллапса может завершиться шоковой реакцией; в свою очередь, шок может проявляться преобладанием острой сосудистой недостаточности и скоротечной смертью.
Исходя из ведущих факторов патогенеза, различают следующие виды шока (по П. Марино, 1998):
- Гиповолемический (снижение ОЦК);
- Кардиогенный (сердечная недостаточность);
- Вазогенный (сосудистая недостаточность);
- Смешанный.
Клиническая классификация шока:
http://www.eurolab.ua/encyclopedia/Cardiology.patient/48723/
Обморок, коллапс и шок при острой сосудистой недостаточности

Обморок, коллапс и шок – это частые «спутники» сосудистой недостаточности, все они обусловлены резким падением АД. Обморок – самая легкая форма. Тяжесть проявлений коллапса предопределяется тем, в какой форме протекает основное заболевание. Шок является наиболее тяжким состоянием из данной триады. Остановить патологический процесс без специальных знаний совсем непросто.
Острая сосудистая недостаточность — состояние, при котором нарушено общее или периферическое кровообращение в сопровождении низкого артериального давления и нарушения кровоснабжения органов и тканей. Это нарушение вызвано несоответствием поступления крови и метаболическими потребностями мозга. Происходит снижение сердечного выброса или уменьшение системного сосудистого сопротивления, что приводит к падению артериального давления. Острая сердечная недостаточность проявляется в виде обморока, коллапса или шока. Эти патологические состояния требуют немедленной реакции окружающих: грамотная неотложная помощь при обмороке, коллапсе и шоке может оказать решающее значение для человека с нарушением периферического кровообращения.
Данная статья посвящена причинам и симптомам обморока коллапса и шока, а также оказанию первой помощи при этих проявлениях острой сосудистой недостаточности.
Обморок: причины, симптомы и неотложная помощь
Обморок — это внезапное кратковременное нарушение сознания, вызванное гипоксией головного мозга. Это наиболее распространенная и достаточно легкая форма острой сосудистой недостаточности. Причинами обморока могут быть переутомление, страх, боль, отрицательные эмоции, резкая перемена положения тела, длительное стояние, применение соответствующих лекарственных средств, внутренние кровотечения, стенокардия. Также причинами развития обморока могут послужить инфаркт миокарда и другие сердечные заболевания..
Обмороку, как правило, предшествуют слабость, тошнота, головокружение, шум в ушах. Также клиническими симптомами обморока являются онемение конечностей, потемнение в глазах, зевание, потоотделение. Бессознательное состояние чаще всего наступает в вертикальном положении больного. Он медленно опускается на землю, лицо бледнеет, зрачки сужаются, реакция на свет живая, кожный покров бледный и влажный, пульс слабый, артериальное давление понижено, дыхание редкое, поверхностное. Потеря сознания обычно продолжается от нескольких секунд до нескольких минут. На высоте обморока, особенно при его затяжном течении (более 5 минут) возможно, развитие судорожных приступов, непроизвольное мочеиспускание.
Оказывая первую помощь при симптомах обморока, необходимо устранить фактор, способствующий возникновению данного патологического состояния. Если человек почувствовал общую слабость, тошноту, зевоту, потливость, необходимо помочь присесть с опущенной вниз головой. Дать приток свежего воздуха, дать понюхать ватку, пропитанную нашатырным спиртом, уксусом, одеколоном, натереть этими средствами виски, согреть ноги грелками или растереть их чем-либо жестким. Если больной потерял сознание, его укладывают на бок во избежание западания языка в гортань. Для оказания неотложной помощи при симптомах обмороке расстегивают пояс и воротник, обрызгивают лицо водой, растирают полотенцем, смоченным в холодной воде, дают вдохнуть пары нашатырного спирта, уксуса, одеколона. После возвращения сознания нужно дать горячий крепкий чай или кофе. Если после принятых мер сознание не восстанавливается, необходимо вызвать «скорую помощь». После обморока любой интенсивности обязательно следует обратиться к врачу. Госпитализация показана при обмороках у пациентов с сердечно-сосудистыми или нервными заболеваниями, частых обмороках, при обмороках после физической нагрузки и др.
Следует целенаправленно выявить наиболее типичные причины внезапной потери сознания. Для диагностирования используют ЭКГ, ЭхоКГ, холтер, НЬ крови, тропонин Т сыворотки крови.
Сосудистый коллапс: основные симптомы, причины развития и первая помощь
Коллапс — это резкая сосудистая недостаточность, возникающая из-за изменения объема циркулирующей крови, падения сосудистого тонуса, перераспределения крови и др. При этом уменьшается приток венозной крови к сердцу, снижается сердечный выброс, падает артериальное и венозное давление, нарушаются перфузия тканей и обмен веществ, возникает гипоксия головного мозга, угнетаются жизненно важные функции. По сравнению с обмороком коллапс занимает более продолжительное время и отличается тяжестью явлений.
Причиной сосудистого коллапса являются тяжелые инфекции, интоксикации, внутренние кровотечения, применение лекарственных средств, критическое понижение температуры тела, недостаточность надпочечников, потеря жидкости при обильном мочеиспускании. Также причиной развития коллапса могут быть поражение электрическим током и перегревание организма.
Тяжесть проявлений коллапса зависит от основного заболевания и степени сосудистых расстройств. Имеют также значение степень адаптации (например, к гипоксии), возраст (у пожилых людей и детей раннего возраста коллапс протекает тяжелее) и эмоциональные особенности больного. Относительно легкую степень коллапса иногда называют коллаптоидным состоянием.
В большинстве случаев патологическое состояние развивается остро, внезапно. Первым клиническим симптомом коллапса является выраженная слабость, головокружение, шум в ушах. Больные нередко ошушают зябкость, охлаждение конечностей. Сознание затемненное, больной безразличен к окружающей среде, нередко жалуется на чувство тоски и угнетенности, возможны судороги. Также симптомами сосудистого коллапса является побледнение, а затем посинение кожных покровов и слизистых оболочек. Тургор тканей снижается, кожа может становиться мраморной, лицо землистого цвета, покрывается холодным липким потом, язык сухой.
Одним из основных симптомов коллапса является частый пульс слабого наполнения на лучевых артериях. Артериальное давление резко понижено (систолическое ниже 80 мм рт. ст.). В тяжелых случаях диастолическое давление определить не удается, количество выделяемой мочи уменьшается (олигурия) почти до полного прекращения (анурия). Иногда температура тела понижается, больные жалуются на холод и зябкость.
Для оказания неотложной помощи при коллапсе необходимо уложить больного на спину, в горизонтальное положение с немного поднятыми ногами. При возможности его необходимо согреть, обложить грелками, побрызгать налицо и грудь водой, растереть руки и ноги. Оказывая первую помощь при коллапсе, больному нужно дать вдохнуть нашатырный спирт, открыть окно. При отсутствии нашатырного спирта сделать массаж мочек ушей, висков, ямочки над верхней губой. При отсутствии внешних признаков жизни следует делать искусственное дыхание и непрямой массаж сердца.
Важно помнить, что во время оказания помощи при коллапсе до осмотра больного врачом нельзя поить больного водой и давать любые медикаменты, пытаться привести его в чувство с помощью пощечин.
Врач после осмотра может назначить подкожно введение 1—2 мл кордиамина или 1 мл 10% раствора кофеина. В случае брадикардии вводят 0,5 мл 0,1% раствора атропина. После возвращения сознания больному не следует сразу подниматься.
В условиях стационара в зависимости от причины и симптомов коллапса при оказании первой помощи проводится дезинтоксикационная терапия — внутривенно вводят 400-800 мл гемодеза, реополиглюкина. Для поддержания функций сердца 1-2 мл 1% раствора мезатона, 1 мл 0,2% раствора норадреналина, 1-2 мл кордиамина, 1-2 мл 10% раствора кофеина. Дополнительно вводят внутривенно 60-90 мг преднизолона, а при развитии ацидоза — внутривенно до 200 мл 4% раствора натрия гидрокарбоната.
Шок: основные симптомы и оказание первой помощи
Шок — это тяжелое состояние, возникающее в результате сильного воздействия и обусловленное резким нарушением механизмов регуляции всех жизненных процессов. В основном это состояние глубокого угнетения кровообращения, центральной нервной системы, дыхания и эндокринной системы. Дифференцируют шок травматический, токсико-инфекционный, кардиогенный, аллергический, анафилактический и др. Различают две фазы шока (по И.П. Пирогову): эректильную и торпидную.
В кратковременной эректильной фазе, наступающей вслед за травмой (стрессом, сильным напряжением), основным симптомом шока является чрезмерная подвижность больного. Как правило, человек в состоянии такого шока многословен, его пульс учащен, артериальное давление повышено. В более затяжной торпидной фазе при сохраненном сознании клиническим симптомом шока является апатичность больного, его безразличность к окружающему. Кожа и слизистые оболочки бледные, с цианотичным оттенком, рефлексы угнетены, артериальное давление понижено, пульс слабого наполнения, температура тела снижена.
Диагноз «шок» ставят при наличии у больного следующих признаков: снижение артериального давления и тахикардия (при торпидной фазе); беспокойство (эректильная фаза) или затемнение сознания (торпидная фаза); нарушение дыхания; уменьшение объема выделяемой мочи (олигонурия и анурия); холодная, влажная кожа с бледно-цианотичной или мраморной окраской.
Оказание помощи и лечение проводятся в специализированном учреждении.
До приезда врача необходимо оказать человеку, находящемуся в состоянии шока, неотложную помощь. Для этого нужно освободить пострадавшего из-под завала, погасить горящую одежду и т. п. При наружном кровотечении необходимо принять меры к его остановке — наложить стерильную давящую повязку на рану или (при артериальном кровотечении) наложить выше раны кровоостанавливающий жгут или закрутку из подручных материалов. При подозрении на перелом или вывих следует обеспечить временную иммобилизацию конечности. Полость рта и носоглотки пострадавшего освобождают от рвотных масс, крови, инородных тел; при необходимости проводят искусственное дыхание. Если пострадавший без сознания, но дыхание и сердечная деятельность сохранены, то во время оказания первой помощи при шоке для предотвращения затекания рвотных масс в дыхательные пути пострадавшего укладывают на живот, а голову поворачивают в сторону. Пострадавшему, находящемуся в сознании, можно дать внутрь болеутоляющие средства (анальгин, пенталгин, седалгин). Важно без промедления доставить пострадавшего в лечебное учреждение. Во всех случаях анафилактического шока предпочтителен адреналин. Оказывая первую помощь при симптомах шока в медицинском учреждении, используют 2 мл 2% раствора супрастина — осторожно внутривенно или 1-2 мл 2,5% раствора дипразина внутримышечно, гепарин 10000 ЕД, 0,25% раствор дроперидола 2 мл, натрия оксибутират 20% раствор 10 мл, 0,5% раствор сибазона 2 мл. Систолическое АД необходимо поддерживать на уровне 100-110 мм рт. ст. Дополнительно вводят кордиамин, кофеин, камфору, а при выраженном бронхоспазме — внутривенно 10 мл 2,4% раствора эуфиллина с 10 мл 40% раствора глюкозы. Рекомендуется также применять внутривенно 30-60 мг преднизолона гемисукцината с 5% раствором глюкозы. Целесообразно ограничиваться минимальным набором препаратов.
Помните! Оказывать помощь при обмороке, коллапсе и шоке нужно четко и грамотно, строго следуя описанным выше алгоритмам.
Неотложная помощь при острой сосудистой недостаточности
Различные варианты острой сосудистой недостаточности в общих чертах характеризуются появлением следующих симптомов: головокружение, слабость, бледность кожных покровов, потеря сознания, снижение артериального давления, появление холодного пота, частый, нередко нитевидный пульс.
К наиболее распространенным проявлениям сосудистой недостаточности, встречающихся как в лечебных учреждениях, так и вне их стен, относятся обморок, коллапс, шок.
Одним из типичных примеров острой сосудистой недостаточности является обморок — кратковременная потеря сознания, обусловленная краткой ишемией головного мозга, возникшей в результате нарушения сердечной деятельности и регуляции тонуса сосудов. В зависимости от этиологического фактора, выделяют мозговой, сердечный, рефлекторный и истерический виды.
В патогенезе данного состояния выделяют три периода, основные признаки которых представлены в таблице:
Длительность периода: от 5 сек до 2 мин
Дыхание поверхностное, брадипноэ (снижение частоты дыхательных движений). Пульс переменный, чаще брадикардия (снижение частоты сердечных сокращений) до 40-50 уд./мин, артериальное давление на уровне 50-60 мм рт. ст. Возможно возникновение судорог при глубоких формах
Обморок является наиболее легкой формой сосудистой недостаточности, чаще возникает у женщин.
Обморок возникает в результате чрезмерного действия психоэмоционального и болевого факторов, при виде крови, длительном нахождении в душном помещении, инфекционных заболеваниях и др. В зависимости от причины возникновения данного состояния, выделяют следующие формы обмороков:
Одной из разновидностей рефлекторного обморока является ортостатический обморок — потеря сознания вследствие перехода из горизонтального (лежачего) в вертикальное (стоячее) положение тел вследствие перераспределения крови. Способствующие возникновению обморока факторы: хроническое недосыпание, интеллектуальное или физическое переутомление, у женщин во время менструации или беременности
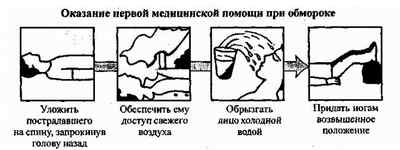
Алгоритм первой медицинской помощи будет универсальным для всех видов обморока:

Одна из форм сосудистой недостаточности, развивающейся при нарушении нормального отношения между объемом циркулирующей крови и емкостью сосудистого русла. Основные патогенетические факторы: внезапное падение тонуса сосудов, снижение объема циркулирующей крови. Коллапс способен развиться при тяжелой интоксикации, острых инфекционных процессах (пневмония, сыпной тиф и др.), при нарушениях мозгового кровообращения, острых кровопотерях и др.
В отличие от обморока, при коллапсе нарушается работа сосудодвигательных центров с уменьшением возврата венозной крови к сердцу, уменьшение работы сердца и ухудшением кровоснабжения головного мозга.
Коллапс может являться проявлением тяжелых патологических процессов: острый инфаркт миокарда, шок, внутреннее и наружное кровотечение и т. д. В связи с этим больного необходимо госпитализировать в стационар для проведения дифференциальной диагностики и патогенетического лечения. К признакам коллапса относят следующие проявления:
- внезапное ухудшение общего состояния пострадавшего;
- крайняя бледность кожных покровов;
- головокружение, озноб, холодный пот;
- внезапное снижение артериального давления, пульс становится частым и слабым;
- дыхание частое, поверхностное;
- пострадавшее лицо находится в сознании, но становится безучастным к происходящему вокруг него.
Стенки вен спадаются, что значительно затрудняет пункцию периферических вен.

Важно понимать, что при отсутствии медицинской квалификации и соответствующей подготовки необходимо как можно скорее осуществить возможность получения пострадавшим медицинской помощи. В том случае, если оказывающий помощь человек обладает всеми необходимыми навыками и инструментарием, необходимо следовать следующему алгоритму:
Шок — патологическое состояние различной этиологии, характеризующееся остро возникающей несостоятельностью кровообращения с появлением критического расстройства кровоснабжения тканей, приводящая к гипоксии тканей, повреждению клеточных элементов и нарушению органного функционирования всех систем жизнеобеспечения.
«Пусковые» механизмы, играющие роль в развитии шока, могут быть различными, однако общим моментом для всех типов шока является критическое нарушение кровоснабжения тканей, нарушение их нормального функционирования и даже гибель клеток.
Ведущее звено патогенеза — нарушение капиллярного кровообращения, развивающаяся гипоксия, приводящая к ацидозу (смещению pH организма в «кислую» сторону).
Важнейшие механизмы развития шока:
- резкое снижение объема циркулирующей крови;
- снижение производительности сердца;
- нарушение регуляции сосудистой деятельности.
К наиболее важным типам шока в клинической практике относят травматический и аллергический формы.
Развивается вследствие воздействия болевого фактора, обширного повреждения тканей и массивной кровопотери. Также травматический шок способен развиться вследствие повреждения так называемых рефлексогенных зон (промежность, череп, грудная и брюшная полости).
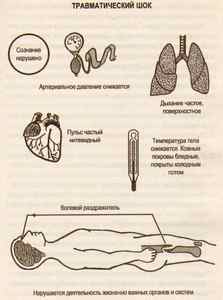
В патогенезе данной формы шока принято выделять две фазы шока:
В свою очередь, торпидная фаза шока подразделяется на четыре степени:
Чем раньше начинается оказание первой помощи, тем она эффективнее.
Алгоритм осуществления первой помощи включает в себя проведение мероприятий, направленных на устранение причинного фактора (купирование болевого синдрома, остановка кровотечения, согревание пострадавшего, обеспечение адекватной работы сердца и проходимости дыхательных путей и др.).
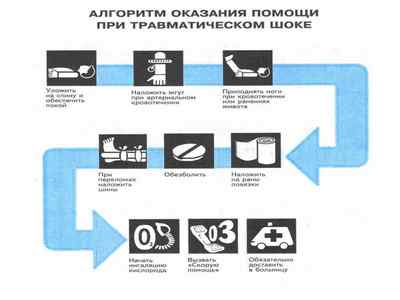
Является самой тяжелой формой проявления аллергии немедленного типа. Возникает как патологический ответ на контакт с антигеном, к которому организм сенсибилизирован (чувствителен). Путь введения и количество антигена не важны для дальнейшего патогенеза реакции.
В результате сложного взаимодействия между комплексом «антиген — антитело» и клетками иммунной системы организма происходит массивный выброс медиаторов анафилактического шока, которые резко нарушают функционирование сердечно-сосудистой и других систем органов, вызывая нарушения макро- и микроциркуляции — шок.
Различают несколько типов клинического проявления анафилактического шока:
Пострадавшие жалуются на резкую слабость, ощущения покалывания и зуда лица, головы, рук. Чувство тяжести или сдавления за грудиной, появления болей в области сердца, затруднение дыхание и невозможность сделать выдох.
Возникает головокружение или резкая головная боль. Расстройства сознания возникают в терминальной фазе шока и сопровождаются нарушениями речевого контакта с пострадавшим.
Вышеописанные жалобы возникают непосредственно после приема какого-либо лекарственного препарата, укуса насекомого и др.
Объективно: наблюдается гиперемия кожных покровов или бледность, обильная потливость. Тахипноэ (увеличение частоты дыхательных движений), дыхание шумное. У большинства больных возникает двигательное беспокойство, возможны непроизвольное мочеиспускание или дефекация. Реакция зрачков на свет ослаблена, зрачки расширенны. Пульс частый, на периферических артериях резко ослабленный. Артериальное давление резко снижено или не определяется. Возникает затруднение дыхания, одышка. В дальнейшем развивается клиника отека легких
Наблюдается бледность кожных покровов или генерализованная гиперемия, \»мраморность\» кожных покровов. Признаки угнетения дыхания и центральной нервной системы выражены слабее
К общим принципам неотложной помощи относят:
Летальный исход наступает от острой дыхательной недостаточности и острой сердечно-сосудистой недостаточности с развитием отека мозга.
При необходимости проводят реанимационные пособия, включающие в себя сердечно-легочную реанимацию, интубацию трахеи, трахеостомию — при отеке гортани.
Шок — острое состояние, порой находящееся между жизнью и смертью пострадавшего. Только отсутствие паники, четкие и отработанные действия способны спасти жизнь человека.
http://vashflebolog.com/heart-failure/ostraya-sosudistaya-nedostatochnost.html







