Шунтирование сердца — что это, сколько живут после операции шунтирования
Шунтирование сердца
Операция аортокоронарного (АКШ), коронарного шунтирование сердца – это такое хирургическое вмешательство на сердце, цель которого – восстановление нарушенного из-за атеросклероза кровотока в коронарных сосудах, что должно нормализовать сократительную функцию миокарда и кровообращение в питающих его сосудах.
Шунтирование сердца
Целью операции шунтирования сердца является восстановление нормального кровообращения в коронарных сосудах путем создания дополнительного пути в обход очага повреждения. Для создания добавочного пути кровотока берут здоровую артерию/вену пациента.
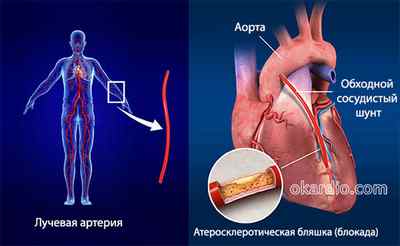
В качестве шунта (от англ. shunt – ответвление) применяются аутовены и аутоартерии (т. е. собственные кровеносные сосуды), берут:
- грудную артерию – долговечный шунт, верхняя часть остается естественным образом прикрепленной к грудной артерии, а нижний конец подшивается к миокарду;
- лучевую артерию – подшивают в аорте и коронарному сосуду;
- подкожную вену бедра – один конец подшивается в аорте, другой – к миокарду.
При проведении операции может быть установлено несколько шунтов. Количеством установленных шунтов, видом патологии сердца определяется, сколько длится вмешательство при операции шунтирования. Число шунтов не зависит от тяжести заболевания и определяется особенностями нарушения кровотока в коронарных сосудах.
Шунтирование проводится под наркозом, длительность вмешательства зависит от сложности, в среднем составляет 3-6 часов. Дыхание осуществляется через дыхательную трубку, которую устанавливают в трахею. По трубке подают воздушную смесь, в мочевой пузырь ставят катетер для отведения мочи.
Показания к шунтированию
Показанием к шунтированию служит сужение коронарных сосудов из-за атеросклеротических отложений или спазма, и вызванное этим нарушение кровообращения в миокарде.
Шунтирование делают для уменьшения ишемии миокарда, устранения приступов стенокардии, улучшения трофики миокарда – поступления питательных веществ, насыщения кислородом.
Назначают шунтирование, если обнаруживаются:
- нарушение проходимости левого ствола коронарной артерии;
- множественные сужения коронарных сосудов в удаленных (дистальных) отделах;
- нарушение коронарного кровотока в сочетании с левожелудочковой аневризмой или нарушением работы сердечных клапанов;
- безрезультативность ангиопластики, стентирования.
Обширные очаги поражения в сердце развиваются после инфаркта миокарда, что делает операцию коронарного шунтирования лучшим способом, помогающим решить проблему восстановления кровообращения после приступа, и такое вмешательство желательно сделать, как можно быстрее.
Больной госпитализируется за 5-7 дней до проведения шунтирования. За эти дни он проходит полное обследование, осваивает методики глубокого дыхания и откашливания, которые требуются в восстановительный период.
Статистика
Существует 30-летний опыт наблюдения больных, перенесших такое оперативное вмешательство, как шунтирование сосудов сердца, и статистические данные, показывающие, сколько живут после АКШ, что влияет на выживаемость, и какие осложнения это вмешательство может вызвать.
- Выживаемость после шунтирования составляет
- 10-летняя – 77%;
- 20-летняя – 40%;
- 30-летняя – 15%.
- Летальность АКШ
- при плановом проведении – 0,2%;
- при срочном проведении – 7%;
- Осложнения
- инфаркт миокарда периоперационный (на операционном столе — непосредственно перед операцией, во время проведения, после нее) – при плановых операциях 0,9%;
- энцефалопатия (сосудистое нарушение мозга):
- плановые операции – 1,9%
- срочные – 7%.
По данным статистики, после операции шунтирования на сердце люди доживают до 90-летнего возраста и более, и, по отзывам бывших пациентов, чувствуют себя нисколько не хуже, чем их сверстники, не подвергавшиеся АКШ.
Сколько стоит коронарное шунтирование сердца в Москве:
- первичная операция
- АКШ с искусственным кровообращением (ИК) – от 29500 до 735000 руб.;
- АКШ без использования ИК – от 29500 до 590000 руб.;
- повторная АКШ – от 165000 до 780000 руб.
В Германии операцию аортокоронарного шунтирования сердца делают с 1964 года, как наиболее эффективный способ вернуть больного к полноценной активной жизни. Операция коронарного шунтирования сосудов сердца – это высокотехнологичное дорогостоящее вмешательство.
Операция шунтирования сердца сокращает срок реабилитации, но стоимость ее довольно высока, и обойдется такое вмешательство в 20000 — 30000 евро, что нужно дополнить еще 4000 евро – это цена предварительного обследования.
Способы шунтирования
К основным способам проведения аортокоронарного шунтирования относятся:
- операция на открытом сердце с использованием кардиоплегии – комплекса мер для жизнеобеспечения организма — аппарата искусственного сердца (АИС) и искусственной вентиляции (ИВ).
- операция на работающем сердце – эндоскопическое вмешательство;
- АКШ с использованием ИК;
- АКШ без ИК.
Шунтирование открытого сердца
При шунтировании на открытом сердце после введения пациента в глубокий сон выполняют операцию:
- делают разрез на коже над грудиной;
- с помощью хирургических инструментов получают доступ к миокарду;
- подключают устройство, обеспечивающее циркуляцию крови и дыхание в организме;
- затем производят остановку миокарда, чтобы предельно аккуратно пришить шунт к коронарной артерии;
- с помощью электрического импульса заставляют вновь сокращаться сердечную мышцу;
- устройства ИВ, АИС отключают только после того, как восстановился синусовый ритм сердца;
- рану на груди сшивают, устанавливают временно дренажную трубку.
Послеоперационный шов на груди полностью заживает через 3, 5 месяца. Раньше этого времени нельзя делать резких движений, допускать сдавливания грудины.
Операция на работающем сердце
Менее травматично для организма шунтирование, не требующее вскрытия грудной клетки:
- АКШ на бьющемся сердце;
- малоинвазивная АКШ.
При проведении этих эндоскопических операций не требуется применения ИА, АИС. Во время вмешательства не производится остановки сердца для подшивания шунтов. Инструменты для эндоскопического вмешательства вводятся через небольшие разрезы в стенке грудной клетки в межреберье. Через минидоступ вводится ранорасширитель, уменьшающий сократительную активность сердца.
Для того чтобы процедура подшивания шунта прошла успешно, используют механические приспособления, которые фиксируют и максимально обездвиживают место, где производится вмешательство. Длится шунтирование 1-2 часа, и больной уже через неделю может выписываться домой.
К преимуществам шунтирования из минидоступа относится малая травматичность, так как целостность костей не нарушается, и есть возможность проводить его без использования системы искусственного кровообращения. Как показывает статистика, спустя 6 месяцев после шунтирования с использованием ИК у 24% пациентов отмечается снижение интеллекта.
Реабилитация
После операции больного переводят в отделение реанимации, где в течение необходимого времени осуществляется мониторинг работы сердца. При благоприятном послеоперационном восстановлении через 3-4 дня больного переводят из реанимации в палату.
Продолжительный период реабилитации требуется после операции на открытом сердце. Кроме того, операция шунтирования сердца устраняет последствия атеросклероза, а не причину нарушения кровотока в сосудах, питающих сердце.
Это означает, что для успешного восстановления после операции необходимо:
- пожизненное соблюдение диеты;
- полный отказ от курения;
- исключение самолечения;
- легкий труд;
- посильная физическая нагрузка, прогулки – ежедневно преодолевать спокойным шагом 1- 2 км.
После операции больные должны ежедневно принимать:
- аспирин для снижения риска тромбообразования — Кардиомагнил;
- статины, чтобы контролировать холестерин — Зокор;
- бета-блокаторы для регуляции сердечного ритма — Конкор;
- ингибиторы АПФ – Эналоприл.
После шунтирования необходимо постоянно контролировать:
- артериальное давление – должно в среднем составлять около 140/90 мм рт. ст.;
- общий холестерин – не превышать 4,5 ммоль/л;
- вес должен соответствовать формуле – две последние цифры роста (см) минус 10% от двух последних цифр роста (в см).
Последствия
Прогнозировать, сколько проживет больной после операции по шунтированию на открытом сердце, сложно даже опытному врачу, но в среднем живут после первого АКШ 17,5 лет. Выживаемость зависит, в том числе от состояния шунта, которые в среднем приходится заменять примерно через 10 лет, если в качестве шунта использовалась артерия.
Последствием оперативного вмешательства на сердце могут стать:
- осложнения со стороны сердечнососудистой системы:
- сердечная недостаточность;
- флебит;
- аритмия;
- несердечные осложнения:
- пневмония;
- спаечный процесс в грудной клетке;
- инфекция;
- почечная недостаточность;
- легочная недостаточность.
Рецидивы ишемической болезни сердца в первый послеоперационный год отмечаются у 4-8% больных, перенесших шунтирование. Обострения возникают из-за отсутствия проходимости (окклюзии) на участке шунтирования.
Чаще всего окклюзия отмечается при установке аутовенозных шунтов, артериальные шунты реже подвергаются окклюзии. 50% аутовенозных шунтов подвергается окклюзии через 10 лет. Артериальные шунты сохраняют проходимость 10-15 лет.
По статистике коронарное шунтирование значительно улучшает качество жизни. Симптомы атеросклероза не появляются вновь у 85% прооперированных пациентов.
http://flebos.ru/serdce/shuntirovanie-serdca/
Шунтирование сердца: что это такое?
Ишемическая болезнь сердца наблюдается у многих людей, и количество пациентов с таким заболеванием ежегодно увеличивается. До определенного момента с нею можно справляться при помощи медикаментозных средств, но в некоторых случаях лекарства прекращают оказывать свое благотворное действие, и для того, чтобы спасти жизнь больного, необходима операция. В таких случаях пациенту назначается аортокоронарное шунтирование, или, как чаще называют это вмешательство обычные люди, «шунтирование сердца».
В этой статье мы ознакомим вас с историей, видами и техникой выполнения этой операции, способами подготовки к ней, особенностями послеоперационного периода, рисках и осложнениях. Эти знания помогут вам составить представление об аортокоронарном шунтировании, и вы будете знать, для чего выполняется это хирургическое вмешательство.
Немного истории
До первой половины XX века больные с ишемической болезнью сердца могли лечиться только при помощи лекарственных препаратов, и те люди, которым они переставали помогать, были обречены на инвалидность и смерть. И только в 1964 году была разработано и проведено первое хирургическое вмешательство по шунтированию коронарных сосудов. Приятно осознавать, что первопроходцем стал россиянин – ленинградский профессор и кардиохирург Колесов Василий Иванович. К сожалению, уже в 1966 году на всесоюзном конгрессе кардиологов было принято решение запретить выполнение этой опасной операции.
Колесов предавался всяческим гонениям, но ситуация в корне изменилась после того, как этой революционной методикой лечения коронарных сосудов заинтересовалось мировое научное сообщество. Масштабные исследования и разработки позволили усовершенствовать эту методику и сократить количество осложнений. Аортокоронарное шунтирование постоянно модернизировалось, и показатели успешно прооперированных пациентов постоянно возрастали. И опять именно благодаря стараниям наших соотечественников-ученых врачам удалось сократить время выполнения вмешательства в два раза. Теперь спасение жизни больного с ишемической болезнью сердца может выполняться за 4-6 часов (в зависимости от сложности клинического случая).
В чем заключается суть аортокоронарного шунтирования?
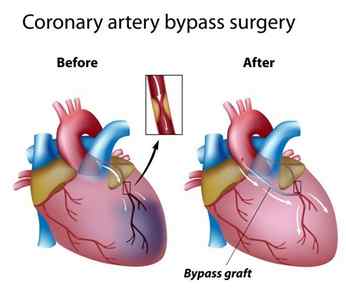
При ишемической болезни сердца, основным виновником которой валяется атеросклероз коронарных сосудов, может происходить блокирование одной или нескольких артерий сердца. Такой процесс сопровождается выраженной ишемией миокарда, у больного чаще появляются приступы стенокардии и может развиваться инфаркт миокарда. Для восстановления кровообращения в сердечной мышце хирурги создают обходные пути, выполняя анастомоз из вены, иссеченной из-под кожи бедра, или артерии больного, взятой из предплечья или внутренней поверхности грудной клетки. Один конец такого обходного сосуда присоединяется к аорте, а второй вшивается в коронарную артерию ниже места атеросклеротической закупорки или сужения. Если для шунта применяется внутренняя грудная артерия, которая уже соединена с аортой, то к коронарному сосуду пришивается один из ее концов. Такая кардиохирургическая операция и называется аортокоронарным шунтированием.
Ранее для создания анастомоза применялись вены бедра, но теперь хирурги чаще используют именно артериальные сосуды, т. к. они более долговечны. По данным статистики, шунт из венозного бедренного сосуда не подвергается повторной закупорке в течение 10 лет у 65% пациентов, а из артериального сосуда внутренней грудной артерии – исправно функционирует у 98% прооперированных. При использовании лучевой артерии анастомоз безотказно работает на протяжении 5 лет у 83% больных.
Основная цель аортокоронарного шунтирования направлена на улучшение кровотока в участке ишемии миокарда. После проведения операции, испытывающая недостаточность кровоснабжения зона сердечной мышцы начинает получать адекватное количество крови, приступы стенокардии становятся реже или устраняются, а риск развития инфаркта сердечной мышцы существенно снижается. В итоге, аортокоронарное шунтирование позволяет увеличить продолжительность жизни больного и снижает риск развития внезапной коронарной смерти.
Основными показаниями к аортокоронарному шунтированию могут стать такие состояния:
- сужение коронарных артерий более чем на 70%;
- сужение левой венечной артерии более чем на 50%;
- неэффективная чрескожная ангиопластика.
Виды аортокоронарного шунтирования
Существуют такие виды аортокоронарного шунтирования:
В зависимости от используемых сосудистых трансплантатов аортокоронарное шунтирование может быть:
- аутовенозным – для шунта используется венозный сосуд больного;
- аутоартериальным – для шунта используется лучевая артерия больного;
- маммокоронарным – для шунта используется внутренняя грудная артерия больного.
Выбор того или иногда вида аортокоронарного шунтирования определяется индивидуально для каждого пациента.
Подготовка к операции
При принятии решения о проведении аортокоронарного шунтирования врач за 1-2 недели до операции обязательно пересмотрит схему медикаментозной терапии и отменит прием препаратов, которые разжижают кровь. К ним относят: Ибупрофен, Аспирин, Кардиомагнил, Напроксен и др. Также пациент должен сообщить доктору о принимаемых им безрецептурных препаратах и лекарственных травах.
Немаловажное значение имеет и психологический настрой пациента перед аортокоронарным шунтированием. Врач и близкие больного должны помочь больному выработать позитивный настрой на предстоящую операцию и ее результат.
В большинстве случаев пациента, которому показано аортокоронарное шунтирование, госпитализируют за 5-6 дней до операции. За это время проводится его всестороннее обследование и подготовка к предстоящему вмешательству.
Перед аортокоронарным шунтированием больному могут назначаться такие виды инструментальной и лабораторной диагностики:
- анализы крови и мочи;
- ЭКГ;
- Эхо-КГ;
- рентгенография;
- коронарошунтография;
- УЗИ органов брюшной полости;
- допплерографическое исследование сосудов ног и головного мозга;
- и другие виды исследований при сопутствующих патологиях.
За день до операции больного осматривает оперирующий кардиохирург и специалист по лечебной физкультуре и дыхательной гимнастике. Хирург информирует своего пациента обо всех деталях предстоящего вмешательства, и больной подписывает необходимые документы.
Общие принципы подготовки к аортокоронарному шунтированию включают в себя такие рекомендации:
Как проводится аортокоронарное шунтирование?
За час до операции больному вводят седативное средство. В операционную пациента транспортируют на каталке и укладывают на операционный стол. После этого врачи налаживают постоянный мониторинг всех жизненно важных функций, вводят катетер в мочевой пузырь, а анестезиологическая бригада выполняет катетеризацию вены. Врач-анестезиолог вводит больного в наркоз и устанавливает эндотрахеальную трубку, которая обеспечит постоянную искусственную вентиляцию легких больного и подачу наркозной газовой смеси.
Аортокоронарное шунтирование может проводиться по разным методикам, выполняется в несколько этапов.
В этой статье мы опишем основные этапы этой операции:
Возможные осложнения
Как и всякая хирургическая операция, аортокоронарное шунтирование может вызывать ряд специфических и неспецифических осложнений.
Специфические осложнения этой операции связаны с нарушениями работы сердца и сосудов. К ним относят:
- сердечные приступы;
- острую сердечную недостаточность;
- аритмии;
- перикардит;
- инфекционный или травматический плеврит;
- флебит;
- сужение просвета шунта;
- посткардиотомный синдром (ощущение боли и жара в грудной клетке);
- инсульты.
Неспецифические осложнения аортокоронарного шунтирования характерны для любого хирургического вмешательства. К ним относят:
- инфицирование послеоперационной раны;
- пневмонию;
- инфекции мочевыделительной системы;
- массивную кровопотерю;
- ТЭЛА;
- диастаз грудины;
- лигатурные свищи;
- ухудшение мышления и памяти;
- образование келоидного рубца;
- почечную недостаточность;
- легочную недостаточность.
Риск осложнений аортокоронарного шунтирования можно существенно сократить. Для этого врач должен своевременно выявлять больных с отягощенным анамнезом, правильно готовить их к операции и обеспечить пациенту максимально правильное наблюдение после завершения вмешательства. А больной после аортокоронарного шунтирования должен точно выполнять все рекомендации доктора, соблюдать диету и полностью отказаться от курения.
Послеоперационный период в реанимации
После перевода больного из операционной в отделение реанимации персонал продолжает выполнять постоянный мониторинг всех жизненно-важных показателей при помощи аппаратуры и почасовых лабораторных анализов. Искусственная вентиляция легких продолжается до полного восстановления дыхательной функции. После этого эндотрахеальная трубка удаляется, и больной дышит сам. Как правило, это происходит в первые сутки после вмешательства.
Перед операцией врач должен предупредить больного, что он после завершения действия наркоза проснется в отделении реанимации, у него будут привязаны руки и ноги, а во рту будет находиться эндотрахеальная трубка. Такая тактика помогает предупредить излишнее беспокойство больного.
Длительность нахождения в палате кардиореанимации зависит от многих факторов: длительности операции, скорости восстановления самостоятельного дыхания и других индивидуальных особенностей состояния здоровья пациента. При неосложненных случаях больного переводят в отделение через день после завершения аортокоронарного шунтирования. При переводе в обычную палату пациенту удаляют катетеры из лучевой артерии и мочевого пузыря.
Послеоперационный период в отделении
В первые дни после перевода в отделение из реанимации персонал продолжает непрерывно следить за жизненно важными показателями (ЭКГ, Эхо-КГ, частотой пульса, дыхания и пр.) и больному до 2 раз в сутки проводятся лабораторные анализы. Пациенту назначаются медикаментозные препараты, специальная диета, индивидуально подбирается комплекс лечебных и дыхательных упражнений.
В большинстве случаев больному назначают такие группы препаратов:
- антиагреганты: Аспирин, Тромбо АСС, Кардиомагнил, Кардио-аспирин;
- статины: Вазилип, Зокор, Липримар, Лескол, Крестор;
- ингибиторы АПФ: Эналаприл, Ренитек, Престариум;
- бета-блокаторы: Небилет, Эгилок, Конкор.
Пациентам, перенесшим трансмуральный или распространенный инфаркт миокарда, назначаются диуретики. При совмещении аорто-коронарного шунтирования с заменой клапанов сердца пациентам рекомендуется прием непрямых антикоагулянтов.
Крайне важно, чтобы после проведения аортокоронарного шунтирования больной отказался от курения. Никотиновая зависимость в разы повышает риск повторного развития стенокардии, а отказ от сигарет приведет к снижению артериального давления и существенному замедлению прогрессирования атеросклероза.
При неосложненном аортокоронарном шунтировании послеоперационное наблюдение за больным в стационаре продолжается около 7-10 дней. Швы на груди и руке или ноге удаляются перед выпиской. Если забор шунта выполнялся с ноги, то больному для предотвращения развития отека рекомендуют ношение компрессионного чулка в первые 4-6 недель. Около 6 недель занимает полное заживление грудины. В этот период больному рекомендуется отказаться от тяжелых нагрузок и поднятия тяжестей. Примерно через 1,5-2 месяца пациент может приступать к работе, а полный курс восстановления занимает около 6 месяцев.
Медицинская анимация на тему «Аортокоронарное шунтирование»:
http://doctor-cardiologist.ru/shuntirovanie-serdca-chto-eto-takoe
Аортокоронарное шунтирование – показания, техника и длительность, реабилитация и осложнения
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/terapiya/operatsii/shuntirovanie-serdca-chto-ehto.html
Шунтирование сосудов сердца: подготовка, техника проведения, жизнь после операции

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Из этой статьи вы узнаете: обзор операции шунтирование сердца, как и по каким показаниям она выполняется. Виды вмешательства, последующая реабилитация и дальнейшая жизнь пациента.
Шунтирование коронарных сосудов сердца – это операция, в ходе которой хирурги формируют путь в обход пораженной заболеванием коронарной артерии. Делают его с помощью фрагментов других сосудов пациента (берут их чаще всего из ног).
Такое лечение может проводить только высококвалифицированный кардиохирург. С ним также работают операционные сестры, ассистенты, анестезиолог и часто – перфузиолог (специалист, который обеспечивает искусственное кровообращение).
Показания к операции
Шунтирование пораженных сосудов сердца проводят при сужении просвета одного или нескольких коронарных сосудов, которое приводит к ишемии.
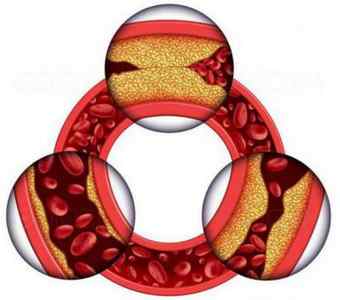
Чаще всего ишемическую болезнь сердца провоцирует атеросклероз. При этой патологии просвет артерии сужается из-за откладывания на внутренней стенке бляшки из холестерина и других жиров. Также сосуд может закупориться из-за тромбоза.
Дополнительное обследование назначают, если пациента беспокоят такие симптомы:
- приступы болей в груди, отдающих в левое плечо и шею;
- повышенное давление;
- тахикардия;
- тошнота;
- изжога.
Обследование пациента перед операцией
Главный метод диагностики, после которого принимают решение о необходимости (либо ненужности) операции, – коронарография. Это процедура, с помощью которой можно точно исследовать рельеф внутренних стенок сосудов, питающих сердце.
Как проходит коронарография:
Плюсы и минусы коронарографии
Кроме рентгеновской, существует КТ-коронарография. Она также требует введения контрастного вещества.
Плюсы и минусы КТ-коронарографии
Если врачи выявляют сужение просвета одного или нескольких коронарных сосудов более, чем на 75%, больному назначают операцию, так как повышен риск инфаркта. Если инфаркт уже был, с высокой вероятностью в ближайшие 5 лет будет еще один.
Также перед операцией проводят и другие диагностические процедуры:
- ЭКГ;
- УЗИ сердца;
- УЗИ органов брюшной полости;
- анализ крови общий и на холестерин;
- анализ мочи.
Подготовка к операции
- Если вы принимаете препараты, разжижающие кровь (Аспирин, Кардиомагнил и т. п.), врач отменит их применение за 14 дней до хирургического вмешательства.
- Обязательно уведомите врача и о приеме других лекарственных препаратов, БАДов, народных средств. При необходимости их тоже придется отменить.
- За неделю до того, как будут проводить шунтирование сердца, вас госпитализируют для осуществления описанного выше медицинского обследования.
- За день до операции вас осмотрит анестезиолог. Учитывая ваши физические параметры (рост, вес, возраст) и состояние здоровья, он будет составлять план своей работы. Обязательно сообщите ему, есть ли у вас аллергия на какие-либо препараты, переносили ли вы ранее общий наркоз, не было ли осложнений после этого.
- Вечером перед хирургическим лечением вам дадут успокоительное, которое поможет лучше спать.
Накануне шунтирования коронарных сосудов соблюдайте такие правила:
- не ешьте позже 18:00;
- не пейте после полуночи;
- если вам назначены препараты, выпейте их сразу после ужина (поздним вечером или ночью ничего принимать нельзя);
- примите вечером душ.
Разновидности шунтирования сердца
В зависимости от того, какой сосуд используется для создания обходного пути, шунтирование сердца бывает двух видов:
При АКШ в качестве материала для операции используют периферический сосуд пациента.
АКШ, в свою очередь, подразделяется на:
- Аутовенозное АКШ – используют большую подкожную вену ноги.
- Аутоартериальное АКШ – используют лучевую артерию. Такой метод применяют, если больной страдает варикозным расширением вен.
При МКШ используют внутреннюю грудную артерию.
Как проводят коронарное шунтирование
Такое хирургическое вмешательство проводится на открытом сердце, в связи с чем врачам нужно рассечь грудину. Эта массивная кость долго заживает, из-за чего послеоперационная реабилитация длится долго.
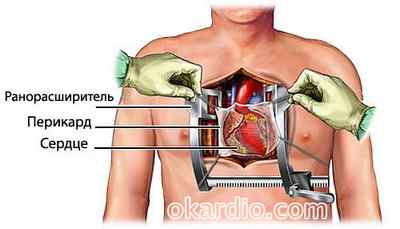
Шунтирование сосудов сердца чаще всего проводят на остановленном сердце. Для поддержания гемодинамики нужен аппарат искусственного кровообращения.
Иногда возможно провести шунтирование и на работающем сердце. Особенно если не требуется осуществление дополнительных операций (удаление аневризмы, замена клапанов).
По возможности врачи отдают предпочтение шунтированию на работающем сердце, так как оно обладает рядом преимуществ:
- отсутствие осложнений со стороны крови и иммунной системы;
- меньшая продолжительность хирургического вмешательства;
- более быстрый процесс реабилитации.
Сам процесс операции заключается в том, чтобы сформировать путь, по которому кровь сможет беспрепятственно проходить к сердцу.
Вкратце можно описать шунтирование так:
Весь процесс длится 3–4 часа.
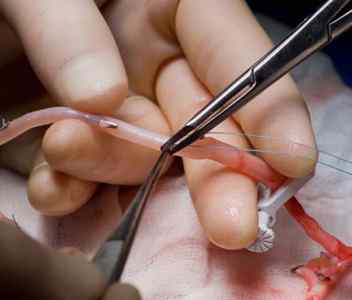
Подготовка трансплантата вены для коронарного шунтирования. Вена взята из ноги пациента и растянута физиологическим раствором
Реабилитация и возможные осложнения
В течение двух недель после того, как было проведено такое хирургическое вмешательство, вам будут противопоказаны водные процедуры. Это связано с тем, что на груди и на ноге присутствуют большие послеоперационные раны. Для того чтобы они лучше заживали, их обрабатывают антисептиками и ежедневно делают перевязки.
Чтобы лучше срасталась кость, врач посоветует вам носить грудной бандаж на протяжении 4–6 месяцев. Обязательно соблюдайте это условие. Если не носить медицинский корсет, могут разойтись швы на грудине. Потом нужно будет разрезать кожу и заново сшивать кость.
Очень частый послеоперационный симптом – чувство боли, дискомфорта и жара в области грудной клетки. Если у вас он есть, не паникуйте. Сообщите о нем врачу, который назначит препараты для его устранения.
Среди возможных осложнений можно выделить:
- застойные явления в легких;
- анемию;
- воспалительные процессы: перикардит (воспаление наружной оболочки сердца), флебит (воспаление вены, близкой к участку сосуда, который взяли для шунтирования);
- нарушения работы иммунной системы (возникают из-за искусственного кровообращения);
- аритмии (как следствие остановки сердца на время операции).
Так как во время операции используют не только искусственное кровообращение, но и искусственную вентиляцию легких, нужно предотвратить застойные явления в легких. Для этого 10–20 раз в сутки надувайте что-нибудь. К примеру, шарик. Глубоко дыша, вы вентилируете свои легкие и расправляете их.
Анемия обычно связана с кровопотерей во время операции. Для устранения этого осложнения вам выпишут специальную диету.
Чтобы поднять гемоглобин, ешьте больше:
- говядины (вареной или запеченной);
- печени;
- гречневой каши.
Лечение других осложнений врач подбирает индивидуально для каждого пациента.
В среднем больные реабилитируются за 2–3 месяца. За это время восстанавливается нормальная работа сердца, стабилизируется состав крови и функционирование иммунной системы, почти полностью заживает грудина. Через 3 месяца после того, как было проведено шунтирование сердца, вам уже не будет противопоказана двигательная активность, и вы сможете жить полноценной жизнью.
В это время – через 2–3 месяца – проводят нагрузочный тест, например, велоэргометрию. Такое обследование необходимо для того, чтобы оценить эффективность проведенной операции, узнать, как сердце реагирует на нагрузки, и определиться с тактикой дальнейшего лечения.
Пациент в больнице после перенесенной операции коронарного шунтирования
Жизнь после операции
Коронарное шунтирование обеспечивает надежную профилактику инфаркта. Оно позволяет полностью избавиться от приступов стенокардии, так как устраняет ишемию.
Но существует вероятность того, что и шунт начнет облитерироваться (сужаться). Согласно статистике, спустя год после операции начинает сужаться обходной путь у каждого пятого пациента. А по истечении 10 лет – у 100 % пациентов.
Чтобы избежать сужения и закрытия вживленного в сердце сосуда, придерживайтесь пяти правил:
http://okardio.com/operaciya/shuntirovanie-serdca-091.html
Шунтирование сердца: что это такое, сколько живут. Шунтирование сердца: сколько живут после операции (отзывы, статистика)
Современная медицина позволяет делать сложные операции и в буквальном смысле возвращать к жизни людей, лишившихся всяческой надежды. Однако подобное вмешательство связано с определенного рода рисками и опасностями. Именно таким является шунтирование сердца. Что это такое? Сколько живут люди после операции, об этом мы поговорим подробнее.
Шунтирование сердца: история, первая операция
Что же представляет собой шунтирование сердца? Сколько живут после операции? А главное, что говорят о ней люди, которым посчастливилось получить второй шанс на совершенно новую жизнь?
Шунтирование — операция, сделанная на сосудах. Именно она позволяет нормализовать и восстановить кровообращение во всем организме и в отдельно взятых органах. Впервые такое хирургическое вмешательство было проведено в мае 1960 года. Успешная операция в исполнении американского врача Роберта Ханса Геца прошла в медицинском колледже имени А. Эйнштейна.
В чем суть хирургического вмешательства
Шунтирование — искусственное создание нового пути для тока крови. Операция на сердце в данном случае проводится с использованием сосудистых шунтов, которые специалисты находят во внутренней грудной артерии самих пациентов, нуждающихся в хирургическом вмешательстве. В частности, для этой цели медики используют либо лучевую артерию на руке, либо большую вену на ноге.
Таким образом и происходит шунтирование сердца. Что это такое? Сколько живут после него люди — это главные вопросы, которые интересуют страждущих, сталкивающихся с проблемами сердечно-сосудистой системы. На них мы и постараемся ответить.
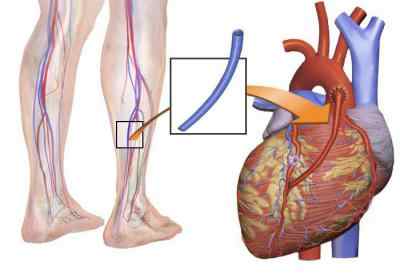
В каких случаях следует проводить шунтирование сердца?
Как утверждают многие специалисты, оперативное вмешательство — это крайняя мера, прибегать к которой необходимо лишь в исключительных случаях. Одним из подобных проблем считается ишемическая или коронарная болезнь сердца, а также сходный по симптомам атеросклероз.
Напомним, что это заболевание также связано с избыточным количеством холестерина. Однако в отличие от ишемии данный недуг способствует созданию своеобразных пробок или бляшек, полностью перекрывающих сосуды.
Хотите знать, сколько живут после шунтирования сосудов сердца, и стоит ли делать подобную операцию людям в преклонном возрасте? Для этого мы собрали ответы и советы специалистов, которые, надеемся, помогут вам разобраться.
Так, опасность коронарной болезни и атеросклероза заключается в чрезмерном накоплении в организме холестерина, избыток которого неизбежно сказывается на сосудах сердца и перекрывает их. В результате они сужаются и перестают снабжать организм кислородом.
Для того чтобы вернуть человека к нормальной жизнедеятельности, медики, как правило, советуют провести шунтирование сердца. Сколько живут после операции пациенты, как она проходит, сколько длится процесс реабилитации, как изменяется режим дня человека, перенесшего шунтирование — обо всем этом необходимо знать тем, кто только задумывается о возможном хирургическом вмешательстве. А главное, нужно получить позитивный психологический настрой. Для этого будущим пациентам незадолго до операции стоит заручиться моральной поддержкой близких родственников и провести беседу со своим лечащим врачом.
Каким бывает шунтирование сердца?
Сердечное шунтирование, или сокращенно АКШ, условно разделяется на 3 вида:
В частности, такое разделение на виды связано со степенью поражения сосудистой системы человека. То есть, если у пациента наблюдается проблема лишь с одной артерией, нуждающейся во введении единственного шунта, то это одиночное, с двумя — двойное, а с тремя — тройное шунтирование сердца. Что это такое, сколько живут после хирургического вмешательства люди, можно судить по некоторым отзывам.
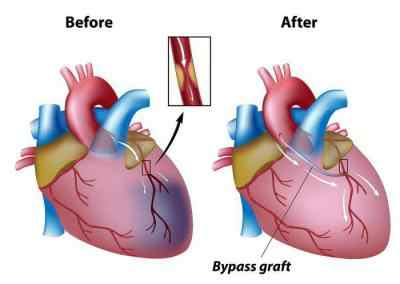
Какие подготовительные процедуры проводятся перед шунтированием?
Перед операцией пациент обязан пройти коронарографию (метод диагностики коронарных сердечных сосудов), сдать ряд анализов, получить кардиограмму и данные ультразвукового обследования.
Сам подготовительный дооперационный процесс начинается примерно за 10 дней до объявленной даты шунтирования. В это время вместе со сдачей анализов и проведением обследования пациента обучают особой технике дыхания, которая впоследствии поможет ему восстановиться после операции.
Сколько времени длится операция?
Длительность АКШ зависит от состояния больного и сложности хирургического вмешательства. Как правило, операция осуществляется под общим наркозом, а по времени она занимает от 3 и до 6 часов.
Такая работа очень трудоемкая и изматывающая, поэтому бригада специалистов может выполнять лишь одно шунтирование сердца. Сколько живут после операции (статистика, приведенная в статье, позволяет узнать это) зависит от опыта хирурга, качества проведения АКШ и восстановительных возможностей организма пациента.
Что происходит с пациентом после операции?
После оперативного вмешательства пациент обычно попадает в реанимацию, где проходит короткий курс восстановительных дыхательных процедур. В зависимости от индивидуальных особенностей и возможностей каждого, пребывание в реанимации вполне может растянуться на 10 дней. Далее прооперированный отправляется на последующее восстановление в специальный реабилитационный центр.
Швы, как правило, тщательно обрабатываются антисептиками. В случае успешного заживления их снимают примерно на 5—7 день. Часто в области швов возникает ощущение жжения и тянущей боли. Примерно через 4—5 дней все побочные симптомы проходят. А спустя 7—14 дней пациенту уже можно самостоятельно принимать душ.
Статистические данные по шунтированию
О количестве успешных операций и людях, которые перенесли подобное и полностью изменили свою жизнь, говорят различные исследования, статистика и социологические опросы как отечественных, так и иностранных специалистов.
Согласно проводимым исследованиям, касающихся шунтирования, смертельный исход наблюдался всего у 2 % пациентов. За основу этого анализа принимались истории болезни примерно 60 000 больных.
По данным статистики, наиболее сложным является послеоперационный процесс. В данном случае процесс выживаемости после года жизни с обновленной системой дыхания составляет 97 %. При этом на благоприятный исход оперативного вмешательства у пациентов влияет масса факторов, включая индивидуальную переносимость наркоза, состояние иммунной системы, наличие других заболеваний и патологий.
В этом исследовании эксперты также воспользовались данными из истории болезней. На этот раз в эксперименте принял участие 1041 человек. По данным теста примерно 200 исследуемых пациентов не просто благополучно перенесли вживление в их организм имплантатов, но и умудрились дожить до девяностолетнего возраста.
Помогает ли при пороках шунтирование сердца? Что это такое? Сколько живут с пороком сердца после операции? Подобные темы также интересуют пациентов. Стоит отметить, что при тяжелых сердечных аномалиях хирургическое вмешательство способно стать приемлемым выходом и значительно продлить жизнь таким пациентам.
Шунтирование сердца: сколько живут после операции (отзывы)
Чаще всего АКШ помогает людям жить без проблем на протяжении нескольких лет. Вопреки ошибочному мнению, созданный при оперативном вмешательстве шунт не закупоривается даже спустя десять лет. По словам израильских специалистов, вживляемые имплантаты способны прослужить 10—15 лет.
Однако, прежде чем соглашаться на такую операцию, стоит не только проконсультироваться со специалистом, но и детально изучить отзывы тех людей, чьи родственники или знакомые уже воспользовались уникальным методом шунтирования.
Например, одни пациенты, перенесшие операцию на сердце, утверждают, что после АКШ у них произошло облегчение: стало проще дышать, а боль в грудной области исчезла. Следовательно, им очень помогло шунтирование сердца. Сколько живут после операции, отзывы людей, фактически получивших второй шанс, — информацию об этом вы найдете в данной статье.
Многие утверждают, что их родственники долго приходили в себя после наркоза и восстановительных процедур. Есть пациенты, которые говорят, что перенесли операцию 9—10 лет назад и в настоящее время хорошо себя чувствуют. При этом инфаркты больше не повторялись.
Желаете узнать, сколько живут после шунтирования сосудов сердца? Отзывы людей, перенесших подобную операцию, помогут вам в этом. К примеру, некоторые утверждают, что все зависит от специалистов и их уровня квалификации. Многие удовлетворены качеством таких операций, проведенных заграницей. Встречаются отзывы отечественных медработников среднего звена, лично наблюдавших пациентов, перенесших это сложное вмешательство, которые уже на 2—3 день были в состоянии передвигаться самостоятельно. Но в целом все сугубо индивидуально, а каждый случай следует рассматривать отдельно. Случалось, что прооперированные вели активный образ жизни по прошествии более 16—20 лет после того, как им сделали аортокоронарное шунтирование сердца. Что это такое, сколько живут после АКШ люди, теперь вы знаете.
Что говорят специалисты о жизни после операции?
По словам кардиохирургов, после шунтирования сердца человек может прожить 10—20 и более лет. Все сугубо индивидуально. Однако, считают специалисты, для этого необходимо регулярно посещать лечащего врача и кардиолога, обследоваться, следить за состоянием имплантатов, соблюдать особую диету и вести умеренную, но ежедневную физическую активность.
По утверждениям ведущих докторов, в оперативном вмешательстве могут нуждаться не только люди преклонного возраста, но и более юные пациенты, например, с пороком сердца. Они уверяют, что молодой организм быстрее реабилитируется после операции и процесс заживления происходит динамичнее. Но это вовсе не означает, что стоит опасаться делать шунтирование в зрелом возрасте. По мнению экспертов, операция на сердце — это необходимость, которая позволит продлить жизнь как минимум на 10—15 лет.
Резюме: как видите, сколько лет живут после шунтирования сердца люди, зависит от многих факторов, включая индивидуальные особенности организма. Но то, что шансом на выживание стоит воспользоваться — неоспоримый факт.







