Сколько живут с ишемической болезнью сердца (ИБС): продолжительность, прогноз, можно прожить
Сколько живут с ишемической болезнью сердца и можно ли долго прожить с ИБС
Среди сердечно-сосудистых заболеваний ИБ занимает лидирующие позиции по летальным исходам. Пациентам и их близким необходимо знать, сколько живут с ишемической болезнью сердца и что делать, чтобы продлить жизнь.

От чего зависит прогноз
Ишемия не возникает спонтанно, она развивается на протяжении долгих лет из-за нарушения кровоснабжения миокарда. Сердце полноценно может работать только при условии постоянной подачи кислорода через кровь. Его снабжают две основные артерии (коронарные). Если они деформируются, закупориваются, прогибаются, возникает нарушение тока крови, из-за чего сердце начинает работать хуже. От этого страдает весь организм, т.к. он не может функционировать без нормального кровоснабжения.
Если к какому-то органу на время перекрыть кровь, возникает некроз тканей, то есть они отмирают. Это же касается и сердца. Некроз тканей миокарда называется инфарктом. Это приступ, при котором в 50% случаев наступает смерть из-за несвоевременной помощи.
Что касается прогнозов ишемии, то он зависит напрямую от состояния, которое возникает в результате:
- стенокардии — боли в груди, возникающей из-за сердечно-сосудистой недостаточности (основной симптом ишемии);
- инфаркта миокарда — полного или частичного некроза тканей сердечной мышцы;
- кардиосклероза — нарушения кровообращения из-за закупорки коронарных сосудов, что приводит к недостаточности сердечного клапана;
- первичной остановки сердца — основной причины скоропостижной смерти, возникает из-за тромба в коронарных сосудах, который закрывает ток крови к сердечной мышце;
- аритмии — нарушения частоты сердечных сокращений.
В случае регулярных обследований при ИБС, лечения, профилактики, соблюдения диет риск сердечного приступа уменьшается. В зоне риска находятся следующие пациенты:
- с гипертонией (хроническая форма повышенного артериального давления);
- с лишним весом;
- с вредными привычками;
- спортсмены с чрезмерными физическими нагрузками.
При сердечных болезнях важно отказаться от алкоголя, курения и нагрузок, потому что все эти факторы ухудшают кровообращение и уменьшают сократительную способность сердечной мышцы.
Сколько можно прожить
Сложно определить продолжительность жизни при постановке такого диагноза, все индивидуально. Одни пациенты при ишемической болезни сердца могут прожить до 100 лет, а другие умирают при первом же приступе. На выживаемость влияет множество факторов: скорость развития патологии, вес, возраст, индивидуальные особенности организма, наличие или отсутствие других хронических заболеваний. Средние прогнозы — 10-15 лет.
Как увеличить срок жизни
Чтобы повысить выживаемость пациентов с ИБС, врачи разработали ряд правил:
- Правильное питание — один из основных факторов, влияющих на работу сердца и сосудов. Из рациона важно исключить холестерин, который является главной причиной закупорки сосудов и нарушения кровообращения. Рацион должен быть насыщен фруктами, овощами, орехами.
- Нормализация работы центральной нервной системы. Переживания и стрессы увеличивают нагрузку на сердце.
- Физические нагрузки ускоряют сердцебиение и увеличивают напряжение миокарда. При сердечных заболеваниях нужно избегать занятий спортом, поднятия тяжестей, одышки.
- Прием витаминов и лекарственных препаратов, поддерживающих работу сердечной мышцы. Нужно всегда иметь рядом средства первой помощи, например Нитроглицерин.
Любые напряжения, как физические, так и психологические, способны вызвать приступ стенокардии, его также называют грудной жабой.
http://medicalok.ru/ishemiya/skolko-zhivut-s-boleznyu-serdtsa.html
Сколько живут с ишемией сердца
Ишемическая болезнь сердца – патология хронического характера, которая прогрессирует со временем. Она сама не становится причиной смерти, пациент с таким заболеванием может жить в течение 20–50 лет и поддерживать умеренную физическую активность. Главное, контролировать кровоснабжение миокарда и его насосную функцию. Остановить прогрессирование ИБС можно с помощью медикаментозных препаратов или оперативного вмешательства. Смерть наступает от осложнений ИБС, которые развиваются в каждом организме индивидуально с учетом факторов риска.
Патология может протекать в таких формах:
- инфаркт миокарда – патология с частым летальным исходом в зависимости от размера очага поражения;
- стенокардия, которая проявляется болезненностью в области сердца из-за физических напряжений. Она может протекать в нестабильной форме и часто переходить в инфаркт миокарда;
- кардиосклероз, который сопровождается недостаточностью насосной функции сердца. Сердце неспособно постоянно перекачивать требуемое количество крови по организму, и постепенно истощаются резервы. Состояние чревато развитием отека легких;
- дилатация или дистрофия сердечной ткани – осложнение с хроническим течением на фоне ИБС и постоянного недополучения кислорода;
- аритмии. Разные формы тахи- и брадиартимий, которые приводят к блокадам и остановкам сердца или к возникновению фибрилляции желудочков, что влечет за собой смерть;
- первичная остановка сердца. Пациент мгновенно умирает по причине остановки сердца в систоле или диастоле.
ИБС у пациентов после 40 лет часто совмещается с гипертонией. Две патологии во время обострения могут спровоцировать гипоксию миокарда. Необратимые изменения развиваются через 2–5 часов после гипоксии. Есть ряд факторов риска и триггеров, которые приводят пациента с ИБС к летальному исходу, часть из них можно скорректировать с помощью лечения или отказа от неправильного образа жизни:
- артериальная гипертония;
- чрезмерная масса тела;
- гиперхолестеринемия;
- психические перенапряжения и стрессы;
- алкоголь и никотин;
- чрезмерные физические нагрузки.
Чтобы понять, сколько может прожить человек с ИБС, нужно учитывать пол. Женщины живут с патологией дольше, чем мужчины. Учитывается также количество пораженных сосудов (от одного до трех). Если поражено три сосуда, снабжающие миокард, то риск летального исхода повышается до 20%.
Можно проанализировать выживаемость пациентов с разными функциональными классами болезни:
- 1 ФК стенокардии 55,3%;
- 2 ФК количество пациентов, которые выживают 47,3%;
- 3 ФК выживаемость на уровне 36%;
- 4 ФК показатель выживаемости до 20,5%.
Выживаемость и риски летального исхода при ИБС можно оценить с помощью статистических данных и ЭКГ:
- нормальная кардиограмма характеризует количество выживаемых пациентов 68,8%;
- деформации зубца Т и сегмента ST – 43,7%;
- перенесенный трансмуральный инфаркт с крупноочаговыми поражениями снижает выживаемость до 36,1%;
- инфаркт под подозрением способствует выживаемости 35%;
- перебои в системе проводимости желудочков – 13,5%;
- гипертрофия камеры левого желудочка – 4,6%.
Если анализировать ЭКГ, а также учитывать общее состояние пациента, сопутствующие заболевания и функциональные пробы, можно оценить прогноз для жизни. Правильная поддержка состояния здоровья способствует сохранению и продлению жизни больного.
http://sosudoff.ru/voprosy/skolko-zhivut-ishemicheskoj-boleznyu-serdca
Сколько живут люди с ишемической болезнью сердца
Для больных, страдающих от этой патологии, и их родственников очень важен ответ на вопрос: сколько живут с ишемической болезнью сердца?
Эта патология – основная причина смертности и инвалидности во всех развитых странах.
Она поражает самую трудоспособную часть населения – возрастную категорию до 65 лет, являясь причиной 15 миллионов смертей в год во всем мире (по данным ВОЗ).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Причины скоропостижной смерти
Основной причиной скоропостижных смертей в зрелом и пожилом возрасте — различные формы ИБС в сочетании с гипертонией, или отдельно от нее.
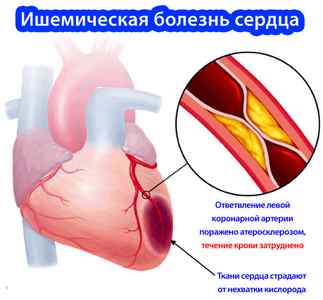
Суть этой патологии заключается в том, что миокард недостаточно снабжается артериальной кровью, или вообще она не поступает. Отсюда следует острая нехватка крови для оптимальной работы миокарда, а причиной этого являются измененные деструктивными процессами коронарные артерии.
Причины изменения артерий и патологического кровоснабжения миокарда:
- образование и рост атеросклеротических бляшек;
- тромбообразование;
- региональные спазмы артерий;
- дисфункция эпителия;
- нарушение микроциркуляции.
Эти причины лежат в основе классификации ИБС, которая составлена на основе рекомендаций Всемирной Организации Здравоохранения.
Она позиционирует эту патологию, как хроническое или острое преходящее состояние, которое обусловлено нарушениями функционального состояния коронарных артерий (их спазмы, нарушения регуляции сосудистого тонуса), или их органическими поражениями (тромбоз, стенозирующий атеросклероз).
Клинические формы ишемической болезни сердца:
- Инфаркт миокарда, который подразделяется на крупноочаговый, мелкоочаговый, субэндокардиальный, интрамуральный. По степени возникновения он может быть острым, повторным, рецидивирующим.
- Стенокардия, которая делится на стенокардию напряжения, стенокардию покоя, а так же прогрессирующую.
- Постинфарктный кардиосклероз, развивающийся через 2 месяца и более после инфаркта.
- Очаговая дистрофия миокарда.
- Нарушения сердечного ритма.
- Острая коронарная недостаточность, или первичная остановка сердца, приводящая зачастую к мгновенной смерти.
Чаще всего к скоропостижной смерти приводят такие клинические формы ИБС, как стенокардия, инфаркт миокарда, острая сердечная недостаточность, нарушение сердечного ритма, в частности фибрилляция желудочков на фоне острой формы ишемии миокарда.
Так называемой мгновенной смерти предшествует гипоксия миокарда, длящаяся от 2 до 5 часов. В течение этого срока развиваются изменения структуры тканей сердца.
Ишемическая болезнь развивается на фоне атеросклеротического поражения артерий сердца. Именно этот фактор становится решающим при возникновении клинической картины ИБС. Хотя проявления атеросклероза нередки в возрастной категории за 40 лет и старше, не у всех развиваются проявления ишемии сердца.
У людей, страдающих от этой патологии, и скоропостижно скончавшихся от нее, явления атеросклероза проявляются раньше на 20-30 лет, эти деструктивные изменения прогрессируют гораздо быстрее, просвет коронарных артерий стенозируется раньше.
Сердце, имеющее патологические изменения в своей структуре, не в состоянии адекватно приспособиться к изменениям внешней и внутренней среды.
Когда эти изменения сочетаются в едином комплексе – происходит срыв в коронарной системе, и, как результат его, преждевременная смерть. Внутренние факторы риска, приводящие к внезапной смерти больных ИБС:
- артериальная гипертензия;
- ожирение;
- повышенный уровень холестерина;
- хроническая табачная интоксикация.
Помимо этих факторов для наступления преждевременной смерти больных ИБС большое значение имеют внешние факторы риска:
- психическое напряжение, хронический или одномоментный стресс;
- алкогольная интоксикация;
- физическое перенапряжение;
- резкая перемена погоды.
Для того чтобы эти факторы стали фатальными, нужно, чтобы сердечнососудистая система, коронарное кровообращение находились в нестабильном положении.
У лиц, страдающих ИБС, состояние неустойчивой компенсации – естественное состояние сосудистой системы, и спусковым крючком нарушения сердечного кровообращения становится какое-либо из вышеперечисленных внешних воздействий, или их комплекс.
Гендерный фактор тоже имеет значение в статистике преждевременных смертей, поскольку мужчины им подвержены больше, чем женщины того же возраста с проявлениями ИБС.
Сколько живут с ишемической болезнью сердца
По данным специалистов Института кардиологии им. А.Л. Мясникова, смертность больных с ИБС можно сравнить со смертностью от осложненного рака легкого.
Какие прогнозы при ИБС, стенокардии напряжения ФК3 и постинфарктном кардиосклерозе читайте здесь.
- степень гипертрофии левого желудочка;
- наличие или отсутствие артериальной гипертензии;
- степень выраженности атеросклероза коронарных артерий;
- наличие аритмий;
- продолжительности и выраженности смещения сегмента ST;
Для прогнозирования выживаемости в течение 5 лет имеет значение количество пораженных артерий:
http://serdce.hvatit-bolet.ru/skolko-zhivut-s-ishemicheskoj-boleznju-serdca.html
Прогноз жизни при ИБС или сколько живут с ишемической болезнью сердца
Содержание
Много лет заболевания сердечно-сосудистой системы уверенно лидируют в печальном списке смертности населения, но до сих пор ни один, даже самый лучший, специалист не возьмет на себя ответственность сказать, сколько живут с ишемической болезнью сердца. Болезнь не щадит ни старых, ни молодых, речь идет уже о настоящей эпидемии. Коварство патологий скрывается в неявном начале и постепенном ухудшении состояния. Многие пациенты долгое время даже не догадываются, что внутри них находится мина замедленного действия с неизвестным сроком срабатывания.
Ишемическая болезнь сердца: что это такое и основные причины

Под этим диагнозом подразумевается полное или частичное нарушение кровоснабжения на каком-либо участке сердечной мышцы. В результате ткани не получают в полном объеме кислорода, и происходит сбой в работе сердца различной степени тяжести. Различают внутренние и внешние факторы развития болезни.
К первой группе относятся:

- заболевания сердца (пороки, нарушение сердечной проводимости, болезни миокарда);
- внутренних органов или систем (легких, щитовидной железы, крови);
- гипертоническая болезнь.
Вторая группа включает в себя:
- вредные привычки (алкоголь, курение, наркотики);
- нерациональное питание (переедание, включение в рацион жирной, соленой, богатой консервантами пищи);
- хронические стрессы;
- малоподвижный образ жизни;
- чрезмерная физическая нагрузка (особенно у неподготовленных людей).
Воздействие как внутренних, так и внешних факторов постепенно приводит к атеросклерозу коронарных артерий. Заболевание характеризуется отложением на сосудистых стенках холестериновых бляшек. По мере их роста просвет сосуда всё больше сужается, уменьшается поставляемый кровью объем кислорода, и развивается ишемия. При полном закрытии просвета сосуда наступает некроз, при котором происходит омертвление тканей сердечной мышцы.
ИБС: разновидности, симптомы и последствия
Классическая ишемическая болезнь сердца в большинстве случаев возникает исподволь и развивается в течение многих лет.
За это время проходит через несколько стадий:

- Бессимптомная.
- Стабильная стенокардия.
- Нестабильная стенокардия.
- Инфаркт миокарда.
Встречаются такие формы болезни, как внезапная коронарная смерть, нарушение сердечного ритма, микроваскулярная ишемия.
Стенокардия проявляется в виде периодических приступов длительностью не более 5 минут, во время которых человека беспокоят дискомфортные ощущения за грудиной с иррадиацией в левые лопатку, плечо или руку. Боли как таковой пациент не испытывает, но появляется жжение или сдавливание, точную локализацию которых трудно определить, поэтому человек продолжает жить с этой болезнью.
При нестабильной форме стенокардии:
- приступы беспокоят всё чаще;
- увеличивается их продолжительность;
- снижение порога физической активности;
- уменьшение эффективности принимаемых препаратов.
В зависимости от способности переносить физическую нагрузку стенокардия подразделяется на четыре функциональных класса (I, II, III, IV).

При инфаркте миокарда приток к сердечной мышце резко прекращается, за счет чего питание в миокарде прерывается, и ткани начинают отмирать. Внезапная коронарная смерть происходит из-за резкого спазма коронарных артерий.
Сердечный приступ сопровождается:
- Бессознательным состоянием.
- Остановкой сердца и дыхания.
В этом случае необходимо незамедлительно оказывать помощь, ведь от своевременности проведения реанимационных мероприятий будет зависеть жизнь пациента.
У пациентов с ИБС могут развиться осложнения:
- постинфарктный кардиосклероз;
- аритмия;
- кардиогенный шок;
- острая и хроническая сердечная недостаточность.
Методы лечения и прогноз
На начальных стадиях болезни хороший эффект дает медикаментозная терапия, направленная на устранение или ослабление факторов, вызывающих ИБС. При отсутствии эффекта или угрозы развития осложнений проводится хирургическое вмешательство.
Современные методы восстановления кровотока в артериях:
- стенирование (введенная внутрь сосуда тонкая трубка-сетка не дает спадаться стенкам);
- атерэктомия (расслоение тромба);
- брахитерапия (радиационная терапия внутри больного органа);
- аортокоронарное шунтирование (введение в кровоток внутренней грудной артерии вместо пораженной части сосуда);
- непрямая лазерная реваскуляризация сердечной мышцы (точечное воздействие лазером на миокард с целью образования новой сосудистой сетки).
Эффективность лечения и выживаемость пациента зависит от многих факторов, среди которых:
- Стадия ИБС.
- Местоположение и степень поражения сосудов.
- Состояние сердечной мышцы.
- Выраженность атеросклероза коронарных артерий.
- Наличие нарушения сердечного ритма.
- Количество пораженных артерий.
- Функциональный класс ишемической болезни.
- Возраст пациента.
- Наличие сопутствующих заболеваний или осложнений.
Пациенту с ИБС рекомендуется придерживаться несложных правил, чтобы болезнь из приговора преобразовалась в особый образ жизни.
Для этого необходимо:
- регулярно принимать назначенные специалистом препараты;
- контролировать артериальное давление;
- периодически сдавать анализ крови на определение уровня сахара и холестерина;
- с помощью ЭКГ и других методов исследования определять работоспособность сердечной мышцы;
- периодически посещать специалистов (кардиолог, терапевт);
- проходить профильное санаторно-курортное лечение.
Основной упор делается на желание самого пациента поддерживать физическое, психоэмоциональное и социальное благополучие на приемлемом уровне. В силах каждого человека научиться контролировать проявления болезни, вовремя с ними справляться и поддерживать удовлетворительное качество жизни.
Профилактика ишемической болезни сердца
С незапамятных времен известно, что многие заболевания легче предупредить, чем лечить. Ишемическая болезнь сердца не является исключением.
Позволяют существенно снизить риск развития ишемической болезни сердца правила:
- Отказ от курения.
- Сохранение оптимального веса.
- Регулярная физическая нагрузка.
- Профилактические медицинские осмотры.
- Соблюдение режима труда и отдыха.
- Принципов правильного питания.
http://boleznikrovi.com/serdce/ishemiya/skolko-zhivut-s-ishemicheskoj-boleznyu-serdtsa.html
Сколько живут с ишемической болезнью сердца
Дать однозначный ответ на вопрос о том, сколько живут с ишемической болезнью сердца, невозможно. Прогноз зависит от степени изменения сердечных тканей, снабжения мышцы кровью, состояния пациента и мер, которые принимаются для стабилизации. Чаще всего причиной летального исхода становятся инфаркт миокарда, отек легких, первичная остановка сердца или фибрилляция желудочков.
От чего зависит прогноз
Уровень смертности зависит от формы течения заболевания и сопутствующих осложнений. Патология может сопровождаться следующими состояниями:
К числу потенциально опасных осложнений относится гипертония, которая часто протекает на фоне ИБС. При одновременном обострении патологий повышается риск возникновения гипоксии миокарда. Это приводит к возникновению необратимых, опасных для жизни изменений в течение 2-5 часов, если состояние пациента не удается стабилизировать.
Риск летального исхода возрастает при наличии следующих факторов риска:
- повышенная масса тела;
- повышенный уровень холестерина в крови;
- вредные привычки;
- стресс и психологическое перенапряжение;
- чрезмерные физические нагрузки.
Факторы риска способны ускорить развитие деструктивных изменений и спровоцировать обострение. При сильной перенагрузке возможна остановка сердца.
При составлении прогноза жизни следует учитывать пол пациента. Женщины с ишемической болезнью в среднем живут дольше, чем мужчины. Дополнительно необходимо уточнить количество поврежденных сосудов. Если поражены 3 структуры, питающие миокард кровью, вероятность летального исхода повышается на 20%. Повреждение 1 или 2 сосудов в среднем увеличивают шанс смерти на 10-12%.
На вероятность выживания влияют функциональный класс заболевания и продолжительность ишемической болезни сердца. В зависимости от первого фактора прогноз на ближайшие 10 лет будет следующим:
- 1 ФК — 54,5% шанс выживания;
- 2 ФК — 46%;
- 3 ФК — 35,5%;
- 4 ФК — 20,5%.
При хронической форме заболевания ключевое значение при прогнозировании имеет результат ЭКГ. В среднем выживаемость в течение 10 ближайших лет следующая:
- все показатели в норме или наблюдаются незначительные изменения — 67%;
- изменения сегмента ST и зубца T — 42,5%;
- крупноочаговые изменения, которые произошли в результате инфаркта миокарда — 36%;
- косвенные признаки инфаркта — 35%;
- наблюдаются нарушения проводимости желудочков — 13,5%;
- гипертрофия левого желудочка — 4,5%.
Сколько можно прожить
Строгих ограничений по сроку продолжительности жизни не существует. Если заболевание протекает без обострений, отсутствуют осложнения и сильные деструктивные изменения тканей, человек может дожить до старости и умереть по другим причинам. При наличии факторов риска и разрушении сердечных клапанов и сосудов продолжительность жизни резко сокращается.
Как увеличить срок жизни
Уменьшить риск наступления летального исхода помогут следующие меры:
При ишемической болезни важно нормализовать индекс массы тела. Рассчитать значение можно с помощью диетолога или самостоятельно после замеров.
http://krov.expert/zdorove/skolko-zhivut-s-ishemicheskoy-boleznyu-serdtsa.html
Сколько живут с ишемической болезнью сердца
Ишемическая болезнь сердца, одна из распространенных сердечных патологии, уже на протяжении долгого времени занимает первое место среди сердечно-сосудистых заболеваний по летальным исходам.
Сердечная ишемия проявляется острой формой миокарда, что нередко заканчивается внезапной смертью.
Бывают случаи, когда она имеет хроническое течение. Если ишемическая форма протекает на хроническом уровне, то проявляется она стенокардией. Стенокардия — это патология, имеющая хроническую сердечную недостаточность, часто заканчивается инфарктом миокарда.
Ишемическая болезнь сердца развивается из-за:
- ожирения, когда в клетчатке, тканях организма и органах накапливаются жировые отложения.
- сахарного диабета (недостаток или полное отсутствие в крови гормона инсулина;
- генетической предрасположенности. Если в роду были подобные заболевания, то риск развития ишемии сердца увеличивается в два раза;
- злоупотребления алкоголем и курением. Курение приводит к сужению артериального просвета;
- стрессовых ситуаций;
- нарушенной работы эндокринной системы;
- артериальной гипертензии (стойкого повышения артериального давления).
Для лечения ибс потребуется много времени, нередко когда лечение длиться на протяжении всей жизни. Эффективность терапии оценивается, как динамика клинических обследований и качество жизни больного. Качество жизни, это основной показатель для врачей.
Пациент должен быть физически, социально и психоэмоционально благополучен. Учеными доказано, что пациенты с стойки повышенным давлением страдают нехваткой энергии, плохо спят и мало уделяют внимания физическим нагрузкам.
В основе лечения данной патологии лежите лечение с помощью лекарственных препаратов, и со временем их количество увеличивается. На сегодняшний день, есть множество медикаментов, позволяющих улучшить сердечную работу, но негативно влияющих на организм в целом. Зачастую организм включает защитные реакции по отношению к лекарством. Это может проявляться в виде аллергической реакции и токсического гепатита.
С чего начинается ишемическая болезнь сердца
Сердечная ишемия появляется не сразу, а развивается на протяжении долгого времени. В медицине существует две стадии протекания патологии, это бессимптомная и стабильная стенокардия.
Если у пациента нет определенных симптомов, то это еще не повод радоваться, ведь кислород поступает в сердце из различных запасов и механизмов. При этом человек ведет нормальный образ жизни. Зачастую заболевание на этой стадии диагностируется случайно врачом. По результатам простых анализов, врач может определить поражение сосудов и повышенный уровень холестерина. Когда в артериях начинают образовываться атеросклеротические бляшки, то в сердце начинается кислородное голодание. Когда кислородный дефицит превышает определенный уровень, то начинаются первые симптомы. Именно в этот период пациент уже обращается к специалисту со своими подозрениями. Как показывает практика, ишемическое заболевание сердца зачастую проявляется сердечной недостаточностью.
Стабильная стенокардия была описана еще в 1772 году. Тогда ученый и доказал, что сердечная недостаточность связана с сосудистыми заболеваниями. Современная медицина подтвердила данную теорию.
Стенокардия характеризуется приступами повышения артериального давления, дискомфортом за грудиной. боль и жжение может локализоваться в области лопатки, плеча и левой руки. Давление повышается из-за физической или эмоциональной нагрузки. Бывают случаи, когда и в состоянии покоя у пациента может повысится давление. В таком случае, привести его в норму, поможет таблетка нитроглицерина. Если приступ стенокардии случился на улице, то пациенту нужно остановиться, а если есть рядом скамеечка, то присесть. Многие пациенты, ощущение при острой сердечной недостаточности, описывают не как болевой синдром, а как неприятные ощущения, давление, жжение в области грудной клетки, но при этом нет точной локализации дискомфорта.
Приступ длится на протяжении не более пяти минут, и проходит после устранения провоцирующих факторов или приема лекарства.
Из-за чего начинается приступ стенокардии
Врачи определили факторы, провоцирующие приступ стенокардии, это:
- физическая нагрузка, выраженная быстрой ходьбой, подъемом по лестнице, переноса тяжелых предметов;
- отрицательные или положительные эмоции;
- стойкое повышенное артериальное давление;
- погодные условия и изменение давления атмосферы;
- резкое похолодание или потепление. Даже выход из теплого помещения на холод, может вызвать приступ;
- переедание или употребление вредной пищи;
- алкоголь в больших количествах;
- частое занятие сексом.
Зачастую встречается зимнее и осеннее обострение. В таком случае страдаю люди, проживающие в странах с холодным климатом. Также на частоту приступов влияют природные катаклизмы, магнитные бури, резкая перемена погоды, эпидемии вирусных инфекций, сильные эмоциональные перевозбуждения, ожидание важных событий, интенсивная интеллектуальная деятельность, бессонные ночи. Острая сердечная недостаточность, в основном, проявляется ночью и утром.
На работу артериальных сосудов влияет образование в них атеросклеротической бляшки и тромбов. Также артерии перестают нормально функционировать из-за региональных артериальных спазмов, эпителиальной дисфункции и нарушенной микроциркуляции.
Контроль сердечной работы

Когда в роду были случаи ишемического заболевания сердца, то каждому члену семьи стоит задуматься об этим и начать программу, которая сможет предотвратить возникновение сердечного приступа.
Если приступ все таки случился, и вам уже сделали операцию, то дальнейшая ваша жизнь напрямую зависит от образа жизни.
Одной из самых главных причин кислородного сердечного голодания считается курение. Курение приводит к сужение артериальных просветов. Из-за этого кислород не доходит до сердца в полном объеме. Поэтому пациентам не только стоит бросить курить, но замените его на правильное питание. После курения организм ослаблен и пациент, бросая курить, становиться излишне раздражительным. Поэтому первое время нужно избегать стрессовых ситуаций, если есть показание, то можно принимать успокоительные препараты, чтобы повысить силу и выносливость.
Если у пациента самостоятельно не получается самостоятельно избавиться от вредных привычек, то лучше обратиться к специалисту за помощью. Он поможет вам начать вести правильный образ жизни.
Пациенты, перенесшие операцию, должны постоянно следить за уровнем стрессов, и не допускать плохих мыслей, а быть уверенным в своем здоровье. Бывают случаи, когда врачи проводят несколько недельный мониторинг и проводят стресс тесты, которые в свою очередь показывают отличные результаты, но при этом пациент не может самостоятельно справляться с домашней работы. Его всегда мучают мысли, о том, что он смертельно болен. Такие пациенты, как правило, проходят индивидуальную или групповую терапию у психолога. Работа с психотерапевтами, это один из видов реабилитации после сердечных операций.
Никакое медикаментозное лечение или операции не в состоянии излечить заболевание без стараний и работы пациента. Задача доктора, состоит в том, что не допустить прогрессирования заболевания и ухудшения здоровья пациента. Для этого врачи проводят хирургическое или медикаментозное лечение. Все остальное зависит от желания пациента.
Некоторые пациенты восстанавливаются быстро и возвращаются к нормальной жизни в течении нескольких недель, а некоторые восстанавливаются на протяжении долгих лет.
Как можно продлить жизнь после сердечного приступа

Существуют определенные правила, которые люди должны соблюдать, чтобы не допустить кислородного сердечного голодания. Но если приступ уже случился, то после лечения нужно возвращаться к обычной жизни. Чтобы не допустить повторных приступов и продлить себе жизнь, нужно соблюдать некоторые правила.
Сердечная ишемия, серьезное заболевание, которое при тяжелом течении, может закончиться летальным исходом. К счастью, на сегодняшний день существует множество методов, сохранить пациенту жизнь и вернуть его к привычной жизни. Чтобы не допустить осложнений, пациенты с ибс находятся под контролем врачей. Это позволит предотвратить приступ и неприятные последствия.
http://wmedik.ru/zabolevaniya/kardiologia/skolko-zhivut-s-ishemicheskoj-boleznyu-serdca.html
Ишемическая болезнь сердца. Как прожить долгую и полноценную жизнь с таким диагнозом?
Ишемическая болезнь сердца (ИБС) из года в год регулярно занимает первое место в списке смертности в любой экономически развитой стране мира.
ИБС может проявиться острым возникновением инфаркта миокарда или даже внезапной смертью, но нередко она сразу переходит в хроническую форму. В таких случаях одним из основных ее проявлений является стенокардия напряжения.
К развитию ИБС приводят следующие факторы — ожирение, сахарный диабет, наследственность, курение, злоупотребление алкоголем, стрессы, заболевания эндокринной системы, артериальная гипертензия и другое.
Лечение ишемической болезни сердца продолжается длительно, нередко — в течение всей жизни. Поэтому эффективность лечения предполагается оценивать не только по динамике клинических исследований, но и с учетом качества жизни пациента. Качество жизни является определяющим показателем. Оно включает физическое, социальное и психоэмоциональное благополучие пациента. Установлено, что у больных стенокардией по сравнению со здоровыми людьми качество жизни снижено за счет нехватки энергии, недостаточного сна и сниженной физической активности.
Основа современной медицины — медикаментозная терапия с ее огромным, к тому же постоянно возрастающим количеством химических препаратов. Арсенал лекарственных средств в настоящее время насчитывает более ста тысяч наименований, из которых многие весьма агрессивны по отношению к человеческому организму. Довольно часто на фоне употребления лекарств стали проявляться неблагоприятные реакции организма. Такие, как аллергические реакции, токсические гепатиты и другое.
Но ведь этого можно избежать, используя методы традиционной китайской медицины — терапии на основе растительных лекарств Китая, а также передовых методик лечения китайских врачей: воздействий, улучшающих коронарный кровоток, восстанавливающих микроциркуляцию в почках, головном мозге, разжижающих кровь, нормализующих обменные и выделительные процессы организма.
Комбинированное лечение, состоящее из акупунктуры и фитотерапии, позволяет достичь максимального комфорта и при этом быстрого эффекта, снимая внутреннюю и внешнюю боль, воздействуя на причины развития заболевания.
Мировой опыт доказывает, что методы лечения китайской традиционной медицины помогают больному предотвратить грозные осложнения течения ИБС, такие как острый коронарный синдром, внезапная коронарная смерть, инфаркт миокарда.
Методы восточной медицины позволяют каждому больному индивидуально подобрать схему реабилитации и восстановления после болезни.
Диагноз «ишемическая болезнь сердца» — это далеко не приговор. Вы можете с синдромом ИБС прожить долгую и, что важно, насыщенную интересную жизнь.
- Эликсир для сосудов сердца (Сяо Шуан) нормализует микроциркуляцию, особенно в сосудах сердца, головного мозга, печени, почек, снижает уровень холестерина, разжижает кровь, тормозит образование тромбов, нормализует свертывающую систему крови.
- Эликсир спокойствия сердца (Синь Ан) – препарат для лечения патологии сердца, гармонизирует состояние сердечно-сосудистой системы в целом. Он улучшает коронарный кровоток, улучшает микроциркуляцию, разжижает кровь.
- Эликсир защиты кровеносной системы и мозга (Нау Синь Шу) — препарат, специально созданный для лечения микроциркуляции, существенно улучшает обменные процессы в нервной ткани.
- Пчелиное маточное молочко с женьшенем — обладает мощными адаптогенными свойствами, а также нормализует сон, аппетит, способствует укреплению и росту волос, заживляет ожоги, раны, язвы.
http://ctvm.kz/article/128.html
ЛЕЧИТСЯ ЛИ ИШЕМИЯ СЕРДЦА!? КАК ДОЛГО С НЕЙ ЖИВУТ?
Здравствуйте Уважаемые эксперты! Подскажите, лечится ли ишемическая болезнь сердца? Как долго с этим живут? Можно ли заниматься спортом (бег, велосипед, плавание и т.п)?
Мне 28 лет. Жалоб особых на сердце не было, иногда покалывает в груди, изредка чувство сдавленности, ну и частенько тахикардия, но она всегда была. В 19 лет ставили диагноз ВСД по кардинальному типу. Испытываю панические атаки и вообще с нервами проблемы в этом плане.
Только что с больницы, пошла просто проверить здоровье перед началом тренировок в тренажерный зал, жалоб не было! Результаты обследования напугали меня. Терапевт сказала что ишемия у меня по какому то зеленому коридору, прописала мне предуктал и эгилок, сказала придти повторно через 2 недели. Общее заключение на листочке гласит:
http://joxi.ru/gmvRLp0hxMkjjm — фото листочка.
19%. Если эти отклонения в данный момент стабильно повторяются на последовательных портретах сердца — необходим контроль динамики. Возможна негативная динамика. Значимые ДИСПЕРСИОННЫЕ ОТКЛОНЕНИЯ от нормы. Умеренные отклонения в предсердиях. Признаки гипоксии. Изменения миокарда желудочков, похожие на ИШЕМИЧЕСКИЕ изменения. Ритм: Умеренная ТАХИКАРДИЯ. Увеличенный индикатор ритма повышенным СТРЕССОМ: явных признаков аритмии НЕ выявлено. ПРизнаки ВЫРАЖЕННОГО НАПРЯЖЕНИЯ систем регулирования ритма. Следите за динамикой. Электрическая ось: НОРМАЛЬНОЕ положение электрической оси.
Миокард 19%
Ритм 64%
Пульс 96
Длит P-Q,мсек 164
Длит QRS,мсек 74
Угол QRS,град 54
Угол T,град 58
Угол P,град 60
QTQTc,мсек 326360
Длит. P, мсек 124
Давление моё обычное верх 108/120 низ 70/80 (меняется в течение дня)
Холестерин 5.80
Сахар 4.7
Есть избыточный вес — 12/16кг (рост 1,55вес 68)
Не курю 2 года
http://www.consmed.ru/kardiolog/view/898172/
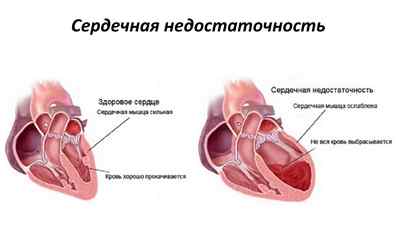
Как долго можно прожить с застойной сердечной недостаточностью?

Застойная сердечная недостаточность означает, что сердце выполняет свою насосную функцию недостаточно хорошо и состояние может усугубиться, если не пытаться замедлить или приостановить процесс ухудшения.
Сердечная недостаточность – пугающий диагноз. Жизнь на нем не заканчивается, но лечиться нужно. Застойная сердечная недостаточность развивается, когда количество выталкиваемой сердцем крови снижается. Это означает, что кровь, идущая к сердцу по венам, задерживается в тканях, что проявляется в виде отеков в области лодыжек, ног, живота или легких, в результате чего развивается одышка.
Предполагаемая продолжительность жизни с застойной сердечной недостаточностью зависит от тяжести заболевания, возраста пациента и других факторов. Согласно подсчетам (исследование, опубликованное в журнале Circulation Research в августе 2013 года) 50% людей от момента постановки диагноза сердечной недостаточности живут не менее пяти лет, а около 10% – больше 10 лет. Важно отметить, что со временем ожидаемая продолжительность жизни увеличилась благодаря улучшению эффективности лечения этого заболевания. Поэтому несмотря на то, что вылечить сердечную недостаточность нельзя, прогноз моно значительно улучшить с помощью контроля заболевания препаратами и изменением образа жизни.
Стадии сердечной недостаточности
Стадия А – означает высокий риск более тяжелого течения заболевания благодаря тому, что кто-то из членов семьи страдает от диабета, высокого кровяного давления, ранней ишемической болезни сердца или семейного анамнеза кардиомиопатии – заболевания сердечной мышцы. Профилактические меры предусматривают изменение питания, ограничение потребления соли, алкоголя, увеличение уровня физических нагрузок и, при необходимости, прием препаратов для снижения артериального давления или других лекарств.
Стадия В – ранняя стадия, наличие изменений, способных привести к сердечной недостаточности. Классические симптомы отсутствуют. Часто ей предшествует инфаркт миокарда или заболевание клапанной системы сердца. Лечение включает меры, указанные для стадии А, а также возможные оперативные вмешательства по устранению блокады коронарных артерий или хирургия клапанного аппарата.
Стадия С – поставлен диагноз сердечной недостаточности, наличие симптомов: одышка, невозможность выполнения физических нагрузок, отечность ног, одышка в состоянии покоя. При хорошем соблюдении схемы лечения такие пациенты могут иметь качественную и продолжительную жизнь.
Стадия D – тяжелые проявления болезни. Этим пациентам показана пересадка сердца или паллиативная терапия. Возможности лечения обсуждаются врачом отдельно с каждым пациентом.
Очень важно обратиться за помощью к специалисту при любой стадии сердечной недостаточности. Предварительно можно написать список вопросов, которые нужно задать врачу, не лишним также будет прийти на прием с кем-то из членов семьи, кто оказывает поддержку. Нередко они могут дать больше информации о симптомах – усталости, одышке – когда сам пациент о них забывает.
Сердечная недостаточность – хроническое прогрессирующее заболевание, поэтому улучшений или обратного его развития не наступает. Однако современное лечение помогает частично уменьшить симптомы или замедлить прогрессирование болезни.
Заболевания, которые могут привести к сердечной недостаточности:
— ишемическая болезнь сердца или инфаркт миокарда
— высокое кровяное давление
— дефекты сердечных клапанов
— повреждение сердечной мышцы (кардиомиопатия)
— врожденные пороки сердца
— нарушение сердечного ритма (аритмии)
— другие хронические заболевания (диабет, ВИЧ, заболевания щитовидной железы).
Жизнь с сердечной недостаточностью
При таком диагнозе следует изменить некоторые моменты в образе жизни, но это не значит, что нужно прекратить делать то, что приносит удовольствие.
Важно поддерживать физическую активность: ходьба, велосипед, плаванье, легкие упражнения, однако некоторых вещей следует все же избегать – откидывать снег на морозе, бегать, когда слишком жарко, поднимать тяжелые грузы. Что можно и чего нельзя, лучше всего знает лечащий врач. Также скорее всего он посоветует изменить кое-что в питании для уменьшения отечности. Это может быть ограничение соленого, а также уменьшение объема выпиваемой жидкости.
Замедлить прогрессирование сердечной недостаточности могут следующие изменения в образе жизни:
— отказ от курения и алкоголя
— контроль артериального давления
— уменьшение факторов стресса.
Некоторым пациентам может потребоваться прием таких препаратов, как ингибиторы АПФ, блокаторы рецепторов ангиотензина, бета-блокаторы и блокаторы альдостерона. Среди назначаемых препаратов могут быть также диуретики, вазодилататоры, препараты наперстянки или противоаритмические средства. Если лечение препаратами улучшает состояние пациентов, врач может назначить их пожизненно, так как с их помощью увеличивается продолжительность жизни пациентов.
http://kardiomag.com/post/kak-dolgo-mozhno-prozhit-s-zastoynoy-serdechnoy-nedostatochnostyu—446.html
ишемическая болезнь сердца сколько с ней живут
Ишемическая болезнь сердца сколько с ней живут
Ишемическая болезнь сердца – патология хронического характера, которая прогрессирует со временем. Она сама не становится причиной смерти, пациент с таким заболеванием может жить в течение 20–50 лет и поддерживать умеренную физическую активность. Главное, контролировать кровоснабжение миокарда и его насосную функцию. Остановить прогрессирование ИБС можно с помощью медикаментозных препаратов или оперативного вмешательства. Смерть наступает от осложнений ИБС, которые развиваются в каждом организме индивидуально с учетом факторов риска.
Патология может протекать в таких формах:
- инфаркт миокарда – патология с частым летальным исходом в зависимости от размера очага поражения;
- стенокардия, которая проявляется болезненностью в области сердца из-за физических напряжений. Она может протекать в нестабильной форме и часто переходить в инфаркт миокарда;
- кардиосклероз, который сопровождается недостаточностью насосной функции сердца. Сердце неспособно постоянно перекачивать требуемое количество крови по организму, и постепенно истощаются резервы. Состояние чревато развитием отека легких;
- дилатация или дистрофия сердечной ткани – осложнение с хроническим течением на фоне ИБС и постоянного недополучения кислорода;
- аритмии. Разные формы тахи- и брадиартимий, которые приводят к блокадам и остановкам сердца или к возникновению фибрилляции желудочков, что влечет за собой смерть;
- первичная остановка сердца. Пациент мгновенно умирает по причине остановки сердца в систоле или диастоле.
ИБС у пациентов после 40 лет часто совмещается с гипертонией. Две патологии во время обострения могут спровоцировать гипоксию миокарда. Необратимые изменения развиваются через 2–5 часов после гипоксии. Есть ряд факторов риска и триггеров, которые приводят пациента с ИБС к летальному исходу, часть из них можно скорректировать с помощью лечения или отказа от неправильного образа жизни:
- артериальная гипертония;
- чрезмерная масса тела;
- гиперхолестеринемия;
- психические перенапряжения и стрессы;
- алкоголь и никотин;
- чрезмерные физические нагрузки.
Чтобы понять, сколько может прожить человек с ИБС, нужно учитывать пол. Женщины живут с патологией дольше, чем мужчины. Учитывается также количество пораженных сосудов (от одного до трех). Если поражено три сосуда, снабжающие миокард, то риск летального исхода повышается до 20%.
Можно проанализировать выживаемость пациентов с разными функциональными классами болезни:
- 1 ФК стенокардии 55,3%;
- 2 ФК количество пациентов, которые выживают 47,3%;
- 3 ФК выживаемость на уровне 36%;
- 4 ФК показатель выживаемости до 20,5%.
Выживаемость и риски летального исхода при ИБС можно оценить с помощью статистических данных и ЭКГ:
- нормальная кардиограмма характеризует количество выживаемых пациентов 68,8%;
- деформации зубца Т и сегмента ST – 43,7%;
- перенесенный трансмуральный инфаркт с крупноочаговыми поражениями снижает выживаемость до 36,1%;
- инфаркт под подозрением способствует выживаемости 35%;
- перебои в системе проводимости желудочков – 13,5%;
- гипертрофия камеры левого желудочка – 4,6%.
Если анализировать ЭКГ, а также учитывать общее состояние пациента, сопутствующие заболевания и функциональные пробы, можно оценить прогноз для жизни. Правильная поддержка состояния здоровья способствует сохранению и продлению жизни больного.
Прогноз жизни при ИБС или сколько живут с ишемической болезнью сердца
Много лет заболевания сердечно-сосудистой системы уверенно лидируют в печальном списке смертности населения, но до сих пор ни один, даже самый лучший, специалист не возьмет на себя ответственность сказать, сколько живут с ишемической болезнью сердца. Болезнь не щадит ни старых, ни молодых, речь идет уже о настоящей эпидемии. Коварство патологий скрывается в неявном начале и постепенном ухудшении состояния. Многие пациенты долгое время даже не догадываются, что внутри них находится мина замедленного действия с неизвестным сроком срабатывания.
Ишемическая болезнь сердца: что это такое и основные причины

Под этим диагнозом подразумевается полное или частичное нарушение кровоснабжения на каком-либо участке сердечной мышцы. В результате ткани не получают в полном объеме кислорода, и происходит сбой в работе сердца различной степени тяжести. Различают внутренние и внешние факторы развития болезни.
К первой группе относятся:

- заболевания сердца (пороки, нарушение сердечной проводимости, болезни миокарда);
- внутренних органов или систем (легких, щитовидной железы, крови);
- гипертоническая болезнь.
Вторая группа включает в себя:
- вредные привычки (алкоголь, курение, наркотики);
- нерациональное питание (переедание, включение в рацион жирной, соленой, богатой консервантами пищи);
- хронические стрессы;
- малоподвижный образ жизни;
- чрезмерная физическая нагрузка (особенно у неподготовленных людей).
Воздействие как внутренних, так и внешних факторов постепенно приводит к атеросклерозу коронарных артерий. Заболевание характеризуется отложением на сосудистых стенках холестериновых бляшек. По мере их роста просвет сосуда всё больше сужается, уменьшается поставляемый кровью объем кислорода, и развивается ишемия. При полном закрытии просвета сосуда наступает некроз, при котором происходит омертвление тканей сердечной мышцы.
ИБС: разновидности, симптомы и последствия
Классическая ишемическая болезнь сердца в большинстве случаев возникает исподволь и развивается в течение многих лет.
За это время проходит через несколько стадий:

- Бессимптомная.
- Стабильная стенокардия.
- Нестабильная стенокардия.
- Инфаркт миокарда.
Встречаются такие формы болезни, как внезапная коронарная смерть, нарушение сердечного ритма, микроваскулярная ишемия.
Стенокардия проявляется в виде периодических приступов длительностью не более 5 минут, во время которых человека беспокоят дискомфортные ощущения за грудиной с иррадиацией в левые лопатку, плечо или руку. Боли как таковой пациент не испытывает, но появляется жжение или сдавливание, точную локализацию которых трудно определить, поэтому человек продолжает жить с этой болезнью.
При нестабильной форме стенокардии:
- приступы беспокоят всё чаще;
- увеличивается их продолжительность;
- снижение порога физической активности;
- уменьшение эффективности принимаемых препаратов.
В зависимости от способности переносить физическую нагрузку стенокардия подразделяется на четыре функциональных класса (I, II, III, IV).

При инфаркте миокарда приток к сердечной мышце резко прекращается, за счет чего питание в миокарде прерывается, и ткани начинают отмирать. Внезапная коронарная смерть происходит из-за резкого спазма коронарных артерий.
Сердечный приступ сопровождается:
- Бессознательным состоянием.
- Остановкой сердца и дыхания.
В этом случае необходимо незамедлительно оказывать помощь, ведь от своевременности проведения реанимационных мероприятий будет зависеть жизнь пациента.
У пациентов с ИБС могут развиться осложнения:
- постинфарктный кардиосклероз;
- аритмия;
- кардиогенный шок;
- острая и хроническая сердечная недостаточность.
На начальных стадиях болезни хороший эффект дает медикаментозная терапия, направленная на устранение или ослабление факторов, вызывающих ИБС. При отсутствии эффекта или угрозы развития осложнений проводится хирургическое вмешательство.
Современные методы восстановления кровотока в артериях:
- стенирование (введенная внутрь сосуда тонкая трубка-сетка не дает спадаться стенкам);
- атерэктомия (расслоение тромба);
- брахитерапия (радиационная терапия внутри больного органа);
- аортокоронарное шунтирование (введение в кровоток внутренней грудной артерии вместо пораженной части сосуда);
- непрямая лазерная реваскуляризация сердечной мышцы (точечное воздействие лазером на миокард с целью образования новой сосудистой сетки).
Эффективность лечения и выживаемость пациента зависит от многих факторов, среди которых:
- Стадия ИБС.
- Местоположение и степень поражения сосудов.
- Состояние сердечной мышцы.
- Выраженность атеросклероза коронарных артерий.
- Наличие нарушения сердечного ритма.
- Количество пораженных артерий.
- Функциональный класс ишемической болезни.
- Возраст пациента.
- Наличие сопутствующих заболеваний или осложнений.
Пациенту с ИБС рекомендуется придерживаться несложных правил, чтобы болезнь из приговора преобразовалась в особый образ жизни.
Для этого необходимо:
- регулярно принимать назначенные специалистом препараты;
- контролировать артериальное давление;
- периодически сдавать анализ крови на определение уровня сахара и холестерина;
- с помощью ЭКГ и других методов исследования определять работоспособность сердечной мышцы;
- периодически посещать специалистов (кардиолог, терапевт);
- проходить профильное санаторно-курортное лечение.
Основной упор делается на желание самого пациента поддерживать физическое, психоэмоциональное и социальное благополучие на приемлемом уровне. В силах каждого человека научиться контролировать проявления болезни, вовремя с ними справляться и поддерживать удовлетворительное качество жизни.
Профилактика ишемической болезни сердца
С незапамятных времен известно, что многие заболевания легче предупредить, чем лечить. Ишемическая болезнь сердца не является исключением.
Позволяют существенно снизить риск развития ишемической болезни сердца правила:
- Отказ от курения.
- Сохранение оптимального веса.
- Регулярная физическая нагрузка.
- Профилактические медицинские осмотры.
- Соблюдение режима труда и отдыха.
- Принципов правильного питания.
Сколько живут люди с ишемической болезнью сердца
Для больных, страдающих от этой патологии, и их родственников очень важен ответ на вопрос: сколько живут с ишемической болезнью сердца?
Эта патология – основная причина смертности и инвалидности во всех развитых странах.
Она поражает самую трудоспособную часть населения – возрастную категорию до 65 лет, являясь причиной 15 миллионов смертей в год во всем мире (по данным ВОЗ).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Основной причиной скоропостижных смертей в зрелом и пожилом возрасте — различные формы ИБС в сочетании с гипертонией, или отдельно от нее.
Суть этой патологии заключается в том, что миокард недостаточно снабжается артериальной кровью, или вообще она не поступает. Отсюда следует острая нехватка крови для оптимальной работы миокарда, а причиной этого являются измененные деструктивными процессами коронарные артерии.
Причины изменения артерий и патологического кровоснабжения миокарда:
- образование и рост атеросклеротических бляшек;
- тромбообразование;
- региональные спазмы артерий;
- дисфункция эпителия;







