Спазм коронарных сосудов: причины, симптомы и диагностика
Причины, симптомы и диагностика спазма коронарных сосудов
Спазм коронарных сосудов или вариантная стенокардия (вазоспастическая, стенокардия Принцметала) – одна из форм ишемической болезни сердца (ИБС), которая характеризуется непродолжительным (до 5-10 минут) сужением просвета артерий, питающих сердечную мышцу кровью.
Сразу сделаю важную поправку – такое состояние редко становится причиной инфаркта миокарда из-за краткого эпизода нехватки кровоснабжения. Однако пациенты, страдающие от вариантной стенокардии, могут регулярно ощущать неприятные симптомы, мешающие вести нормальный образ жизни. Давайте разберем все подробнее.
Точный процент распространенности спазма коронарных сосудов, иначе именуемого, как стенокардия Принцметала, среди населения установить пока не удается. Это указывает на то, что пациентов с подобным диагнозом не так много. Однако из-за сходства клинической картины с другими формами ИБС вы всегда должны помнить о возможности появления данной проблемы.
В основе возникновения сердечного спазма лежат два ключевых фактора:
Указанные два фактора остаются ключевыми в процессе развития заболевания.
Помните, что спазм редко длится дольше 5-10 минут. Этого времени недостаточно для возникновения некроза (инфаркта, отмирания) отдельных мышечных волокон, поэтому паниковать не стоит. Однако развивается нехватка питания клеток с присоединением характерных симптомов.
Теперь я перечислю факторы, которые провоцируют спазм сосудов сердца:
Некоторые пациенты, с которыми мне приходилось работать, считали, что симптомы одинаковы для всех. Именно поэтому мне приходилось им разъяснять, что проявления могут варьироваться в зависимости от индивидуальных особенностей организма. Разумеется, при этом все же можно выделить ряд общих моментов.
Клиническая картина вариантной стенокардии, причиной которой является именно резкое уменьшение диаметра коронарных сосудов, во многом напоминает традиционную стенокардию напряжения. Большинство форм ИБС сходны между собой. Моей задачей, как врача, остается дифференциальная диагностика патологических состояний. От этого напрямую зависит подход к лечению.
Жалобы, с которыми ко мне или к другому кардиологу обращаются за помощью:
Вам будет полезно знать, что вариантная стенокардия не связана с физической нагрузкой. Для большинства форм ИБС характерно нарастание болевого синдрома при активной ходьбе, подъеме тяжестей и тому подобное. При стенокардии Принцметала ощущения возникают спонтанно, часто в одно и то же время суток. 55-65% случаев приступов припадают на предутренние часы.
Методы диагностики
Для диагностики вариантной стенокардии я, согласно современным рекомендациям и протоколам, использую комплексный подход к оценке состояния пациента. Многое в процессе выявления основного заболевания зависит от качества первой беседы с больным.
Ключевыми особенностями, которые позволяют мне диагностировать именно спазм коронарных артерий, являются:
- Эпизодичность симптоматики, которая не связана с физической нагрузкой. Больные утром могут страдать от боли в груди, но после обеда идти в тренажерный зал и выполнять полный комплекс упражнений.
- Появление дискомфортных ощущений примерно в одно и то же время дня.
- Непродолжительность приступа, который проходит самостоятельно с дальнейшей нормализацией состояния человека.
Для подтверждения соответствующего диагноза я всегда дополнительно назначаю ряд инструментальных и лабораторных исследований.
Инструментальные
Традиционно первым делом проводится регистрация ЭКГ. Данный метод позволяет оценить электрическую функцию сердца, которая на фоне различных форм ИБС меняется. Важно отметить, что каких-либо отклонений на ЭКГ вне приступа может и не быть вовсе. Это говорит в пользу именно спазма коронарных артерий. Однако для достоверности исследования необходимо «поймать» пациента в период болевого синдрома, что порой бывает крайне трудно, учитывая ночные приступы. На пленке будет регистрироваться подъем сегмента ST, что является типичным для уменьшения кровоснабжения миокарда.
Для удобства пациента и упрощения себе задачи я использую холтеровское мониторирование. Методика предусматривает круглосуточную регистрацию ЭКГ у конкретного больного с дальнейшей расшифровкой результатов. С помощью данного исследования я легко устанавливаю время эпизода спазма коронарных артерий.
Дополнительные методы
Для полноценной оценки состояния больного также используются следующие процедуры:
На основе результатов диагностических процедур подбирается индивидуальное лечение.
Насколько это опасно?
Прогноз для пациентов со спазмом коронарных сосудов относительно благоприятен. Патология не вызывает критического повреждения миокарда, но при отсутствии адекватного лечения сохраняется риск развития нарушений ритмической деятельности сердца. Такая проблема может стать причиной существенного ухудшения состояния больного или даже смерти.
Поэтому важно вовремя обратиться к врачу. Соблюдение его рекомендаций в 90% случаев способствует полному устранению клинической картины и стабилизации самочувствия человека с возвращением к обычной жизни.
Совет специалиста
Наиболее простым и эффективным советом, который я даю всем больным, остается отказ от курения. Никотин вызывает резкий сосудистый спазм, провоцируя усугубление болезни. В некоторых случаях исключение табака может быть достаточной мерой для минимизации симптомов. Важно понимать, что чем больше негативных факторов одновременно на вас влияет, тем выше шанс развития спазма сердца. Пол и возраст вам не изменить. Однако элементарное желание бросить курить и начало адекватной терапии способствует полному устранению неприятных симптомов данного заболевания.
Клинический случай
К нам в клинику обратился мужчина 46 лет с жалобами на давящую боль в груди, которая возникала в покое преимущественно в ночное время и распространялась на левую руку. Больной страдает от проблемы в течение 3 месяцев. Днем симптомы пропадают. Занятия в тренажерном зале не отягощают состояние пациента. Болезнь связывает с перенесенным стрессом.
Мужчина курит 1,5 пачки сигарет в день, страдает от гипертензии (160/100 мм рт.ст.). ЭКГ в покое без отклонений. Мы решили использовать холтеровское мониторирование. В три часа ночи был зафиксирован приступ ишемии длительностью 4 минуты.
Утром при повторной регистрации ЭКГ патологических изменений не было обнаружено. Остальные лабораторные и инструментальные тесты в норме. Больному был установлен диагноз ИБС. Вазоспастическая стенокардия, атеросклероз коронарных артерий. Артериальная гипертензия II стадии, 2 степень, риск. Мною назначен «Амлодипин» (10 мг 1 раз на день внутрь), «Нитроглицерин» (1 таблетка под язык во время приступа), «Аспирин» (75 мг 1 раз в сутки), «Розувастатин» (20 мг в сутки), коррекция образа жизни – отказ от курения, минимизация стресса. При повторном осмотре через 2 недели пациент отметил полное отсутствие новых приступов боли в груди. Чувствует себя хорошо, толерантность к физическим нагрузкам без ограничений.
Буду рад, если эта статья оказалась полезной. Делитесь своим опытом о пережитых эпизодах сдавливающей боли в сердце в комментариях: чем спасались и что лучше помогает. Наши эксперты помогут Вам разобраться в ситуации.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/ibs/zhaba/spazm-koronarnyh-sosudov.html
Причины спазма сосудов, симптомы, диагностика и лечение

Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности \»Лечебное дело\».
Из этой статьи вы узнаете: какое именно состояние называют спазмом сосудов. Почему он возникает, симптомы патологии. Какие виды сосудов чаще поражает спазм, и чем он опасен для человека. Диагностика и лечение.
Спазм сосудов (ангио- или вазоспазм) – это патологическое сокращение мышечных волокон стенки артерии, вызывающее сужение просвета и нарушение нормального тока крови. На фоне ангиоспазма возникает острый недостаток кислорода в тканях, что отличает его от физиологического сужения сосудов (вазоконстрикции) – элемента внутренней регуляции движения крови по капиллярам и артериям.
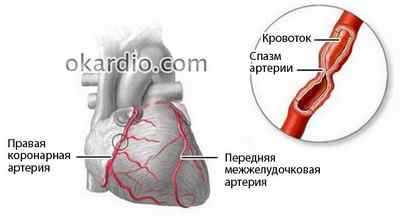
Ангиоспазм
Патологический процесс поражает только артерии мышечного и смешанного типа (разделены по содержанию гладкомышечных клеток). Эластический тип (аорта и легочные артерии) не страдает. При ангиоспазме средняя оболочка сосуда сокращается, а внутренняя (интима) гофрируется и, выступая в просвет, еще больше нарушает кровоток.
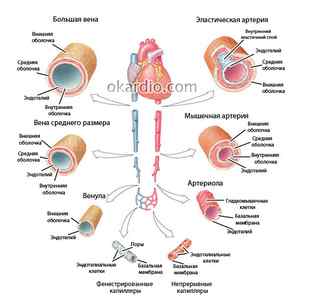
Строение различных типов вен и артерий. Нажмите на фото для увеличения
Механизм развития вазоспазма до конца не изучен. Известно, что он связан с нарушением движения ионов калия, натрия и кальция через клеточные стенки. При патологии блокируются оба вида каналов для их перемещения, что приводит к сбою регуляции процессов сокращения-расслабления в стенке артерии.
Этот блок вызван двумя причинами, которые могут действовать как самостоятельно, так и совместно:
На фоне вазоспазма резко снижается приток артериальной крови, несущей необходимые для нормальной жизнедеятельности тканей кислород и питательные вещества, возникает зона ишемии. Это состояние и дает клинические проявления, которые зависят от зоны с нарушенным кровотоком.
Вазоспазм возникает в артериях среднего размера или диаметра, что связано с их ведущей ролью в регулировке кровообращения в организме. Они в большей степени реагируют на внутренние и внешние воздействия, в норме вызывающие вазоконстрикцию.
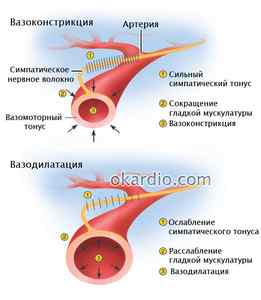
Визуализация процессов вазоконстрикции и вазодилатации
http://okardio.com/bolezni-sosudov/spazm-630.html
Спазм сосудов: в руках, ногах, сердца (коронарных артерий)
Самыми распространенными и наиболее опасными заболеваниями считаются болезни сердца и сосудов. Некоторые из них являются врожденными или наследственными. Но большую часть человек приобретает в результате стрессов или неправильного образа жизни. Нередко причиной острого сердечного приступа (а иногда и внезапной смерти) становится спазм сосудов.
Медики его называют ангиоспазм. Это – временное повышение тонуса кровеносных сосудов, как крупных (артерия), так и мелких (капилляров), суженных атеросклеротическими бляшками. При этом кровь скапливается на одних участках, а другие ее недополучают. В результате, нарушается питание тканей кислородом и вывод из них углекислоты. Как итог частого проявления ангиоспазмов, возникновение тяжелого заболевания – сосудистой дистонии (острого криза сосудов). В отдельных случаях, кровоснабжение некоторых участков миокарда уменьшается до критического уровня, что и становится причиной появления опасной для жизни человека аритмии или даже инфаркта.
Виды сосудистых спазмов
В зависимости от локализации различают несколько видов спазма сосудов.

Периферические спазмы
Спазм периферических сосудов обычно возникает при вегето-сосудистой дистонии и также зовется вазоспазмом. Он включает несколько разновидностей:
Более серьезные формы проблемы
Помимо ангиоспазмов ног и рук встречаются более опасные поражения, касающиеся эпицентра всей сосудистой системы — сердца, а также мозга, от которого зависит существование всего организма. Такие спазмы делятся на:
Подробнее о поражениях мозга и сосудов головы читайте в отдельном материале.
Спазм сосудов сердца — признак стенокардии и ИБС.
Симптомы сосудистых спазмов
Как и прочие болезни, ангиоспазм имеет свои симптомы, которые проявляются немного по-разному, в зависимости от характера проблемы. Чаще всего возникновение спазма периферических сосудов связано с нарушением тонуса мелких сосудов – капилляров, множество которых расположено в кожном покрове. Они появляются вследствие различных негативных факторов: физического перенапряжения, резкой смены привычного ритма жизни, изменения погодных условий и т. п.
Синдром Рейно
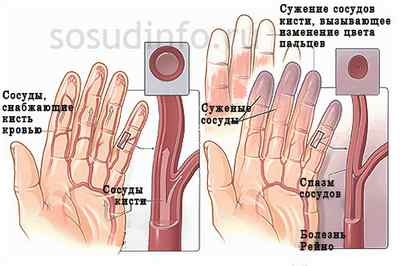
Спазм сосудов конечностей сопровождается обескровлением кистей рук. Они немеют (теряют чувствительность). Такое состояние получило название синдром Рейно, а медики называют его симптомом «мертвого пальца».
Акроцианоз и ознобление
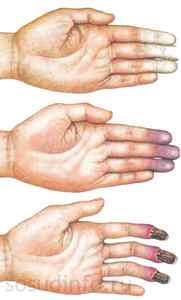
Стадии ангиотрофоневрозов конечностей: побледнение, акроцианоз и гангрена.
Акроцианоз сопровождается посинением и онемением конечностей (пальцев рук, ног) на холоде. При этом может наблюдаться усиленное потоотделение. Ознобление проявляется в появлении в ненастную осеннюю погоду и зимние холода уплотнений синеватого оттенка на лице, за раковинами ушей, на руках и стопах. При этом возникает жжение и зуд пораженных участков. В момент растирания возникают болевые ощущения.
Аналогичное состояние наблюдается, когда возникает спазм магистральных артерий на ногах. Сначала нога становится белой, как алебастр (вследствие недостаточного притока крови), затем она начинает синеть (это проявляется нехватка кислорода). Через некоторое время спазм проходит, кровообращение восстанавливается, и нога начинает быстро краснеть.
Коронарный спазм
Коронарный спазм сосудов сердца начинается с болей за грудиной. Они носят приступообразный характер и возникают чаще всего ночью, ранним утром, в состоянии покоя. У человека появляются симптомы стенокардии. Это происходит вследствие резкого изменения просвета коронарных артерий.
спазм при стенокардии напряжения
Cетчатое Ливедо
Cетчатое Ливедо проявляется появлением сетчатого рисунка на коже в области бедер и лодыжек. При этом пораженный участок приобретает синеватый оттенок. Кожа вокруг бледнеет. Симптомы усиливаются при переохлаждении, в теплое время года могут пропадать. Болезненных ощущений не отмечается.
Причины возникновения ангиоспазмов
Спазм сосудов — явление кратковременное. Оно продолжается не больше 20 минут. Но в отдельных случаях он может растянуться и на более длительное время. Причиной возникновения спазмов кровеносных сосудов являются такие заболевания, как различного рода аневризмы, неврозы, климакс с патологическими проявлениями, гипоталамический синдром, гипертония.
Полностью причины возникновения спонтанных спазмов сердечных сосудов еще не изучены. Но доказано, что у тех, кто курит, злоупотребляет алкоголем и подвергается постоянным стрессам, риск его возникновения значительно выше.
Если вы неоднократно замечали у себя учащенное сердцебиение или сжимающую боль в груди – это повод обратиться к врачу. Эти симптомы вызваны недополучением сердечной мышцей основных питательных веществ (глюкозы и кислорода), которые поступают к ней с кровью. А причина этого – ангиоспазм. К тому же, в основе многих сердечных заболеваний, таких как инфаркт миокарда, кардиосклероз, коронарный атеросклероз и других, лежит спазм сосудов сердца.
Как быстро снять спазм сосудов?
Многие люди постоянно испытывают различные недомогания, связанные со спазмами сосудов. Большинство из них не раз испытывали онемение пальцев рук или ног и неприятные болевые ощущения в виде покалываний при возвращении кровотока в норму. Что нужно сделать, чтобы быстро и эффективно снять спазм?

- Для рук и ног лучшим средством является массаж – усиленное растирание конечностей. Оно разогревает ткани, заставляет кровь двигаться быстрее, а это способствует тому, что спазм отпускает буквально через 3-4 минуты.
- Еще одним эффективным средством являются ванночки из горячей воды с солью. Опустив в нее руку, которую прихватил спазм по локоть, вы уже очень скоро почувствуете облегчение. Хорошо помогают горячие обертывания.
- Спазм сердечных сосудов хорошо снимает горячий, сладкий чай с имбирем или мелиссой лимонной. Можно добавлять в чай аптечные настойки боярышника и мяты. Употребление травяного чая – отличная профилактика коронарных спазмов.
Но это временные меры, помогающие избавиться от неприятных ощущений. Лечить надо не симптомы, а причины, способствующие развитию заболевания. Если вовремя не обратиться к врачу, они вновь проявятся с еще большей силой и могут привести к более серьезным последствиям.
Полноценное лечение ангиоспазма
Лечение ангиоспазмов начинается с обследования. Врач должен выявить причину их возникновения и подобрать соответствующую методику, которая индивидуальна для каждого пациента. Чаще всего для этого назначается полное обследование и диагностика состояния сосудов. Во многих клиниках в диагностирование входит дуплексное сканирование, измерение напряжения кислорода через кожные покровы и дипплерография ультразвуком.
Лечение спазмов сосудов конечностей (рук и ног) осуществляется методом воздействия на пораженные участки слабого электрического тока. Двухнедельный курс лечения включает ежедневные процедуры продолжительностью не более двенадцати минут. Если болезнь начинает прогрессировать, на коже могут возникать некрозы, появиться небольшие язвы. В этом случае врач проводит дополнительное лечение в виде нанесения на больные участки ранозаживляющих и противовоспалительных мазей.
Лечение спазмов – длительное. Оно может продолжаться не один год. Однако случается, что спазмы не удается купировать медикаментозными методами. В этом случае используется хирургическая операция, которая называется симпатэктомия. Она направлена на клипирование нервных волокон симпатического ствола медицинской клипсой. В отдельных случаях их удаляют. В дополнение к этому используют ряд вспомогательных методик, например, плазмаферез.

В лечении используются спазмолитики (сосудорасширяющие препараты). В домашних условиях, при спазме сосудов можно принять таблетку но-шпы, папаверина, дибазола или папазола.
Профилактика проблем с сосудами
Для профилактики возникновения спазмов сосудов рекомендуется делать ежедневные пробежки на недлинные дистанции. Это лучше всего разогревает кровь и заставляет ее быстрее двигаться по сосудам. К тому же бег способствует повышению тонуса сосудов. Если вам тяжело бегать, можно просто ежедневно совершать пешие прогулки.
Отказ от многих вредных привычек, таких как курение, алкоголь приводит к тому, что восстанавливается эластичность сосудов, и вероятность возникновения спазмов снижается.
Практически в каждой поликлинике есть кабинет лечебной физкультуры. Врач подберет вам комплекс упражнений, который не только избавит от спазмов, но и оздоровит организм в целом. Тем, кто страдает спазмами сосудов необходимо беречь себя от травм, излишнего переохлаждения.
В целом, рекомендации для людей, страдающих от спазмов, мало чем отличаются от общих методов, которые применяют для укрепления сосудов. Также не лишним будет придерживаться диеты и образа жизни, рекомендуемых для профилактики атеросклероза.
http://sosudinfo.ru/arterii-i-veny/spazm-perefiricheskih-sosudov/
Ангиоспазм: что это такое и как его лечить?
Ангиоспазм — это сужение сосудов, мелких артерий и капилляров вследствие чего нарушается кровообращение и тканевый обмен жидкостью. В первую очередь страдают головной мозг, глаза и конечности (чаще нижние).
В здоровом состоянии кровеносные сосуды могут выдерживать любые физические нагрузки человека. И обеспечивают стабильный прилив крови ко всем конечностям и органам. Но в случае появления спазма, сосуд сужается, не давая крови правильно циркулировать по организму. Вместе с кровью в ткани поступает кислород. В случае его не поступления, мозг начинает подавать сигналы. Проявляющиеся в виде головокружения, потери сознания, тошноты и рвотных позывов.
Раньше медицина считала ангиоспазм болезнью свойственной пожилым людям. Сейчас все чаще фиксируются факторы присутствия болезни у молодого поколения. Причинами омоложения заболевания считаются вредные привычки, регулярные стрессовые ситуации, неврозы и плохая экология. Свою лепту вносят ранее перенесенные недуги и наследственность.
Симптомы ангиоспазма
Первый признак – это головная боль, которая сопровождается спазмами с ощущением сжатия или сдавливания мозга в области висков, глаз, затылка и лба.
А также к симптомам относятся:
- Постоянный шум в ушах;
- Неприятные ощущения в голове при кашле и чиханье;
- Тошнота;
- Обмороки;
- Рвота;
- Резкое потемнение в глазах;
- «Мушки» в глазах;
- Дезориентация;
- Иррадиация болей в шею и в глаза;
- Проблемы с запоминанием и усваиванием информации;
- Низкая работоспособность;
- Сильное потоотделение;
- Резко появляющаяся усталость.
Ангиоспазм развивается на фоне заболеваний. А именно:
- Атеросклероз. Стенки сосудов обладают хорошей эластичностью, что позволяет им спокойно сужаться и расширяться. В случае атеросклероза, на стенках сосудов образовываются холестериновые бляшки и скопления соли, что ухудшает их способности к модификации;
Виды ангиоспазма
Cпазм сосудов конечностей
Достаточно часто фиксируется ангиоспазм верхних и нижних конечностей. Верхние конечности страдают значительно чаще.
Симптомы ангиоспазма конечностей:
- Резко появляющаяся бледность на пальцах рук, вызванная оттоком крови.
- Посинение конечностей связано с нехваткой кислорода;
- Ощущение холода в конечностях;
- Появление хромоты и резких болей в нижних конечностях.
- Либо, напротив, полное отсутствие тактильной чувствительности.
Приступ прекращается примерно через 20 минут, после конечности сильно краснеют, так как кровь снова прилила к ним.
Периферический ангиоспазм
Это самый распространенный вид данного заболевания. Вследствие него страдают периферические кровеносные сосуды.
Разновидности:
- Спазмам подвергаются верхние конечности;
- Ливедо сетчатое – им страдают девушки и женщины. Участок, подвергшийся поражению, синеет, а окружающая его кожа бледнеет.
- Акроцианоз – проявляется во время полового созревания, симптомы: онемение конечностей, сильное потоотделение.
Проявляется на фоне слабого тонуса стенок капилляров, расположенных на коже. Что является следствием негативных факторов, таких как стресс, резкая смена образа жизни и погодные условия.
Церебральный ангиоспазм
Церебральный ангиоспазм – выражается в сужении сосудов головного мозга. Имеет множество все возможных выраженных симптомов. Проявляться они могут одновременно или по очереди, усиливаться при плохом самочувствии.
Признаки:
- Боль в голове;
- Свист в ушах;
- Потеря сознания, обмороки;
- Понижение давления;
- Провалы в памяти;
- Ухудшение речевой функции;
- Пониженная тактильная чувствительность или, наоборот, болевой симптом ярко выражен, но только у одной половины тела;
- Чувство давления в голове, а также тяжести и сжатия, при перемене погоды.
Ангиоспазм сосудов сетчатки глаз
Ангиоспазм сосудов сетчатки – это заболевание сопровождающееся нарушением функций сетчатки глаз и обусловленное сужением центральной артерии или ее ветвей. Данное заболевание может привести к серьезным проблемам со зрением. Как правило, пациенты жалуются не на болевые ощущения, а на зрение. Например:
- Кратковременное затуманивание зрения;
- «Мушки» перед глазами;
- Аномалия глаз, проявляющаяся в появлении перед глазами световых эффектов: искры, блеск, светящиеся кольца и линии.
Коронарный ангиоспазм
Коронарный ангиоспазм – это спазм сосудов сердца. Для него характерно резкое сужение просвета коронарных артерий. Причины его возникновения разные, но в основном это: сильный стресс, вредные привычки, активность тромбоцитов, стенокардия. Природа данного заболевания до сих пор неясна. Так как, несмотря на небольшие отклонения на кардиограмме пациентов, коронарные артерии не заблокированы и признаки кислородного голодания не замечаются. Симптомом является резкая сильная боль в грудной клетке, как правило, ночью или рано утром, когда человек находится в горизонтальном положении.
Диагностика и лечение ангиоспазма
Диагностика спазмов сосудов
Лечение ангиоспазма назначается для каждого пациента индивидуально, так как каждый случай имеет свои особенности. Именно поэтому перед началом лечения необходимо пройти тщательное обследование. Во многих медицинских учреждениях порядок назначения процедур выглядит таким образом:
В редких случаях, когда проблему медикаментозным путем решить нереально, врачи прибегают к хирургическому вмешательству.
Но по возможности специалисты используют методы лечения, не включающие хирургическую деятельность. Первые задачи, которые врач ставит перед собой – это:
- Лечение причины вызвавшей ангиоспазм, а именно гипертоническая болезнь, атеросклероз сосудов, воспалительные процессы и т. д.;
- Возобновление работы нервных волокон и их регуляции;
- Устраняются последствия временного нарушения кровообращения в органах и тканях.
В скорейшем выздоровлении играют роль не только специалисты, очень важны желание и старание пациента. Только в его силах остановить заболевание и поэтому от него потребуется:
Но такая деятельность не вылечит заболевание полностью, а только поможет лекарственным медикаментам. Лекарства назначаются индивидуально, в соответствии с причинами заболевания. Например:
- При церебральном ангиоспазме используют спазмолитики — папаверин, при спазме коронарных артерий – нитроглицерин.
- Препараты антагонисты кальция, они препятствуют его поступлению к стенкам сосудов, что помогает облегчить симптомы.
Ангиоспазм – заболевание неприятное, но не смертельное. При своевременной диагностике и правильно назначенном лечении, то с болезнью можно будет быстро попрощаться. Кроме того, очень важна профилактика заболевания, а именно избавиться от вредных привычек, больше двигаться и проводить домашние массажные процедуры.
Врач-терапевт. Первая категории. Опыт работы — 10 лет.
http://sosudyinfo.ru/bolezni/angiospazm-sosudov.html
Что такое спазм сосудов?
Откуда возникает внезапная боль в сердце или задней области головы можно понять только при детальном обследовании в медицинском учреждении. Но частой причиной является спазм коронарных сосудов, по которым обеспечивается кровоток и поставка кислорода, питательных веществ по всему телу. Что является причиной спазмов? К чему приводит сосудистая патология? Есть ли возможность предотвратить спазм коронарных сосудов или вернуть пациенту здоровье?
Коронарные сосуды – что это такое?
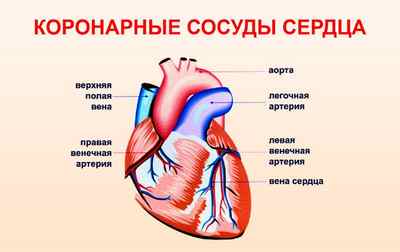
Все органы в организме связаны между собой паутиной кровеносной системы, в которую входят:
- Артериальная ветвь — снабжает сердце, головной мозг, почки, печень и другие системы кровью, насыщенной кислородом и питательными элементами.
- Венозная ветвь — является каналом, по которому течет кровь с отработанными отходами и углекислым газом, позволяя утилизировать ненужный мусор из организма.
Диаметр обеих ветвей разнообразен, чем дальше от сердца, тем меньше их размер, — капилляры, посткапилляры, прекапилляры, артериолы, артерии, вены. Каждый сосуд имеет просвет, который выстлан гладкой мускулатурой, что способствует потоку крови двигаться с определенной скоростью.
Направление потоков по венам и артериям противоположное, к сердцу идет кровоток по артериальной ветке, от сердца по венозному каналу.
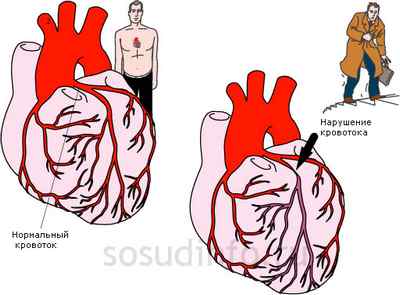
Коронарные сосуды — это крупные артерии, по которым кровь поступает в сердце и в мозг. Если в коронарном сосуде возникает резкий спазм, человек ощущает боль разной интенсивности в сердце или голове, что зависит от локализации спазма. При этом нарушается процесс кровообращения, потому что жидкость движется по кругу и любое препятствие тормозит ее.
Откуда возникает спазм коронарных сосудов?
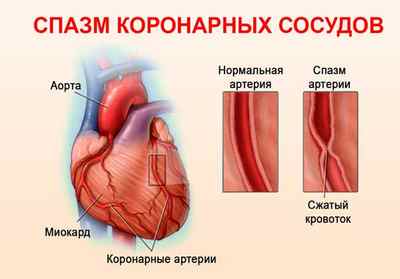
В человеческом организме природой продумано все до мелочей. Даже спазм кровеносных сосудов не считается патологией, если имеет кратковременный характер, обусловленный инстинктивной реакцией на окружающую действительность. Сосуды приходят в тонус в момент испуга, гнева, необходимости мобилизоваться для защиты от какой-либо угрозы, например, переохлаждения организма, ожога, дотрагивания до острого предмета и многое другое.
Спазм сосудов — это реакция, но не во всех случаях безобидная. Спазмирование коронарных сосудов бывает настолько серьезное, что полностью останавливает кровоток, создавая угрозу кислородного и питательного голодания клеток ткани. Относительно коронарных сосудов возникает ишемия сердечной ткани или клеток головного мозга. Это уже не шутки, а серьезная угроза жизни человека.
Если спазм коронарного сосуда будет продолжительным, возникает риск осложнений:
- В сердце развивается стенокардия различной эффективности и формы.
- В голове отмирают клетки, что приводит к нарушению некоторых функций организма и сознания.
Если природный микро спазм сосудов — это нормальное явление, то спазм коронарных сосудов требует незамедлительного обследования и соответствующего лечения.
Основные причины спазмов в коронарных сосудах
Конечно, спазм в кровеносной артерии не возникает сам по себе. Почему спазмируются сосуды, часто задают вопрос пациенты, уже столкнувшиеся с приступом коронарных сосудов у себя или у родных.
Выделяют следующие причины:
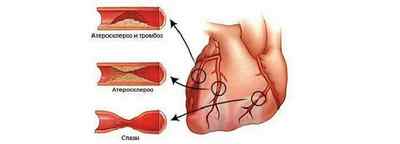
- Зашлакованность сосудистого канала — образование холестериновых бляшек на стенках, которые постепенно увеличиваются в размере и могут перекрыть канал на 100%. Опасным состоянием, когда возникают сердечные и мозговые патологии, является перекрытие на 50–70%. Бляшки образуются по всей кровеносной системе и создают угрозу, но их наличие непосредственно в коронарных сосудах — это большая нагрузка на сердечную мышцу или клетки головного мозга.
- Остеохондроз или патологии в зоне шейного отдела — это факторы, способствующие сужению сосудов, отвечающих за снабжение головного мозга.
- Патология в желудочно-кишечном тракте приводит к спазму коронарных сосудов, потому что процесс пищеварения и усвоения продуктов нарушен, что напрямую влияет на качество крови в сосудах.
- Заболевания инфекционного характера — это дополнительная нагрузка на кровеносную систему, потому что вирусы приводят к сильнейшей интоксикации, загрязненности крови.
- Гипертония, сахарный диабет, аллергия и многие другие болезни.
- Злоупотребление алкоголем, никотином, неправильной едой, таблетками.
Чем больше провоцирующих факторов, тем быстрее возникнет спазм коронарных сосудов.
Классификация спазмов в сосудах
Все кровеносные сосуды условно подразделяются на:
- периферические, расположенные ближе к кожному покрову;
- центральные, снабжающие внутренние органы и мозг человека.
Исходя из такой классификации кровеносных артерий, спазмы сосудов подразделяются по локальному признаку: периферические и магистральные.
- Периферический спазм кровеносных сосудов возникает чаще всего в области верхних или нижних конечностей. Симптомы такого спазма проявляются на коже в виде бледности или посинения покровов. Иногда больные жалуются на судороги, покалывание или боль, потому что кровь не поступает к спазмированному участку. В медицине такие приступы называют вазоспазм.
- Магистральный спазм возникает в крупных артериях, что сопровождается болью высокой выраженности, чем при периферическом спазмировании. В области сердца — это спазм коронарных сосудов. Церебральный спазм — это сужение просвета в коронарных сосудах, снабжающих головной мозг. В анамнезе больного фигурирует термин ангиоспазм, — сокращение коронарных сосудистых стенок на короткое время из-за сужения просвета мышечного канала.
Любые спазмы сосудов неприятны и приводят к различным осложнениям, но спазмы коронарных и церебральных артерий без правильного лечения часто являются причиной сердечной и мозговой недостаточности.
Что ощущает человек?
Симптомы коронарного спазма проявляются неожиданно и независимо от физической или эмоциональной нагрузки. Коронарный сосуд сужается с разной степенью, что влияет на симптоматику.
Часто наблюдается следующая клиническая картина:
- Резкая боль за грудной клеткой. Сила боли заставляет человека интуитивно прикладывать руку к очагу спазма. Приступ длится 20 минут и более.
- Болезненность распространяется на лопатку, в левую руку.
- Страх, паническое состояние.
- Человек снижает активность, может полностью остановиться, не желая повторения приступа боли.
- Увеличение частоты сердечных сокращений.
- Снижение артериального давления.
- Выступает холодный пот.
- Ощущение холода в области рук и ног по причине сбоя в работе сердца и замедления кровотока в периферических сосудах. Иногда возникает кратковременная судорога.
- Возникает ощущение нехватки кислорода, дышать тяжело.
- Дискомфорт со стороны ЖКТ.
Головокружение и головная боль — это симптомы ангиоспазма в церебральных (коронарных) сосудах. При длительном приступе возможны признаки спутанного сознания, несвязной речи, чем-то схожие с инсультом.
Виды осложнений при спазмах сосудов сердца
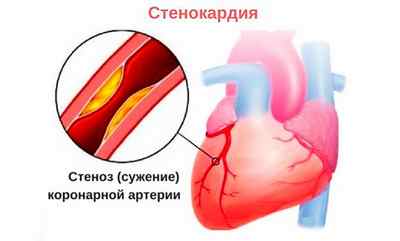
Если возник сужение коронарных артерий с острой клинической картиной, то можно быть уверенным, что есть осложнения. В области сердца развивается стенокардия, как реакция на отсутствие кислорода и питания у сердечной мышцы, по причине чего происходит отмирание клеток ткани. Стенокардия — это промежуточный этап перед инфарктом. Если не начать своевременное лечение, то сердечный приступ не заставит ждать.
Стенокардия, возникшая из-за коронарного сужения, по форме проявления классифицируется на следующие виды:
- Напряжения — боль возникает на фоне чрезмерной физической или эмоциональной активности. Сужение сердца происходит по причине недостаточности крови для метаболических процессов. Такая стенокардия наблюдается при быстром подъеме на высокий этаж по лестнице, при беге, радостном или горестном событии, когда говорят, что дух захватывает.
- Стабильная — коронарный спазм возникает на протяжении нескольких дней, недель, месяца. Коронарные спазмы появляются при разных степенях нагрузки, что требует градации этого вида стенокардии на 4 класса.
- Спонтанная, или стенокардия покоя — коронарный спазм возникает неожиданно без каких-либо предшествующих факторов. Даже во время сна человек может ощутить приступ боли, потому что сердце испытывает недостаток кровотока из-за сужения коронарных артерий.
Любое нарушение в поступлении крови в сердечную мышцу не проходит бесследно и делает жизнь человека неполноценной. Пренебрежение симптомами спазмов в груди чревато приступом инфаркта, инвалидностью или летальным исходом.
Осложнения при нарушениях кровотока к мозгу
Ангиоспазмы в коронарных сосудах головного мозга не менее опасны, чем при сужении просвета в сердечных артериях. Патология церебральных сосудов наблюдается у людей старше 30 лет по причине переутомления, остеохондроза, несоблюдения режима сна и бодрствования, неправильного положения тела.
Бляшки в коронарных артериях перекрывают доставку кислорода и питания к клеткам мозга, что проявляется болью в затылке, висках, лобной части. Наблюдаются признаки гипертонии, потому что сердце усиливает работу, чтобы протолкнуть кровь по узким коронарным сосудам в мозг.
Головокружение, провалы в памяти, онемение конечностей, проблемы со слухом и зрением — это возможные последствия нарушенного кровообращения в коронарных сосудах головного мозга.
Если не решить проблему сужения коронарных сосудов, возможны последствия:
- снижение остроты зрения;
- снижение качества слуха;
- дезориентация в пространстве;
- нарушения в памяти;
- дисбаланс в нервной системе;
- речевые нарушения.
Боль, имеющая продолжительное течение, должна быть диагностирована, чтобы своевременно врач назначил профильное лечение.
К кому обратиться за консультацией?
Если сердечные или головные боли не купируются нитроглицерином, аспирином и другими препаратами, не проходят при полноценном отдыхе и исключении провоцирующих факторов, нужно пройти обследование у следующих специалистов:
В обязательном порядке назначается лабораторное и аппаратное исследование:
Собрав полный анамнез, врач выбирает метод лечения, чтобы исключить повторение спазмов коронарных сосудов, стенокардии или более серьезных болезней сердца и головы. Если коронарный спазм умеренный и первичный, предлагается медикаментозное и диетическое лечение. При серьезных коронарных приступах показано оперативное вмешательство.
Заключение
Что такое спазм коронарных сосудов, от чего происходит и к каким последствия может привести, предельно ясно. Важно исключить коронарную патологию на раннем этапе, учитывая, что современная медицина творит чудеса, если пациент сам заинтересован в своем здоровье. Профилактика в питании, в образе жизни, отказ от вредных привычек и посильная физическая нагрузка исключают коронарную патологию.
http://stopvsd.net/vsd/spazm-sosudov/
Спазм кровеносных сосудов (ангиоспазм)
Ангиоспазм (angiospasmus; греч. angeion сосуд + spasmos судорога, спазм) — преходящее патологическое сужение просвета артерий вследствие избыточного интенсивного и продолжительного сокращения мышц сосудистой стенки. А. — один из вариантов острой сосудистой дистонии (сосудистого криза). Следствием А. является ишемия ткани в бассейне спазмированной артерии.
      Термин «ангиоспазм» не следует применять для обозначения физиологической вазоконстрикции и тем более — физиологического повышения тонуса артерий без сужения просвета. Не имеет научного обоснования и распространившаяся в середине 20 в. тенденция связывать именно с А. проявления местных расстройств циркуляции, если их природа не установлена. На практике это приводит к гипердиагностике и не всегда оправданному назначению больному спазмолитических средств.
Клиническая картина А. зависит от его локализации и состоит главным образом в проявлениях нарушенной функции ишемизированной ткани (например, в мышечных органах — боль в зоне ишемии с иррадиацией по соответствующему сегменту соматической иннервации).
      Течение А. наиболее изучено при его локализации в сосудах конечностей. Кратковременный А. пальцевой артерии при болезни и синдроме Рейно (см. Рейно синдром) вызывает резкое побледнение и похолодание пальца с нарушением болевой и тактильной чувствительности — от локальных парестезий до анестезии. Такая совокупность симптомов характеризуется как «мертвый палец» (digitus mortuus). Аналогичные признаки развиваются на всей конечности при спазме магистральных артерий обычно сопутствующем органическому их поражению. Симптом алебастровой (как у статуи) бледности ноги в таких случаях обозначается как «нога командора». В случае затянувшегося А. конечностей появляется дистальный цианоз, иногда равномерный, иногда в виде цианотичной сетки, создающей впечатление мраморной кожи. Появление цианоза обусловлено парезом венул в зоне ишемии. При digitus mor tuus цианоз обычно отсутствует, но он часто бывает при ишемии больших участков конечностей. Вслед за цианозом развивается некоторая отечность ткани, обусловленная повышением проницаемости для белков капилляров (вследствие гипоксии мембран).
На следующем этапе развиваются некробиотические процессы и тем скорее, чем больше разрыв между потребностью ткани в кислороде и величиной притока крови.
      Коронарный А. проявляется стенокардией Принцметала — тяжелыми приступами болей за грудиной, возникающими в покое, часто в положении больного лежа, в период ночного сна. Во время приступа выявляются характерные изменения ЭКГ (см. Стенокардия), иногда признаки острой очаговой дистрофии миокарда.
      Церебральный А. наблюдается часто при атеросклерозе сосудов головного мозга и лежит в основе патогенеза ишемического варианта церебрального криза у больных гипертонической болезнью. Отличительными симптомами этого варианта от других острых церебральных ангиодистоний являются очаговые неврологические нарушения, характерные для зоны ишемии головного мозга, соответствующей бассейну спазмированной артерии (см. Гипертонические кризы). У больных атеросклерозом головного мозга такие нарушения могут быть обусловлены не А., а механизмами так называемой цереброваскулярной недостаточности — снижением кровотока в зоне расположения атеросклеротической бляшки при падении АД (например, ортостатическом), расстройствах сердечной деятельности. Наличие последних, регистрация сниженного АД, в т.ч. при ортостатических пробах, помогает дифференциальному диагнозу.
      Ангиоспазм в органах брюшной полости не имеет специфических клинических проявлений. Спазм сосудов брыжейки проявляется брюшной жабой.
Причины возникновения:
Ангиоспазмы могут наблюдаться в различных сосудистых регионах, обычно при заболеваниях, сопровождающихся поражением сосудов и их нервного аппарата (атеросклероз, васкулиты, аневризмы и др.) или нарушением нейрогуморальной регуляции сосудистого тонуса (гипертоническая болезнь, гипоталамический синдром, патологический климакс, неврозы и др.). Отмечена этиологическая роль курения, интоксикаций свинцом, сероуглеродом, а в развитии А. в конечностях — обморожений и повторных охлаждений. А. нередко определяет клиническую динамику органических сосудистых заболеваний (атеросклероза, тромбозов, эмболий и др.), осложняя их течение. Продолжительный А. в головном мозге (церебральный А.), в сердце (коронарный А.), в сетчатке глаза может стать причиной серьезных расстройств кровообращения в этих органах вплоть до развития инсульта, инфаркта миокарда, нарушений зрения.
      Возможность нейрогенного А., который наблюдается в артериях конечностей и, вероятно, может развиваться в артериях брюшной полости, не подтверждена пока для артерий головного мозга. Роль гиперсимпатикотонии в происхождении коронарного А. также остается гипотетической. Коронарный А. не возникает во время физической нагрузки (т.е. при активации симпатической нервной системы), не снимается, как правило, a-адреноблокаторами, а в эксперименте вызывается норадреналином лишь при определенных условиях (например, при одновременном применении b-адреноблокаторов) Имеется больше оснований предполагать патогенетическую роль активации вагусных влияний, т.к. коронарный А. у человека обычно возникает в условиях покоя и показана возможность его провокации метахолином. Большое значение может иметь нарушение функции эндотелия коронарных артерий, регулирующей локальный баланс гуморальных вазодилатирующих (простациклин) и вазоконстрикторных (серотонин, ПГ2a, тромбоксан А2) субстанций. Тромбоксан А2 относится к наиболее сильным вазоконстрикторам, и локальное повышение его продукции (как и недостаточный синтез простациклина) может быть причиной коронароспазма.