Ишемические приступы симптомы, причины, диагностика
Ишемические приступы симптомы, причины, диагностика
В данной теме рассмотрим, что такое ишемические приступы. Ишемические приступы возникают остро и характеризуются нестойкими очаговыми и общемозговыми симптомами, длительность их не превышает 24ч. Ишемия, недостаточность притока крови или, наоборот, гиперемия, отек мозга, мелкоочаговые кровоизлияния могут быть в их основе.
Ишемические приступы причины
Этиологическим фактором преходящих транзиторных ишемических приступов является атеросклероз, гипертоническая болезнь и их сочетание. Намного реже эта патология обусловлена васкулитами (коллагенозными, сифилитическими, ревматическими), тромбангиитом, болезнями крови, сахарным диабетом.
В патогенезе данной патологии ведущее место занимает микроэмболии, исходящие из атероматозных масс изъязвляющихся бляшек, располагающихся по ходу кровотока в магистральных сосудах шеи. Эмболы подобного происхождения состоят из кристаллов холестерина, а также из конгломератов тромбоцитов. Тромбоциты крови выделяют аденозиндифосфорную кислоту – интенсивный агрегант, в тот момент, когда соприкасаются с шероховатым участком сосудистой стенки в области изъязвления атероматозной бляшки. Под воздействием этой кислоты происходит агрегация тромбоцитов с образованием эмболов, уносящихся током крови в мозг, и, достигая сосудов небольшого калибра, эм-болы застревают в них. В результате раздражения эндотелия сосудов посторонним субстратом возникает спазм окружающих сосудов с последующим периваскулярным отеком мозгового вещества, что сопровождается возникновением очаговых симптомов. Так называемые тромбоцитарные эмболы довольно рыхлые, они легко подвергаются лизису, или распаду, вызываемый ими отек ликвидируется, и клинические симптомы претерпевают обратное развитие. Микроэмболы могут иметь также кардиогенное происхождение. Развитие преходящих нарушений мозгового кровообращения с очаговой симптоматикой может быть обусловлено механизмом сосудистой мозговой недостаточности. Она возникает тогда, когда при наличии атеросклеротически измененного сосуда или экстравазальном сдавлении с явлениями частичной окклюзии, сопровождающимися хронической недостаточностью кровоснабжения мозга, какой-либо внемозговой фактор (ослабление сердечной деятельности, массивная потеря крови, снижение артериального давления любого происхождения) вызывает дополнительное уменьшение кровоснабжения мозга. В результате недостаточности кровоснабжения в соответствующих участках мозга развиваются симптомы ишемии, проявляющиеся определенными очаговыми симптомами. Восстановление кровотока за счет усиления сердечной деятельности или других факторов приводит к ликвидации возникших симптомов. Например, причиной описанных выше нарушений при вестибуло-базилярной недостаточности часто является шейный остеохондроз, при котором задние остеофиты в области унковертебральных сочленений сдавливают позвоночную артерию. При одновременных недостаточ-ностях сонных артерий резкое запрокидывание головы может вызывать кратковременное обморочное состояние с падением мышечного тонуса в ногах, так называемое состояние дроп-атаки. Клиническая картина вестибуло-базилярной недостаточности встречается примерно в 2 раза чаще, чем недостаточность в каро-тидном бассейне. Объясняется это тем, что в мозговом стволе, значительно меньшем объеме, чем в полушариях мозга, размещены образования, повреждение которых дает четкую симптоматику, тогда как значительные участки полушарий являются немыми в клиническом отношении. Преходящие нарушения мозгового кровообращения могут возникнуть также в результате изменений физико-химических свойств крови – повышенной ее вязкости, развития гипоксии, снижения уровня сахара.
Ишемические приступы симптомы
Преходящие нарушения мозгового кровообращения ишемиче-ского типа обычно возникают на фоне атеросклероза и проявляются очаговыми симптомами, характер которых определяется тем, в каком отделе мозга наступила декомпенсация кровообращения. При нарушениях кровообращения в бассейне сонных артерий чаще всего встречается ощущение онемения верхней губы, одной половины лица вдоль ульнарного края руки, реже – в ноге. Могут развиваться также кратковременные моно– или гемипа-резы, афатические симптомы. При локализации нарушений в области вертебрально-базилярной системы больные жалуются на приступы головокружения, иногда с тошнотой и разной степенью инкоординации движений (от самых легких до невозможности ходить), а также на затылочные боли, шум в ухе, снижение слуха, световые раздражения в одной половине поля зрения, вплоть до кратковременной гемианопсии. Может наблюдаться и ряд психотических расстройств, например, различные виды нарушения сознания, своеобразное нарушение произвольной активности в виде торможения действия, эмоциональные расстройства, галлюцинаторные синдромы, а также амнестический синдром. Общемозговые симптомы в этих случаях либо отсутствуют, либо выражаются слабо, в относительно редких случаях при осмотре можно выявить нистагм. Преходящие нарушения мозгового кровообращения, возникающие на фоне гипертонической болезни, в значительной степени отличаются от описанных выше. Они в первую очередь сопровождаются общемозговыми симптомами – резкой головной болью, тошнотой, рвотой, несистемными головокружениями, иногда психомоторным возбуждением, эпилептическими припадками. Клиническую картину дополняют выраженные вегетативные симптомы – потливость, гиперемия лица. Могут наблюдаться очаговые преходящие симптомы поражения головного мозга. Так, на несколько минут у больного наступает дезориентировка в окружающем, сумеречное состояние сознания, обморок, затруднение речи, парезы, гемианестезии или гемиано-псии как симптомы кратковременного нарушения мозгового кровообращения или гипертонического мозгового криза. Эти явления могут удерживаться в течение нескольких часов и дней. По-видимому, в основе значительной части преходящих мозговых нарушений лежит не закупорка мозгового сосуда, а его спазм с последующими явлениями стаза. Незначительного спазмолитического сужения сосудов достаточно, чтобы вызвать отек и временную анемию данного участка мозга. Все эти явления могут быстро и бесследно пройти, а нарушенная функция мозга может вскоре восстановиться. В основе более стойких парезов или других очаговых симптомов лежат изменения в виде мелких очажков размягчения или мелкоточечных кровоизлияний вокруг прека-пилляров и артериол. В результате церебрального сосудистого криза у страдающих гипертонической болезнью может также развиться острый отек мозга. Он начинается резкой головной болью, которая сопровождается тошнотой и рвотой, иногда головокружением и ощущением пелены перед глазами. Вскоре наступает оглушение, заторможенность, сопорозное состояние, иногда с периодом психомоторного возбуждения или эпилептическим припадком. Симптомов очагового поражения головного мозга нет, но отчетливо выявляется ригидность затылка, симптом Кер-нига, повышение давления спинномозговой жидкости, увеличенное содержание в ней белка при нормальном цитозе. Этот синдром, носящий название острой гипертензивной энцефалопатии, слагается из общемозговых и менингиальных симптомов, сопровождается повышением артериального давления и учащением пульса. На глазном дне отмечается склероз сосудов сетчатки и «феномен перекреста», или симптом Гунна-Салюса, характерный вполне для артериальной гипертонии. Через 4–5 дней обычно все симптомы исчезают, однако в отдельных случаях, нарастая, они могут привести к смерти. Описанные состояния могут повторяться.
Ишемические приступы диагностика
Диагностика часто может представлять трудность. В большинстве случаев те или иные нарушения возникают у больного впервые, и каков их генез, быстро установить удается не всегда. Значительные трудности возникают в диагностике обморочных состояний. Отчетливой границы между синкопальным состоянием (обмороком) и клиническими проявлениями нарушения мозгового кровоснабжения не существует. Однако молодой возраст больных, неустойчивость вегетативных показателей позволяют с определенной долей уверенности диагностировать обморочные состояния, а не преходящие нарушения мозгового кровообращения. Нарушение кровообращения в стволе мозга в области вестибулярных ядер может сопровождаться возникновением приступов системного головокружения, которое следует отличать от поражения лабиринта. В постановке диагноза могут помочь тщательное отоневрологическое обследование и данные анамнеза. Обнаружение дополнительных неврологических симптомов в виде нарушений слуха, равновесия, поражения чувствительности и будут свидетельствовать о сосудистом генезе поражения. С другой стороны, выявление указаний на плохую переносимость езды в транспорте, катаниях на качелях позволяют предположить наличие врожденной вестибулопатии. Некоторые трудности могут возникать при дифференциальной диагностике преходящих нарушений мозгового кровообращения с первыми проявлениями рассеянного склероза. Молодой возраст больных, рассеянность симптоматики, не позволяющие отнести возникающие симптомы к какому-либо одному сосудистому бассейну, позволяют прийти к правильному заключению о рассеянном склерозе.
http://www.astromeridian.ru/medicina/ishemicheskie_pristupy_spd_.html
Первые признаки и лечение ишемии сердца
Нехватка кровоснабжения в переводе с латинского — это ишемия сердца. Кровь при ишемии просто не в состоянии пройти через коронарные артерии в потребном количестве по причине закупорки последних или сужения. Сердечная мышца поэтому не получает необходимого количества кислорода, а если вовремя не проводить лечение, то уже и не сокращается, что, соответственно, приводит к гибели больного.
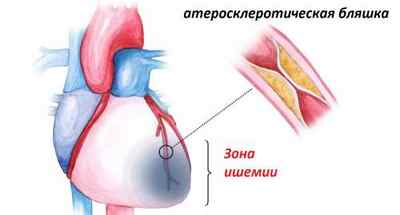
Причины возникновения
Основные причины сужения коронарных артерий — холестериновые атеросклеротические бляшки, отлагающиеся постепенно на их внутренних поверхностях, начиная, кстати, еще с молодого возраста. Со временем их становится только больше, и при сужении просвета сосуда до 70% без лечения начинается кислородное голодание сердечной мышцы.
Вывод отработанных веществ из клеток при ишемии сердца также становится затруднительным. Если бляшка полностью закупоривает сосуд и перекрывает кровоток, ишемическая болезнь (ИБС) сердца переходит в самую острую фазу — развивается инфаркт миокарда. Другая причина ишемии сердца, помимо развития атеросклеротических бляшек — воспалительный процесс в артериях или спазм.

Группы риска
Наибольший риск возникновения ишемии имеется у пациентов с атеросклерозом или с предпосылками к его развитию:
- с повышенным холестерином;
- с гипертонией и диабетом;
- употребляющих много высококалорийной пищи с малым количеством масел растительных и свежих овощей;
- с избыточным весом, курящих.
Огромную роль в развитии ишемии сердца играет неблагоприятная наследственность и нарушенный обмен веществ, особенно если признаки заболевания проявляются на фоне нервного перенапряжения и отсутствия физической активности.
Как распознать возникновение ИБС
Обычно начальные симптомы ишемии сердца проявляются при эмоциональном стрессе или физической нагрузке. Сердце как будто что-то сдавливает, за грудиной возникает тяжесть. Форма заболевания определяется тем, насколько выраженным является кислородное голодание, как быстро оно возникает и как долго держится. При лечении различают следующие типы ишемии:
Чаще приступы стенокардии возникают в утренние часы. Это могут быть короткие по 5-10 минут проявления, повторяющиеся с разной частотой. Купировать этот приступ надёжнее всего прекращением всякой физической нагрузки, эмоциональным успокоением и приемом нитроглицерина. Использовать его при отсутствии результата можно с интервалом в пять минут до трех раз подряд.
Стенокардия также подразделяется на два вида:
В последнем случае порог физических нагрузок для возникновения приступа также становится всё меньшим, боли в сердце могут не оставлять пациента и в отсутствии какого-либо физического напряжения. Эта форма ишемии сердца при отсутствии лечения часто перерастает в инфаркт миокарда.
Когда нужно обращаться к врачу
Чтобы повысить эффективность лечения ишемии и не доводить болезнь до критических стадий, к врачу следует обращаться сразу после того, как появятся первые симптомы сердечной ишемии:
Если вышеназванные симптомы в вашем случае имеют место, то это уже серьезный повод обратиться к кардиологу или терапевту для проведения комплексного лечения.
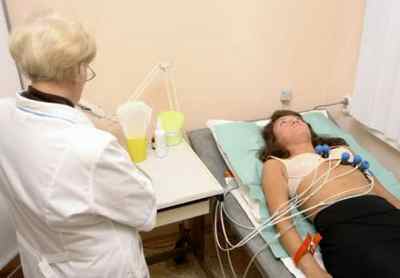
Диагностирование
Полноценная диагностика ишемии сердца подразумевает проведение ряда обследований:
- первым делом вам будет измерено давление;
- нужно будет сдать биохимию крови и общий анализ, чтобы определить в ней уровень холестерина;
- потребуется пойти и на ЭКГ — электрокардиографию, а также выполнить нагрузочный тест.
Последний тест при ишемии сердца проводится на специальном велосипеде (велоэргометре) с прикрепленными к груди датчиками. Пока вы будете крутить педали, специалист-кардиолог определит, при какой физической нагрузке в вашем организме начинаются опасные изменения.
В отдельных случаях при ишемии вас также могут направить на УЗИ (ультразвуковое исследование) сердца на предмет проверки работы миокарда. Самая точная картина, показывающая, какая артерия и насколько сужена, дает другое исследование — ангиография. При его проведении в кровеносное русло вводится вещество, делающее видимыми коронарные артерии при рентгеновском обследовании. В результате специалист определяет, как движется по сосудам кровь и в каком именно месте находится затор.
Ишемия сердца всегда развивается постепенно, поэтому очень важно на ранней стадии ишемии выявить заболевание и приступить к лечению. Для этого используется набор препаратов:

Иногда при лечении ишемии сердца применяют другие препараты, например, бета-блокаторы, которые понижают давление и замедляют работу сердца, в результате чего ему требуется меньшее количество кислорода. В стационаре применяются также лекарства, растворяющие уже имеющиеся тромбы. Также больные самостоятельно могут применять успокоительные, лучше растительного происхождения, т. к. именно стрессы зачастую провоцируют новые приступы ишемической болезни. Использовать можно, например, пустырник или валериану.
Тем не менее, все вышеназванные препараты способны лишь замедлить развитие заболевания. Лечение ишемии сердца, особенно в тяжелых ее проявлениях возможно лишь путем хирургического вмешательства.
Аортокоронарное шунтирование
В ходе этой операции хирурги имплантируют новый сосуд. Это шунт, по которому к сердцу теперь будет в обход поврежденного участка поступать достаточное количество крови. Как донорский сосуд обычно используется большая подкожная вена ноги, если, правда, пациент не страдает варикозной болезнью. Одним концом вена подшивается к аорте, другим же — к сосуду ниже участка сужения, после чего поток крови устремляется по созданному искусственно руслу.
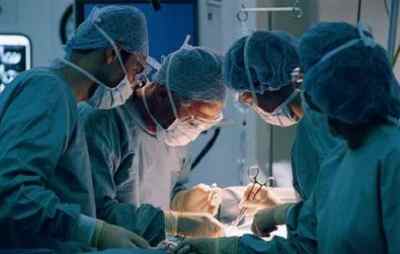
После операции приступы стенокардии у пациента пропадают, он прекращает принимать большую часть лекарств, без которых ранее существовать было невозможно и возвращается по сути к нормальной жизни. Но и этот вновь созданный шунт со временем также может быть перекрыт холестериновыми бляшками и привести к новому развитию ишемии сердца, поэтому за состоянием здоровья пациент следить также обязан.
Ангиопластика
В ходе этой операции хирург механически расширяет участок суженной артерии, происходит восстановление кровотока при ишемии. Для этого в бедренную артерию вставляется баллонный катетер в виде гибкой трубки и проводят ее в коронарные артерии.
Когда трубка доходит до участка сужения сосуда, надетый на катетер баллончик раздувается и устанавливается стент — устройство, напоминающее распорку для предотвращения сужения сосуда. Эта операция значительно легче переносится, но она противопоказана больным диабетом и тем, у кого протекает острая фаза заболевания, а поражение сосудов уже слишком сильное.
Профилактика ишемической болезни
Действенный способ профилактики и лечения ИБС — смена образа жизни, что устранит сами причины ишемии сердца. Поменять нужно будет следующие привычки:
Больные ишемией сердца должны также обязательно иметь полноценный отдых, спать необходимо не менее 8 часов. Нельзя переедать, а последний за сутки прием пищи должен быть осуществлен не позднее, чем за 3 часа до сна. Почаще бывайте на свежем воздухе и увеличивайте постепенно продолжительность прогулок.
Народные методы профилактики ИБС
Чтобы избежать в будущем возникновение ишемии сердца или затормозить ее развитие, наряду с традиционным лечением оказывается крайне полезным следование народным старым рецептам.

Лечение ишемии шиповником и боярышником
Очень полезно пить при лечении ишемии сердца настой боярышника и шиповника. Плоды заваривать нужно как чай, в течение 2-х часов настаивая, и 3-4 раза по полстакана в день выпивать.
Шиповник можно использовать и для ванны. 500 г шиповника нужно залить кипятком объемом 3 л и в течение десяти минут варить смесь на медленном огне. Далее она остужается и процеживается, добавляется в ванну. Температуру воды держите порядка 38 градусов, процедур для получения хорошего результата необходимо будет провести не менее 20.
Польза чеснока
На 15% содержание холестерина можно снизить, употребляя в день всего по три зубчика чеснока. Для профилактики ишемии и лечения атеросклероза можно приготовить следующим образом:
Делайте это ежедневно по 3 раза за полчаса до приема пищи. После трех месяцев курса сделайте перерыв, после чего лечение ишемии чесноком можно будет возобновить.
Народные рецепты лечения ишемии
Лечение ишемии сердца наряду с выписанными кардиологом препаратами можно проводить и с использованием народной медицины. Ниже представим несколько эффективных рецептов, зачастую помогающих успешнее излечиваться от ишемической болезни и устраняющие причины ее возникновения:

Питание при ИБС
Прием одних лишь таблеток при ишемии сердца, назначенных врачом, недостаточен для получения результата лечения. Важно также для снижения холестерина и укрепления сердца правильно питаться. Прежде всего нужно максимально ограничить употребление продуктов, богатых насыщенными жирами. Это в основном пища животного происхождения — мясо, яйца, молоко, сливочное масло, колбасы.
Ишемия сердца — не повод полностью отказаться от этих продуктов, но при этом молоко нужно употреблять исключительно обезжиренное, а мясо — постное, без жира. Лучший вариант в этом случае — индейка, телятина, цыплята и мясо кролика. Весь видимый жир с мяса при приготовлении блюд нужно удалять. А при запекании в духовке для удаления лишнего жира мясо помещайте на решетку. При приготовлении яичницы и омлета на порцию используйте не более одного яйца. Для увеличения объема блюда добавляйте только белок.
Рыбу, напротив, при ишемии сердца следует выбирать самую жирную, например, скумбрию. В рыбьем жире много важных компонентов для холестеринового обмена. И еще в морской рыбе много йода, предотвращающего образование склеротических бляшек. В избытке этот компонент содержится и в морской капусте. Последняя к тому же растворяет и кровяные сгустки, являющиеся причиной возникновения тромбов.
Ненасыщенные жиры, напротив, для больных ишемией сердца необходимы. В организме они способствуют выработке т. н. «полезного» холестерина. Эти компоненты содержатся в растительном масле, любом — оливковом, подсолнечном и т. д. Уменьшают количество холестерина продукты, в которых велико содержание пищевых волокон. Это овощи, хлеб с отрубями, орехи, бобы.
Ягоды также очень полезны при ишемии сердца, т. к. в них содержится салициловая кислота, предупреждающая образование тромбов. Нужно употреблять бананы, персики, курагу и другие продукты, богатые калием. Отказаться же следует от соленых и слишком острых блюд, не пейте также много жидкости. Принимать пищу лучше небольшими порциями до пяти раз в день. Пару раз в неделю ограничьтесь вегетарианской пищей.
Значение физической нагрузки при ИБС
При лечении ишемии сердца немаловажное значение имеют физические тренировки. Если заболевание находится в первоначальной стадии, больному показаны плавание, велосипед – не слишком интенсивные нагрузки циклического характера. Они не должны проводиться лишь в периоды обострения.
Если у больного тяжелая форма ишемии сердца, то в качестве нагрузки применяются комплексы специальной лечебной гимнастики. Подбирается он лечащим врачом с учетом состояния пациента. Занятия должны проводиться инструктором в стационаре, поликлинике и под контролем врача. После проведения курса пациент может дома самостоятельно выполнять те же упражнения.
http://sosude.ru/ishemiya/serdtsa-simptomy-lechenie.html
Что такое ишемия? Виды, причины, симптомы, лечение и последствия ишемии
Что такое ишемия? Какие выделяют виды недуга? В чем проявляются симптомы ишемии? Каковы причины развития заболевания? Как лечить ишемию? Каковы вероятные последствия недуга? Обо всем этом будем говорить в нашей публикации.
Общие сведения

Ишемия (МКБ-10 – рубрика I20-I25) представляет собой опасное патологическое состояние, которое наступает в случае резкого ослабления кровотока на ограниченном участке тканей тела. Такой дефицит приводит к нарушению метаболических процессов, а также может вызывать нарушения в функционировании определенных органов. Нужно заметить, что отдельные ткани человеческого тела проявляют различную реакцию на недостаточное кровоснабжение. Наиболее уязвимыми являются такие жизненно важные органы, как сердце и головной мозг. Менее восприимчивы к ограничению кровотока костные и хрящевые структуры.
Зачастую проявляется ишемия в возрасте 40-50 лет. Порядка 90% всех зарегистрированных случаев развития недуга приходится на людей, у которых наблюдается прогрессирующее сужение стенок коронарных артерий. Обычно это происходит на фоне развивающегося атеросклероза.
Помимо вышесказанного, болезнь ишемия может проявляться в случаях:
- Резкого спазма сосудов.
- Индивидуальной склонности организма к образованию тромбов по причине ухудшения свертываемости крови.
- Нарушения циркуляции телесных жидкостей в коронарных сосудах на микроскопическом уровне.
Факторы, которые провоцируют развитие недуга

Существует целый ряд предпосылок к формированию патологии. Среди таковых стоит выделить:
- Систематическое неправильное питание.
- Формирование повседневного рациона на основе обильного количества продуктов с высоким содержанием жиров.
- Чрезмерное употребление соли.
- Ведение малоподвижного образа жизни.
- Пристрастие к употреблению табачной и алкогольной продукции.
- Нежелание бороться с ожирением.
- Развитие хронического диабета.
- Регулярное нахождение в стрессовых ситуациях.
- Плохую наследственность.
Диагностика
Чтобы подтвердить диагноз \»ишемия\», потребуется прохождение консультации кардиолога. После ознакомления с перечнем жалоб пациента специалист обязан задать вопросы касательно появления первых признаков, характера недомогания, внутренних ощущений человека. Помимо прочего, в распоряжении врача должен находиться анамнез с содержанием сведений о ранее перенесенных недугах, употребляемых фармакологических препаратах, случаях подобных заболеваний среди родственников.
После беседы с пациентом кардиолог прибегает к измерению уровня артериального давления и оценке пульса. Далее прослушивается сердцебиение с использованием стетоскопа. В ходе мероприятия простукиваются границы сердечной мышцы. Затем производится общий осмотр тела, целью которого выступает выявление отечностей, внешних изменений поверхностных кровеносных путей, появления новообразований тканей под кожей.
На основе данных, полученных в результате вышеуказанных мероприятий, врач может отправить пациента на прохождение диагностики с применением таких лабораторных методов:
- Электрокардиография.
- Рентгенография.
- Эхокардиография.
- Фонокардиография.
- Исследование клинических и биохимических показателей крови.
- Электрокардиостимуляция.
- Коронография.
- Исследование состояния сердечной мышцы и сосудов путем введения катетеров.
- Магнитно-резонансная ангиография.
Подвергать себя всем диагностическим мероприятиям пациенту не обязательно. Объем и характер обследований врач определяет индивидуально для каждого человека. Потребность в применении тех или иных диагностических методик зависит от симптоматики и степени ее выраженности.
Симптомы при ишемии сердца
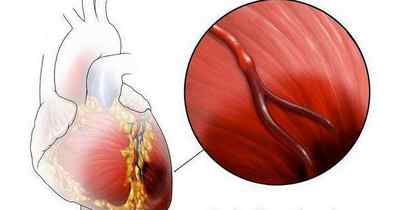
Зачастую больной узнает, что такое ишемия, когда у него проявляются первые признаки заболевания. Для недуга характерно медленное развитие. Симптомы ярко проявляются лишь тогда, когда просвет коронарных артерий сужается примерно на 70%.
Каковы же симптомы ишемии тканей сердечной мышцы? Среди основных признаков развития патологии следует отметить:
- Возникновение ощущения дискомфорта в области груди после напряженной физической либо умственной активности, эмоциональных потрясений.
- Приступы жгучей боли в месте, где располагается сердце.
- Перемещение дискомфорта от груди к органам, которые находятся в левой или правой части тела.
- Проблемы с дыханием, возникновение ощущения нехватки воздуха;.
- Общая слабость, которая дополняется незначительной тошнотой.
- Развитие ускоренного сердцебиения, аритмии.
- Рост артериального давления.
- Обильное потоотделение.
В случае отсутствия своевременной диагностики и адекватного лечения ишемия сердца начинает существенно прогрессировать. Вышеуказанные признаки все чаще дают о себе знать при самых незначительных нагрузках на организм и даже в состоянии физического и эмоционального покоя. Приступы приобретают более выраженный и длительный характер. На этом фоне может развиваться инфаркт миокарда, сердечная недостаточность и такое опасное состояние, как внезапная коронарная смерть.
Ишемия головного мозга
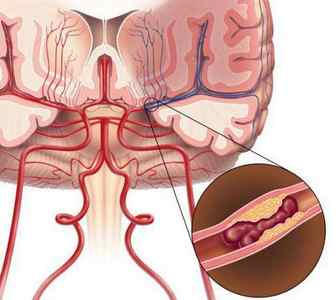
Если наблюдается ухудшение кровоснабжения участков тканей головного мозга, человек начинает страдать от потери памяти, регулярно ощущает нехватку воздуха, испытывает трудности в координации движений. Также последствием ишемии мозга становится частичное рассеивание внимания.
Развитие ишемии головного мозга представляет крайнюю опасность для человека. Поскольку могут происходить необратимые изменения в клетках этого жизненно важного органа. При возникновении первых признаков недуга больного необходимо срочно госпитализировать. Рассчитывать на положительные изменения в данном случае можно исключительно при проведении терапии в условиях стационара. Только так врачи получат возможность отслеживать общее состояние пациента и принять меры, направленные на замедление прогресса недуга.
Ишемия кишечника
Локализации участков тканей с нарушенным кровообращением в данной области приводит к развитию существенного болевого синдрома. Обычно дискомфорт ощущается больным в районе пупка либо правой верхней части живота. По причине активизации перистальтики кишечника человек испытывает частые позывы к испражнению. Параллельно возникает разжижение стула, позывы к рвоте. При дефекации могут возникать кровотечения.
Ишемия нижних конечностей
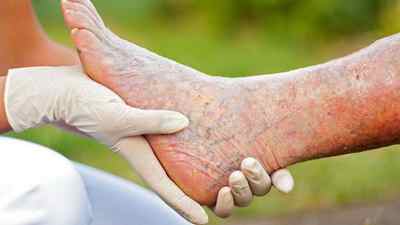
Представленный характер заболевания диагностируется достаточно часто. Обычно ишемия нижних конечностей проявляется развитием болевых синдромов в мышечных структурах. Дискомфорт усиливается ближе к вечеру, а также во время ночного отдыха. Ведь в это время отсутствует двигательная активность и поврежденные ткани недостаточно насыщаются питательными веществами и кислородом.
При отсутствии лечения на отдельных участках кожи может наблюдаться формирование трофических язв. Чаще всего такие новообразования возникают на пальцах ног и стопах. Больной теряет способность к нормальному передвижению, чему препятствует развитие болевого синдрома. Финалом может стать потребность в частичной ампутации тканей либо всей конечности.
Острая форма ишемии
Что такое ишемия в острой форме? Такое определение врачи дают патологическим процессам, течение которых вызывает резкое нарушение кровоснабжения тканей. На этом фоне наблюдается недостаточное насыщение клеток тела в определенных участках питательными веществами и кислородом.
Выделяют такие степени ишемии, характерные для данной формы заболевания:
Хроническая форма ишемии
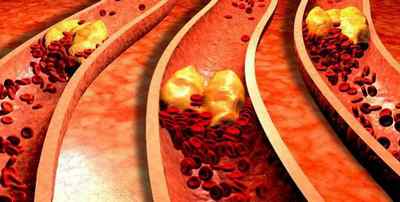
А что такое ишемия хроническая? Если заболевание развивается в данной форме, наблюдается постепенное, едва заметное снижение уровня кровотока в поврежденной зоне тела. С течением времени могут происходить необратимые изменения на ограниченных участках тканей. Впрочем, такие патологические процессы достигают своего апогея на протяжении более длительного периода по сравнению с ишемией, которая протекает в острой форме.
Как протекает заболевание?
Ишемия развивается поэтапно. Вначале проявляются первые негативные изменения состояния организма, которые отражаются на изменении поведения больного. Человек начинает испытывать трудности при передвижении. В частности, у него меняется походка. На этом фоне возникает нервная раздражительность, что может перетекать в затяжные депрессивные состояния. Больному становится сложно контролировать самого себя в повседневной жизни.
Если отсутствует лечение, либо терапия не дает результат, неврологические проблемы приобретают более выраженный характер. Развивается так называемая церебральная ишемия. Повышенная нервозность проявляется в значительной степени. Больной испытывает постоянный страх возникновения ишемических припадков и постоянно страдает от негативных эмоций ввиду риска внезапного наступления смерти.
В конечном итоге в пораженных участках тканей возникают новообразования. Без должного лечения процессы приобретают необратимый характер. Все это приводит к инвалидности и потере трудоспособности. На более поздних этапах церебральная ишемия может приводить к полной утрате человеком самоконтроля. Результатом становится отсутствие возможности для больного обслуживать самого себя.
Профилактика

Как известно, развитие любой болезни легче предотвратить, нежели заниматься лечением. Исследования такой распространенной проблемы, как ишемия, позволили врачам сформировать целый ряд мер, применение которых дает возможность людям из группы риска избежать страшного диагноза.
В первую очередь специалисты рекомендуют внимательно подходить к составлению повседневного рациона. Важно ограничить себя в употреблении жирных блюд, в частности, жареного, продуктов, которые отличаются повышенным уровнем холестерина. Более того, принимать пищу следует в объемах, соответствующих двигательной и умственной активности.
Другим важным решением, направленным на предотвращение развития ишемии, выступает четкое следование определенному распорядку дня. Периоды спокойствия следует в равной мере чередовать с нагрузками на организм. Особенно важными физические упражнения выглядят для людей, труд которых связан с необходимостью длительного нахождения в сидячем положении.
Еще одним шагом на пути к здоровью является прохождение регулярного обследования у специалистов. Первоочередное значение имеет диагностика структуры крови и определение показателя вязкости телесной жидкости. Такая мера позволяет избежать закупорки сосудов и любых отклонений от нормы.
Людям, которые находятся в группе риска, стоит отказаться от употребления алкоголя и курения. Именно эти вредные привычки, наряду с низкой повседневной активностью, вызывают сужение просвета кровеносных сосудов и их закупорку.
Медикаментозная терапия
Реабилитация при диагностировании ишемии предполагает применение комплексной терапии. В зависимости от степени выраженности недуга могут применяться как консервативные, так и хирургические методы лечения. Потребность в госпитализации человека определяется индивидуально.
Если говорить о медикаментозной терапии, в данном случае больному может предписываться прием следующих препаратов:
- «Изокет», «Нитроглицерин», «Нитролингвал» – прием лекарственных средств положительно отражается на увеличении просвета коронарных артерий.
- «Метопропол», «Атенолол» – дают возможность устранить эффект ускоренного сердцебиения, снижают потребность тканей миокарда в насыщении обилием кислорода.
- «Верампил», «Нифедиприн» – понижают уровень артериального давления, делают ткани миокарда более устойчивыми к физическим нагрузкам.
- «Аспирин», «Гепарин», «Кардиомагнил» – разжижают структуру крови, способствуют улучшению проходимости коронарных сосудов.
Прием вышеуказанных препаратов выглядит эффективным решением при диагностировании ишемии на ранних стадиях развития. Естественно, применение таких лекарств является разумным лишь после консультации со специалистом.
Хирургическое лечение
Если применение фармакологических средств дает незначительный результат, а заболевание продолжает прогрессивно развиваться, в таком случае не обойтись без операционного решения проблемы. В целях купирования области ишемии тканей врачи могут прибегать к таким методам хирургического вмешательства:
Как показывает практика, качественное выполнение операции дает возможность больному ишемией вернуться к привычному ритму жизни. При этом снижается вероятность развития инфарктных состояний и возникновения инвалидности. В некоторых случаях операция выступает единственным вариантом, который позволяет пациенту избежать летального исхода.
Почему возникает ишемическая болезнь сердца и как ее лечить
Согласно статистике, одной из ведущих причин внезапной смерти и инвалидизации трудоспособного населения является острое или хроническое нарушение коронарного кровообращения. В этой статье я хочу рассказать о своем видении проблемы, что такое ишемическая болезнь сердца (ИБС), как она проявляется, рассказать способы лечения и профилактики.
Что приводит к появлению ИБС
Ишемическая болезнь сердца (ИБС) развивается в результате воздействия механизмов, которые приводят к нарушению кровообращения в коронарных сосудах и кислородному голоданию:
Кроме основных причин в появления острой или хронической ишемии миокарда также играют роль провоцирующие факторы:
- неправильное питание с избытком жирной пищи, богатой холестерином;
- ожирение и нарушение процессов обмена (в том числе и липидного);
- «сидячий» образа жизни;
- эндокардит и пороки сердца;
- возраст после 45 у мужчин и у женщин старше 55 лет;
- наличие сосудистых заболеваний;
- диабет;
- гипертония;
- постоянные стрессы, которые сопровождаются повышением давления и учащением сердцебиения;
- алкоголь и курение.
Высокие показатели холестерина при нарушении обменных процессов и склонность к образованию тромбов передаются по наследству. Поэтому степень вероятности появления ИБС выше у тех людей, чьи родственники имели в анамнезе инфаркт в возрасте 45-65 лет, или скончались в результате коронарной недостаточности.
Классификация
При установлении диагноза ишемической болезни сердца мои коллеги до сих пор пользуются классификацией, которая была принята еще в 80-х годах прошлого столетия.
- Внезапная сердечная смерть. Относится ко всем летальным исходам в течение первых 60 минут после начала приступа, которым предшествовала потеря сознания, острые симптомы ишемии и остановка сердца.
- Стенокардия.
- Напряжения. Возникает в результате физической или психоэмоциональной нагрузки.
- Впервые возникшая.
- Стабильная.
- Напряжения. Возникает в результате физической или психоэмоциональной нагрузки.
-
- Прогрессирующая (нестабильная). При такой форме происходит ухудшение состояния и снижение эффективности лечения при ведении обычного образа жизни.
- Спонтанная (Принцметалла). Особая форма ишемии, при которой происходит вазоспазм, вызывающий болевой синдром. Внешние причины при этом роли не играют. Протекает тяжело, плохо купируется нитроглицерином.
- Безболевая ишемия. Была внесена в общий список гораздо позднее. Выявляется случайно после ЭКГ и нагрузочных проб.
- Инфаркт миокарда.
- Крупноочаговый (трансмуральный) с зубцом Q. Протекает с поражением большой площади и (или) всех слоев миокарда. Хорошо определяется с помощью ЭКГ.
- Мелкоочаговый, без зубца Q. Ишемия и некроз миокарда затрагивают небольшие участки и не всегда проявляются на кардиограмме.
- Постинфарктный кардиосклероз.
- Сердечная недостаточность.
- Нарушения сердечного ритма.
Как и почему возникает болевой синдром при ИБС
Патогенез появления боли во время приступа изучен хорошо. Уменьшение притока крови или повышение потребности в кислороде приводит к развитию ишемии. В очаге начинается усиленное высвобождение активных веществ (медиаторов), вызывающих раздражение болевых рецепторов (гистамин, брадикинин). Из области поражения начинают идти сигналы по нервным волокнам. Сначала они проходят в шейные и грудные сплетения, локализованные в позвоночнике. Оттуда импульсы через таламус идут в кору мозга, и там уже формируется ощущение боли.
Выраженность болевого симптома при ИБС зависит не только от степени поражения. Именно поэтому и существуют «немые» и атипичные формы стенокардии и даже инфаркта.
В своей практике я постоянно сталкиваюсь с тем, что больные с ИБС обращаются за помощью не сразу. Это происходит потому, что первые симптомы ишемической болезни нарастают постепенно.
Самой частой жалобой больного при стенокардии или инфаркте является боль в загрудинной области — у большинства она сопровождается ощущением страха и паникой. Иррадиация обычно наблюдается под лопатку, в руку, и часть нижней челюсти с девой стороны. Некоторые предъявляют жалобы на онемение верхней конечности, ломоту в лучезапястном суставе. При нехватке кислорода в области заднебазального отдела сердца болезненность распространяется на зону желудка. И совсем редко она отмечается в правой руке.
Когда я прошу охарактеризовать вид боли, человек указывает что она:
Появление болевого синдрома связывается с физической нагрузкой — когда человек бежал, быстро шел, или поднимался по лестнице. Иногда приступ наблюдался после стресса, сильного эмоционального напряжения, выходе на улицу в холодную погоду. Резкий приток крови к сердцу отмечается также при вставании из положения лежа. Все эти факторы приводят к увеличению давления, учащению пульса и повышению потребности миокарда в кислороде.
Боль при стенокардии является кратковременной и не продолжается более 5-15 минут. Как только человек останавливается, присаживается, успокаивается, она стихает, так как устраняются причины острой ишемии. Больные со стажем всегда носят с собой нитроглицерин, который быстро снимает симптомы. Если интенсивность неприятного ощущения не стихает после приема средства, то это чаще всего свидетельствует о внесердечной патологии, либо указывает на развитие инфаркта.
При вазоспастической или спонтанной стенокардии боль и другие признаки ишемии миокарда развиваются без связи с физической нагрузкой, она отмечается в утренние часы, часто провоцируются воздействием холода. Хорошо снимаются только антагонистами кальция.
Другие частые проявления
Другие признаки ишемической болезни сердца проявляются не всегда, у некоторых пациентов в период приступа я наблюдала следующие симптомы:
- тошнота, рвота;
- сильное утомление;
- выраженная одышка с затруднением вдоха;
- потливость;
- бледность кожных покровов;
- повышение или снижение артериального давления;
- учащение (реже урежение) сердцебиения, аритмия.
В ряде случаев вместо классического приступа, указывающего на наличие ишемической болезни в сердце, можно увидеть его эквиваленты: одышку, утомляемость после минимальной нагрузки.
Диагностика
Диагностика ишемической болезни сердца включает в себя лабораторные и инструментальные методики.
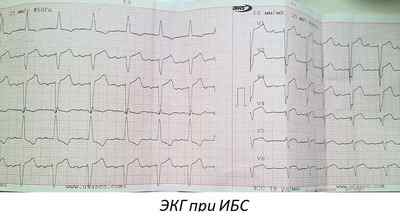
Биохимические методы выявления в крови ряда ферментов помогают в определении острой фазы инфаркта, так как они выделяются в результате разрушения кардиомиоцитов. Первые сутки после приступа, когда отмечается острая ишемия миокарда и некроз, происходит увеличение ЛДГ и миоглобина. Повышение КФК бывает в первые 8 часов от начала, тропонины обнаруживаются спустя 1-2 недели
Кардиограмма
В обязательном порядке поступившего больного с жалобами и признаками сердечного приступа я направляю на срочное проведение кардиограммы. Она позволяет обнаружить наличие увеличения левого желудочка, нарушение ритма и степень выраженности поражения в определенной области сердца.
Признаки острой ишемии в миокарде на ЭКГ имеют следующий вид:
Более подробно и об изменениях пленки у пациентов с ишемией мы рассказали в статье по ссылке здесь.
Другие методы
С целью определения ИБС также широко применяются следующие методики:
Лечение ишемической болезни сердца начинается с коррекции образа жизни и назначения диеты. Мне неоднократно приходилось сталкиваться с тем, что пациенты относились к этой важной части терапии недостаточно серьезно, а потом удивлялись, почему так долго не наступает улучшение состояния.
Коррекция образа жизни
Итак, перед тем, как отправляться в аптеку за лекарствами, необходимо запомнить две важные вещи:
- Щадящий режим. Исключение физических нагрузок, приводящих к повышенному потреблению кислорода миокардом.
- Диета с исключением животных жиров, продуктов с высоким содержанием соли и легкоусвояемых углеводов. При избыточной массе тела следует снизить общую калорийность пищи.
Медикаменты
Разумеется, одной коррекции питания и образа жизни будет недостаточно, поэтому необходимо поддержать организм и медикаментозным путем.
Случай из практики
Ко мне на прием обратился пациент с жалобами на частые боли за грудиной, давящие и сжимающие, отдающие в левую руку и под лопатку. Возникала она после быстрой ходьбы, одновременно появляется одышка и страх смерти. При осмотре кожные покровы бледные, границы сердца увеличены слева. На ЭКГ с нагрузкой: угнетение сегмента ST в отведениях II, III, aVF, признаки гипертрофии левого желудочка. В анамнезе – перенесенный инфаркт миокарда задней стенки, длительный стаж курения и употребления алкогольных напитков.
Диагноз: ИБС. Постинфарктный кардиосклероз, стенокардии напряжения ФКII. Было назначено пожизненное применение препаратов «Аторвастатин», «Аспирин кардио», «Бисопролол». Во время развития болевого синдрома прием «Нитроглицерина» под язык. Через две недели после начала лечения частота приступов снизилась, общее состояние относительно удовлетворительное. Рекомендована вторичная профилактика ишемической болезни сердца (употребление вышеназначенных препаратов), наблюдение врача.
Совет специалиста
Многие пациенты задают вопрос о том, можно ли вылечить ишемию сердца. На самом деле полностью избавиться от проблемы можно только в случае проведения операции по восстановлению тока крови. Но следует учитывать, что любое вмешательство может закончиться осложнениями.
Поэтому необходима профилактика ишемической болезни сердца. Я рекомендую переходить на здоровый образ жизни, отказаться от вредных привычек, следить за весом. Особенно важно соблюдать правила тем, у кого в семье уже есть близкие родственники с ИБС или лица, которые перенесли инфаркт. Нужно уделять внимание заболеваниям, связанным с сосудистыми отклонениями (сахарный диабет, системные болезни) и принимать адекватное лечение.
Для подготовки материала использовались следующие источники информации.
http://cardiograf.com/ibs/hronicheskaya/ishemicheskaya-bolezn-serdca.html







