Мерцательная аритмия — фибрилляция предсердий
Мерцательная аритмия или фибрилляция предсердий — виды, симптомы и лечение
Мерцательная аритмия, имеющая второе название — аритмия фибрилляция предсердий — представляет собой заболевание сердечной мышцы. Характеризуется нарушением ритма ее биения. Является видом тахиаритмии. Частота сердечных сокращений увеличивается до 600 — 700 в минуту. Возбуждение и сокращение мышечных волокон происходит хаотично в течение всего цикла работы сердца. Итогом становится «мерцающий» эффект тканей. Это приводит к осложнениям с кровообращением, приступам инсульта и тромбообразованию.
Риск возникновения данного заболевания с возрастом увеличивается. Частота данного заболевания у лиц моложе 60 лет – 1%, старше 80 лет – уже 9. Считается, что женский пол менее подвержен данному заболеванию в сравнении с мужским. Частота заболеваемости аритмией у слабого пола порядка 2 раз ниже.
На какие виды подразделяется заболевание
Разделить заболевание возможно, опираясь на несколько различных признаков. Рассматривая симптоматику у конкретного пациента, выделяются следующие формы заболевания:
- Пароксизмальная – характеризуется первичной установкой диагноза. Как правило, приступ длится не более суток, но встречаются случаи с длительностью около 5 дней. Причиной, в большей степени, становится недостаток калия в организме.
- Персистирующая – приступы случаются периодически и длятся порядка недели. При своевременном обращении к кардиологу купировать проявление такой формы можно в течение нескольких часов.
- Хроническая – проявляется в виде постоянного хаотичного нарушения биения сердца.
Существует классификация, основанная на частоте и интенсивности сердечных сокращений, где выделяют следующие формы мерцательной аритмии:
- Нормосистолическая – сердечный ритм нарушается при нормальном уровне сердечного ритма – количество ударов от 60 до 90.
- Брадисистолическая – замедленный ритм сердечных сокращений – менее 60.
- Тахисистолическая – увеличение ритма сердца более 90 ударов в минуту.
Активность предсердий определяет разделение данного заболевания на:
- Мерцательную аритмию – частичная сокращающая деятельность предсердий, которая препятствует нормальному выталкиванию крови.
- «Трепетание предсердий» — интенсивная сокращающая деятельность сердца при частоте до 400 раз в течение минуты. Итогом становится чрезмерная нагрузка на сердце.
Как проявляется мерцательная аритмия
Симптомы заболевания зависят от его формы, общего состояния здоровья человека и в частности сердечного аппарата. При некоторых формах заболевания признаки могут не отчетливо прослеживаться пациентом, поэтому он не сразу догадывается о наличии заболевания. Но общие признаки недомогания не могут отсутствовать, ведь количество перекачиваемой сердцем крови уменьшается, а это может отразиться на работе практически любой системы организма.
Самые яркие и выраженные симптомы пациенты замечают при тахисистолической форме мерцательной аритмии:
- Болевые приступы в области груди и сердца,
- Одышка,
- Частое биение сердца,
- Слабость и дрожь в мышечных слоях тела,
- Повышенное потоотделение,
- Частое мочеиспускание, не зависящее от объема потребляемой жидкости,
- Головокружение,
- Обморочные состояния,
- Страх и состояние паники,
- Дефицитное состояние пульса – количество сердечных сокращений и волн пульса не совпадает – определяется во время диагностики.
После восстановления ритма симптомы перестают давать о себе знать.
Все перечисленные симптомы сначала возникают периодически в виде приступов. Прогрессирование пароксизмов – увеличение их частоты и продолжительности индивидуально для каждого пациента. У некоторых после 2-3 приступов заболевание переходит в персистирующую и хроническую стадию, у других – возможно редкое непродолжительное течение пароксизмов в течение всей жизни без какого-либо прогрессирования болезни.
Некоторые пациенты могут не ощущать конкретных признаков аритмии и узнавать о ней только во время медицинского осмотра. При хронической форме болезни с течением времени пациенты перестают замечать у себя признаки аритмии вообще.
Почему возникает заболевание

Аритмия предсердий может возникать вследствие различных заболеваний сердечной, сосудистой и других систем в организме. У лиц в молодом возрасте аритмия возникает вследствие наличия пороков клапана сердца, полученных при рождении. В более старшем возрасте причинами развития заболевания могут стать:
- ИБС,
- инфаркты,
- недостаточность сердца,
- приступы повышения давления,
- склероз сердечной мышцы,
- миокардит,
- ревматизм.
Вместе с этим существуют заболевания, не зависящие от работы сердца, вызывающе аритмию:
- патологии щитовидки,
- состояние интоксикации, вызванное употреблением большого количества лекарств, алкоголя и наркотиков,
- стрессовые состояния,
- уменьшенное количество калия в организме по причине длительного приема мочегонных средств, в период потери жидкости от отравлений – приводит к сгущению крови, тромбообразованию и появлению атеросклеротических бляшек.
Диагностика
Опытный врач сможет диагностировать заболевание при внешнем обследовании пациента. Как правило, характерны следующие моменты:
- Пальпация периферического пульса дает картину неупорядоченного ритма, наполнения и напряжения.
- При прослушивании тонов сердца заметно отсутствие ритмичности. Возникают колебания в их громкости. Так, удар после паузы может зависеть от наполнения желудочков кровью.
В случае выявления таких признаков на приеме терапевта, пациенту будет выдано направление на консультацию кардиолога.
Для установления диагноза врачом должно быть назначено проведение:
- Электрокардиографии сердца. При мерцающей аритмии на ЭКГ будут отсутствовать зубцы, говорящие о сокращении предсердий, а желудочковые комплексы будут расположены в хаотичном порядке. При трепетании вместо зубцов будут обнаруживаться предсердные волны.
- Суточное мониторирование ЭКГ позволяет определить ритм сердца в течение дня и провести связь между нагрузками и отдыхом с частотой сокращений.
- Физические нагрузки в виде велоэргометрии позволяют выявить ишемию миокарда и правильно подобрать препараты, способствующие нормализовать ритм.
- Исследование эхокардиографии определяет размеры внутренних полостей мышцы, наличие тромбов внутри сердца и симптомы, говорящие о поражении клапанов, а также о наличии перикардов, кардиомиопатии. Позволяет дать оценку состояния левого сердечного желудочка, его диастолической и систолической функций. Данное исследование необходимо для верного назначения лекарственных препаратов.
- Более детально увидеть состояние сердца можно при проведении процедуры МРТ сердца.
- Чреспищеводное исследование проводится тем пациентам, кому необходимо проведение хирургических операций.
Лечение фибрилляции предсердий
Способы лечения мерцательной аритмии определяет специалист, исходя из симптомов и жалоб, а также данных исследований больного. Выбранное лечение должно быть направлено на восстановление и дальнейшее сохранение ритма сердечных сокращений, профилактику повторов приступов и тромбоэмболий.
Как правило, начинают лечение с введения антиаритмических препаратов и витаминов, помогающих поддерживать электролитический баланс в организме – калия и магния. Их, обычно, подбирают, исходя из реакции пациента. Он сам должен определить, какой препарат помогает быстрее купировать приступ аритмии. На ранней стадии заболевания это позволяет снизить вероятность прогрессирования болезни и устранить на время симптомы.
Далее осуществляется прием медикаментозных препаратов – консервативное лечение, которое дает положительный эффект в 10-15% случаев.

Итак, консервативное лечение включает:
- Прием препаратов для снижения сердечных сокращений – бета-блокаторы и блокаторы кальциевых каналов. Эта группа медикаментов не оказывает напрямую действие на ритм сердца, а исключает сокращение желудочков в быстрой форме.
- Прием препаратов для снижения риска инсульта и образования тромбов – антикоагулянты, которые призваны сократить риск образования тромбов. С целью предупреждения образования тромбов у лиц с приступом аритмии свыше 48 часов назначается варфарин.
- Как правило, пациенту назначается постоянный прием препаратов, разжижающих кровь. При этом требуется постоянная сдача анализов крови для определения действия антикоагулянтов.
- Прием лекарств для нормализации ритма сердца – они призваны сохранять ритм в пределах 60 ударов в течение минуты. Такими препаратами считаются антиаритмические, бета-адреноблокаторные и антогонистические кальциевые медикаменты. Как правило, начальный этап лечения должен протекать под постоянным наблюдением специалистов в больнице. В 60% случаев заболевания данный метод лечения производит положительный эффект. Но с течением времени в организме происходит привыкание и отсутствие реакции на препарат.
- С целью купирования признаков пароксизмов назначают прием новокаинамида, хинидина, кордарона, пропанорма под контролем артериального давления и постоянно совершаемой ЭКГ. Более слабый эффект достигается при приеме дигоксина, верапамила, анаприлина. Но вместе с тем, эти препараты сокращают проявление тахикардии, что приводит к улучшению самочувствия.
- В том случае, если положительный эффект от приема всех перечисленных лекарственных препаратов не прослеживается, мерцательная аритмия предсердий может быть облегчена при помощи приема электрической кардиоверсии, когда импульсный электрический разряд наносится на область сердца и восстанавливает ритм. Этот способ весьма эффективен и позволяет купировать признаки аритмии в 9 случаях из 10.
Необходимо знать, что любые назначения должен производить врач. Ведь многие из перечисленных выше препаратов имеют серьезные противопоказания, связанные с различными проблемами в работе систем организма. К тому же, сам прием антиаритмических лекарств может провоцировать усиление аритмии.
В случае, если консервативное лечение не помогло, назначается оперативное вмешательство, которое оказывает положительный эффект в 7-9 случаях из 10. Специалисты выделяют различные методы этой формы лечения:
- Катетерная абляция – считается малоинвазивным методом лечения. Для достижения необходимого эффекта специалистом делаются разрезы в области сердца, через которые он при помощи катетера добирается непосредственно до места операции. Принцип вмешательства состоит в том, чтобы хирургическим путем разделить сросшиеся волокна сердца, которые приводят к аритмии. При этом используется лазер, холод или электрический ток.
- Имплантация кардиостимулятора – медицинский прибор, представляющий собой искусственный поддерживатель сердечного ритма. Размер у такого устройства небольшой, он помещается в районе ключицы пациента под кожу. К нему подходит электрод через вену. Он работает таким образом, что постоянно подает импульсы к сердцу, приводя к его сокращению. Травматизация при данном оперативном вмешательстве минимальна. Требуется только рассечение кожного покрова.
Отдельно стоит упомянуть народное лечение, которое приводит к положительной динамике почти в половине случаев. Средства народной медицины желательно обговаривать с лечащим врачом. Их можно сочетать с традиционным лечением.
- Отвар ягод калины – используются сушеные плоды, в количестве одного стакана, залитые тем же количеством кипятка. Емкость с полученным содержимым ставится на огонь, после чего нужно ждать закипания. Как правило, этот процесс не превышает 5 минут. Затем накрывается сверху крышкой и оставляется при комнатной температуре до полного остывания. Необходимо принимать порядка третьей части стакана – 70-85мл — пару раз в день – утром перед завтраком и вечером перед тем, как ложиться.
- Настой тысячелистника – свежая трава растения измельчается, засыпается в бутылку объемом порядка 1 литра наполовину, оставшийся объем дополняется спиртом. Емкость – имеющуюся бутылку или банку — плотно закрывают крышкой и ставят на треть месяца в темное и сухое место. Нужно принимать по чайной ложке настоя 2 раза – утром и перед едой в обед.
- Отвар семени укропа – третью часть стакана семян заливают кипятком. Емкость накрывают крышкой и укутывают чем-то теплым – полотенцем, одеялом. Так оставить на полчаса, затем процедить через мелкое сито или марлю и принимать 70-90 мл в течение дня.
- В период весны или осени нужно готовить и потреблять смесь из кураги, изюма, меда и грецких орехов, а также лимонов с кожурой. Все эти ингредиенты, за исключением меда, необходимо пропустить через мясорубку. Их количество должно быть одинаковым. Затем их нужно смешать и оставить в холодильнике. Употреблять по столовой ложке утром. За один курс рекомендуется потребить литровую банку.
- Положительный эффект на работу сердца оказывает чай из плодов боярышника и шиповника, взятых в равных пропорциях.
В том случае, если причиной заболевания становится какая-либо патология в организме, помимо сердечных и сосудистых, необходимо лечение сопутствующих заболеваний.
Профилактика и последствия болезни
Сердечная мерцательная аритмия может провоцировать возникновение сердечной недостаточности и появление тромбов. Последние, в свою очередь, могут приводить к ишемическому инсульту. Один его случай из шести вызван мерцательной аритмией. Особенно опасным становится это состояние для лиц, страдающих диабетом, скачками артериального давления и имеющих в прошлом тромбоэмболию.
Возникновение тромбоэмболии имеет неблагоприятный прогноз. С целью профилактики осложнений необходим постоянный прием препаратов для разжижения крови.
Сложным проявлением сердечной недостаточности совместно с мерцательной аритмией становится возникновение аритмогенного шока, сопровождающегося низким выбросом крови.
При стенозе митрального клапана, сопровождаемого мерцательной аритмией, закупорка тромбом может стать причиной резкого прекращения сердечной деятельности и смерти.
Совместно с митральным стенозом и кардиомиопатией сердечная недостаточность сопровождается отеком легкого и астмой. В случае имеющихся заболеваний мерцательная аритмия увеличивает риск смерти с остановкой сердца почти в 2 раза.
При отсутствии патологии в строении сердца и удовлетворительном его состоянии прогноз мерцательной аритмии благоприятный. Но частые приступы снижают качество жизни и самочувствие пациента.
Профилактикой такого заболевания является правильное лечение сопутствующих заболеваний, уменьшение физических и психических нагрузок, употребления количества алкоголя. В пищу включают как можно больше продуктов, богатых калием и магнием. Также необходимо лечение заболеваний, которые становятся причиной аритмии.
Связь между астмой и фибрилляцией предсердий

Связь между астмой и фибрилляцией предсердий
Исследователи говорят, что астма, которая плохо контролируется, может увеличить риск развития АФБ человека, хотя причины, почему это не совсем ясны. Это заключение нового исследования, которое связывает потенциально опасное для жизни состояние сердца с недугом, который вызывает затруднение дыхания.
Центры по контролю и профилактике заболеваний сообщают, что почти 10 процентов людей живут с астмой. Осложнения могут включать высокое кровяное давление, легочные инфекции, такие как пневмония, и даже респираторная недостаточность.
В новом исследовании, опубликованном в JAMA Cardiology, говорится, что плохо контролируемая астма также приводит к значительному увеличению риска фибрилляции предсердий. Хотя предыдущие исследования связывают астму с риском развития ишемической болезни сердца, инсульта и сердечной недостаточности. Авторы исследования сообщают, что ни в одном из предыдущих исследований не проводилась оценка зависимости и доза-реакция между контролем астмы и риском AFib.
В этом исследовании исследователи полагались на информацию от большей группы пациентов, чем предыдущие исследования (более 54 000), и продолжались почти шесть лет. Были включены только пациенты, которые ранее не диагностировались с AFib. Исследователи также исключили факторы, которые потенциально могут вызвать AFib, такие как сердечные заболевания или история курения. Они сказали, что они сделали это, чтобы найти ясную связь между астмой, уровнями контроля над астмой и AFib.
Что такое AFib?
AFib — нерегулярный и быстрый сердечный ритм, который может значительно увеличить риск развития инсульта. Это самая распространенная проблема с ЧСС. Когда две верхние палаты сердца быстро и не синхронизированы, сердце начинает дрожать или фибриллировать. Это может вызвать образование сгустков крови в сердце. Эти сгустки крови могут распространяться на другие органы, особенно на мозг, и блокировать кровоток. В мозге это может вызвать инсульт.
Когда это не лечится, это состояние может в конечном итоге ослабить ваше сердце. Это, в свою очередь, приведет к сердечной недостаточности. Симптомы AFib включают одышку, усталость и боль в груди, хотя вы также можете иметь AFib и вообще не испытывать никаких симптомов.
Астма и AFib риск
После адаптации к полу и возрасту участники исследования с неконтролируемой астмой в начале исследования на 74 процента увеличили риск развития AFib по сравнению с участниками без астмы. Риск AFib был значительно ниже у участников с частично и полностью контролируемой астмой.
http://kustec.ru/svjaz-mezhdu-astmoj/
Фибрилляция предсердий (мерцательная аритмия) – что должен знать пациент
Фибрилляция предсердий (ФП), или мерцательная аритмия (многие врачи до сих пор называют ее так), – одно из самых частых нарушений ритма. У пожилых людей встречается чаще, чем у молодых. Давайте вместе разберемся, почему она возникает – причины мерцательной аритмии – и чем может быть опасна для человека.
В сердце человека есть не только мышечные клетки (миокард), которые сокращаются и обеспечивают работу сердца как насоса по перекачиванию крови, но и специальные клетки, которые вырабатывают электрический ток и проводят его к миокарду. Из этих специальных клеток состоит так называемая проводящая система сердца, по которой распространяется электрический импульс (рис. 1).
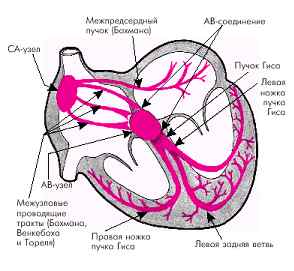
В здоровом сердце электрический импульс, стимулирующий сокращение сердца, возникает в правом предсердии, в синусовом узле. Поэтому нормальный сердечный ритм называют синусовым. Из синусового узла импульс распространяется по волокнам проводящей системы в предсердиях, вызывая их сокращение. Кровь через открытые митральный и трикуспидальный клапаны перекачивается в желудочки сердца. Затем импульс попадает в атриовентрикулярный узел (предсердно-желудочковый), который является своеобразным контрольно-пропускным пунктом в желудочки. Из него выходят волокна, называемые «ножками пучка Гиса». Продвигаясь по пучку Гиса, импульс приводит к сокращению желудочков и выбросу крови в аорту и легочную артерию.
В здоровом сердце формирование импульса происходит через равные промежутки времени, от 60 до 90 раз в минуту. В разных ситуациях частота пульса у одного и того же человека бывает и 60 (например, в состоянии отдыха и покоя), и 90 (при физической нагрузке, волнении) ударов в минуту. Через изменение частоты пульса здоровое сердце приспосабливается к изменяющимся потребностям организма в кислороде. То же происходит и с артериальным давлением, которое может изменяться в течение дня от 100/70 до 140/90 мм рт. ст. (в норме).
Что такое фибрилляция предсердий?
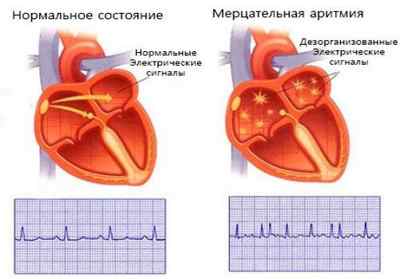
При фибрилляции предсердий (мерцательной аритмии) электрический импульс движется по предсердиям хаотично, вместо «дружного» сокращения предсердия подрагивают, «мерцают». За счет того, что мышечные волокна предсердий сокращаются в разное время, не происходит единого сокращения и выброса крови в желудочки. Поскольку предсердия начинают сокращаться не только хаотично, но и очень часто, атриовентрикулярный узел пропускает к желудочкам далеко не все сокращения, не соблюдается равный промежуток времени. Поэтому, когда вы попытаетесь сосчитать пульс, интервалы между ударами будут разными, а пульс – «неровным». Обратите также внимание, что пульс стал разным по наполнению – одно сокращение сильнее, а другое может еле-еле определяться под пальцами. Причина такого явления – дезорганизованная работа сердца. Часть сокращений желудочков происходит, когда они успели наполниться кровью, а часть – при пустых желудочках, «на холостом ходу».
Мерцательная аритмия (фибрилляция предсердий) может быть приступообразной или хронической. Если приступы аритмии (пароксизмы) длятся недолго (от нескольких минут до 7 дней) и нормальный ритм восстанавливается самопроизвольно, такая форма фибрилляции предсердий называется пароксизмальной.
Может ли фибрилляция предсердий быть опасной для здоровья?
Фибрилляция предсердий (мерцательная аритмия) в большинстве случаев не угрожает вашей жизни напрямую, так как это бывает при желудочковой тахикардии, фибрилляции желудочков. В большей степени мерцательная аритмия влияет на ускоренное развитие сердечной недостаточности, снижая качество жизни человека. Однако в определенных ситуациях пациентов с фибрилляцией предсердий подстерегает опасность. Хаотичное сокращение мышечных волокон предсердий приводит к тому, что вместо полного одномоментного опорожнения крови из предсердий в желудочки, кровь начинает застаиваться в предсердиях. Возникают условия для образования кровяных сгустков (тромбов), которые иногда передвигаются с током крови в желудочки и дальше, в большой круг кровообращения. Такие тромбы-путешественники (эмболы) могут закупорить сосуды головного мозга (вызвав инсульт), конечностей, внутренних органов. Осложнение может стать смертельным.
Наиболее благоприятные условия для образования тромбов создаются при хронической (постоянной) форме мерцательной аритмии, или если пароксизм фибрилляция предсердий продолжается более 2-х суток. Кроме того, ФП (мерцательная аритмия) способствует возникновению и прогрессированию сердечной недостаточности и коронарной недостаточности. У больных с нарушением сердечного ритма значительно снижается качество жизни: постоянное чувство опасности возникновения аритмии в любой момент, полная зависимость от доступности медицинской помощи.
Симптомы фибрилляции предсердий (мерцательной аритмии)
Фибрилляция предсердий, или мерцательная аритмия, проявляется по-разному: ФП пароксизмальная (приступообразная), устойчивая и постоянная (хроническая). При пароксизмальной форме фибрилляции возникают приступы разной длительности, от нескольких минут до 7 дней. Такие приступы прекращаются самопроизвольно. При устойчивой форме мерцательной аритмии пароксизмы не проходят самостоятельно, длятся более 7 дней, для восстановления синусового ритма необходима помощь врачей (медикаментозное лечение или электроимпульсная терапия). При постоянной форме фибрилляции предсердий восстановить синусовый ритм не удается.
Чаще всего фибрилляция предсердий начинается с пароксизмальной формы, в дальнейшем приступы становятся чаще, продолжительнее, синусовый ритм восстановить все сложнее и сложнее, а затем вообще не удается – фибрилляция предсердий переходит в постоянную форму. При любой форме мерцательной аритмии требуется медикаментозное лечение, которое должно проводиться под контролем врача.
Причины мерцательной аритмии (фибрилляции предсердий)
Причины, которые приводят к фибрилляции предсердий (мерцательной аритмии), могут быть разные. Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), однако гораздо чаще мерцательная аритмия ритма появляется у людей, страдающих сердечно-сосудистыми заболеваниями: пороки клапанов сердца, ишемическая болезнь сердца, гипертония, кардиомиопатии, перикардит и миокардит, операции на сердце. Также в группу риска заполучить мерцательную аритмию входят люди, страдающие патологией щитовидной железы (гиперфункция щитовидной железы – тиреотоксикоз, или «токсический зоб»). Иногда нарушение ритма – первое проявление заболевания щитовидной железы, поэтому при первом пароксизме фибрилляции предсердий врачи всегда проводят ее обследование.
Также частой причиной фибриляции предсердий является злоупотребление алкоголем. Частый прием алкоголя нарушает уровень и баланс электролитов в крови (ионы калия, натрия и магния очень важны при работе любых мышц, но в первую очередь – сердечной) и оказывает прямое токсическое действие на сердце, приводя к расширению предсердий и желудочков, снижению сократительной функции. Возможно появление мерцательной аритмии у пациентов с хроническими заболеваниями легких, на фоне общих тяжелых заболеваний, патологии желудочно-кишечного тракта (рефлюкс-эзофагит, грыжа пищеводного отверстия диафрагмы) – это тоже одна из причин фибрилляции предсердий, или мерцательной аритмии.
Во второй части разберем вопросы связанные с диагностикой, предупреждением и лечением фибрилляции предсердий (мерцательной аритмии).
http://www.sibmedport.ru/article/1408-fibrilljatsija-predserdiy-chto-dolzhen-znat-patsient-chast-1/
Фибрилляция предсердий
Аритмия сегодня определяется у многих людей, поскольку редко какой современный человек не подвержен стрессовым ситуациям, эмоционально-психологическим напряжениям. Есть формы расстройства ритма, как вот синусовая аритмия, которые не опасны для человека, при их обнаружении редко требуется специфическое лечение. Но другие аритмические состояния не столь безобидны.
Чем опасна фибрилляция предсердий? В первую очередь, возможной остановкой сердца, поскольку при учащенной сократимости предсердий желудочковая активность также страдает. Поэтому важно знать, в каких случаях может потребоваться медицинская помощь из-за возникшего патологического состояния.
Описание фибрилляции предсердий
Под фибрилляцией следует понимать частую сократительную активность, когда все сердце или отдельные его части возбуждаются нескоординированными, хаотическими импульсами. Фибрилляция предсердий (ФП) — это определение ЧСС выше 150 в минуту, при этом патологический очаг возбуждения находится в предсердиях. В таких случаях наджелудочковая тахикардия составляет 250-700 ударов в минуту, а желудочковая немного меньше — 250-400 ударов в минуту.
В основе возникновения фибрилляции предсердий лежит циклическая передача импульса. В силу воздействия различных факторов (инфаркта, ишемии, инфекции)
в мышечной ткани сердца формируются участки с нарушенной проводящей системой. Чем их больше, тем выше риск развития фибрилляции. Если импульс поступает к такому участку, он не может передаться далее, поэтому возвращается и приводит к сократимости уже пройденные кардиомиоциты.
Нормальная передача импульса
В некоторых случаях создаются патологические очаги из сердечных клеток, которые сами начинают генерировать импульс. Если таких очагов много, работа сердца становится нескоординированной и хаотичной. Каким бы образом не создавались патологические импульсы в предсердиях, они не в полной мере доходят к желудочкам, поэтому последние сокращаются не так быстро, как предсердная часть волокон.
Симптомы фибрилляции предсердий
Клиническая картина в большей степени зависит от выраженности гемодинамических нарушений. В случае их отсутствия течение заболевания может быть бессимптомным. Тяжелые проявления способны вызвать необратимые последствия, приводящие к сердечной недостаточности.
Эпизоды фибрилляции предсердий, выражающиеся в пароксизмах, могут сопровождаться:
- болью в грудной клетке;
- частым сердцебиением;
- учащенным мочеиспусканием.
Возникновение одышки, головокружения, слабости указывает на развивающуюся недостаточность сердечной деятельности. В тяжелых случаях наблюдаются полуобморочные и обморочные состояния.
Дефицит пульса — одна из особенностей фибрилляции. Если на верхушке сердца прослушивается частое сердцебиение, то при его сравнении с пульсом на запястье определяется нехватка пульсации. Подобное происходит из-за недостаточного выброса крови левым желудочком, несмотря на частое сердцебиение.
Тромбоэмболия, чаще выражающаяся инсультом, может стать первым признаком фибрилляции предсердий у тех пациентов, которые не предъявляли жалобы или ощущали редкие приступы пароксизмы.
Причины появления фибрилляции предсердий
В большинстве случаев ФП развивается на фоне заболеваний сердечно-сосудистой системы. На первом месте стоит артериальная гипертензия, которая способствует образованию патологических очагов, генерирующих внеочередные импульсы. Немало влияния в развитии аритмии оказывает сердечная недостаточность и приобретенные пороки сердца, при которых в значительной мере нарушена гемодинамика.
У детей также может развиваться фибрилляция предсердия. Причиной тому являются врожденные пороки — один желудочек, дефект межпредсердной перегородки, операции, связанные с пластикой клапанов.
При таких болезнях, как кардиомиопатия и ишемическая болезнь сердца, в сердечной мышце образовываются участки с нарушенной проводящей системой. В результате электрические импульсы не передаются полноценно, а образовывают циклические очаги возбуждения. Большое количество таких очагов способствует клинически неблагоприятной фибрилляции предсердий.
Среди молодых людей в 20%-45% случаев, в зависимости от вида ФП, патология развивается без сердечно-сосудистых нарушений.
Из некардиальных факторов, играющих роль в развитии ФП, выделяется гипертиреоз, хронические почечные заболевания, сахарный диабет, хроническая обструктивная болезнь легких, ожирение. Также исследования подтвердили риск наследственности ФП, поскольку у 30% обследуемых родители болели этой патологией.
Видео: Фибрилляция предсердий, основные причины
Виды фибрилляции предсердий
По своим характеристикам наджелудочковые фибрилляции разделяются на пять форм: впервые выявленные, пароксизмальные, персистирующие, длительно персистирующие и постоянные. Также выделяются классы заболевания EHRA, с первого по четвертый.
Формы фибрилляции предсердий
Впервые выявленная и постоянная разновидности ФП понятны из названий, тогда как остальные требуют разъяснения.
Пароксизмальная ФП — развивается внезапно и продолжается не более 48 часов, но по определению данная форма ФП может продолжаться до 7 дней. При этом нарушении синусовый ритм восстанавливается самостоятельно.
Персистирующая ФП — приступ возникает также внезапно и продолжается более 7 дней.
Длительно персистирующая форма наблюдается у больного на протяжении года и для нормализации состояния принимается решение по выбору метода лечения (как правило, используется кардиоверсия).
Типы фибрилляции предсердий
Были представлены различными европейскими общественными организациями, а также Американской кардиологической ассоциацией. В основу классификации из четырех типов было положено число сердечных сокращений:
первый тип нормосистолический (ЧСС от 60 до 90 в мин.);
второй — брадисистолический (ЧСС менее 60 в мин.);
третий — тахисистолический (ЧСС более 90 в мин.);
четвертый — пароксизмалный (ЧСС 150 в минуту и более).
Клиническая классификация EHRA
Была предложена в 2010 году Европейским обществом кардиологов. Выраженность признаков болезни легла в основу клинической классификации, согласно которой выделяется четыре класса тяжести процесса:
I — симптомы не определяются;
II — пациент ведет привычный образ жизни, хотя отмечает легкие признаки болезни;
III — трудоспособность пациента нарушена из-за выраженной клиники;
IV — тяжелые органические изменения привели пациента к инвалидности.
Диагностика фибрилляции предсердий
Чаще всего пациенты обращаются с характерными жалобами в поликлинику к участковому врачу. Если их нет, но есть подозрения на ФП собираются другие важные данные о больном:
- когда в первый раз был замечен приступ;
- как долго он продолжался;
- если ранее проводилось лечение, выясняются принимаемые препараты и их эффективность.
Во время осмотра больного могут быть определены: дефицит пульса, повышенное артериальное давление, сердцебиение при выслушивании частое, приглушенность тонов на основании сердца. Далее назначаются дополнительные методы исследования и первым дело — электрокардиография.
ЭКГ-признаки фибрилляции предсердий:
- зубец Р на всех отведениях отсутствует;
- определяются волны фибрилляции f;
- между RR отмечаются различные расстояния.
Если признаки фибрилляции есть, но не удалось их зафиксировать на стандартном ЭКГ, тогда проводят холтеровское мониторирование.
Эхокардиография — делается с целью выявления органических нарушений. Это могут быть пороки клапанов или недавний инфаркт миокарда, “перенесенный на ногах”. Также с помощью Эхо-КГ определяют размеры предсердий, которые в случае патологии могут быть нарушены. Данный метод диагностики позволяет “увидеть” тромботические образования в ушках предсердий, хотя по этой патологии больше информации предоставляет чреспищеводный Эхо-КГ.
Рентгенография органов грудной полости — помогает определить расширения камер сердца, оценить состояние основных сосудов.
Исследования крови, с помощью которых определяется уровень основных гормонов выделяемых щитовидной железой (трийодтиронин, тироксин) и гипофизом (тиреотропный гормон).
Осложнения фибрилляции предсердий
Острая сердечная недостаточность — развивается в случае наличия у больного кроме ФП другой сердечно-сосудистой патологии. Если у больного нет сопутствующей патологии, тогда острые нарушения не наблюдаются.
Ишемический инсульт — развивается в результате попадания тромбов из левого предсердия в сосуды головного мозга. Осложнение возникает с частотой 6% за год, при этом больше касается больных с неревматической патологией. Поэтому очень важно проводить профилактику тромбоэмболии соответствующим лечением.
Лечение фибрилляции предсердий
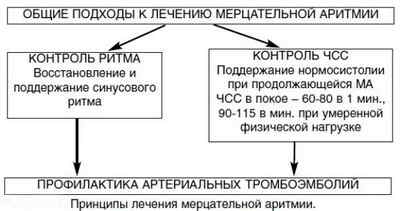
Ключевыми направлениями терапии ФП являются следующие:
- Контроль сердечного ритма — проводят восстановление синусового ритма, после чего поддерживают его профилактикой рецидивов.
- Контроль ЧСС — фибрилляция сохраняется, но с помощью препаратов урежается сердечный ритм.
Для предотвращения развития тромбоэмболии используется антикоагулянтное лечение.
Контроль сердечного ритма
Синусовый ритм восстанавливается двумя способами:
Если у больного определена тахисистолическая ФП, тогда ЧСС снижается до 100-90 раз в минуту. Для этого применяют таблетированные формы метопролола (бета-блокаторов) или верапамила (антагонист кальция). С целью предупреждения тромбоэмболии назначается варфарин (непрямой антикоагулянт), который принимается как до процедуры, так и после на протяжении трех-четырех недель.
Контроль частоты сердечных сокращений
Основывается на применении медицинских препаратов, с помощью которых ЧСС опускается до 110 в минуту в спокойном состоянии. Лекарства берутся из различных групп действия и комбинируются в схемах лечения.
- кардиотоники (дигоксин);
- антагонисты кальция (верапамил, дилтиазем);
- блокаторы бета-адренорецепторов (карведилол, метопролол).
Амиодарон назначается в случае неэффективного лечения вышеперечисленными препаратами. Он обладает выраженным противоаритмическим действием, однако с осторожностью должен назначаться лицам до 18 лет, пожилым людям, во время беременности и наличии сопутствующей патологии в виде бронхиальной астмы, печеночной и хронической сердечной недостаточности.
Радиочастотная катетерная абляция
Проводится с целью облегчения состояния больного в случае отсутствия эффекта от медикаментозной терапии. Существуют различные методики проведения оперативного вмешательства:
- Абляция устьев легочных вен — результативна в 70% случаев, хотя для распространенного использования изучена недостаточно.
- “Лабиринт” — эффективная в 50% случаев, выполняется с целью создания единственного пути прохождения электрического сигнала. Методика находится в процессе изучения.
- Абляция патологического очага и АВ соединения — проведение результативно в 50%, при этом абляция АВ узла оправдана в случае хронической ФП.
- Хирургическое вмешательство на открытом сердце — целесообразно лечить ФП в случае проведения операции по причине другой сердечно-сосудистой патологии.
Видео: Фибрилляция предсердий
Неотложная помощь при фибрилляции предсердий
Сначала вводят внутривенно изоптин. Если приступ не купирован, вводится мезатон с новокаинамидом, при этом контролируется артериальное давление и электрокардиограмма (уширение желудочкового комплекса является признаком прекращения введения препаратов).
В неотложной помощи используются бета-блокаторы (обзидан) и АТФ (чаще всего при узловых формах). Также можно представить в виде таблицы выбор препарата с целью купировать приступ ФП.
Пропафенон должен приниматься в первый раз только под врачебным контролем, поскольку возможно резкое падение артериального давления.
Отсутствие результатов от использования медикаментов подталкивает к проведению кардиоверсии. Другими показаниями к процедуре являются:
- продолжительность фибрилляции составляет 48 часов и более;
- у больного наблюдаются нарушения гемодинамики в виде пониженного давления, декомпенсированной формы сердечной недостаточности.
В обязательном порядке назначается антикоагулянт прямого действия — гепарин (низкомолекулярный или нефракционный).
Вторичная профилактика фибрилляции предсердий
Предупреждение развития рецидивов заболевания называется вторичной профилактикой ФП. На основании различных исследований было определено, что правильный ритм сердца сохраняется на протяжении одного года в среднем у 40% пациентов. Предсердиям свойственно запоминать аритмии, поэтому нужно приложить немало усилий, чтобы предупредить их возврат. В первую очередь следует выполнять такие рекомендации:
- Нужно проводить терапию основных заболеваний, осложняющих течение фибрилляции.
- Принимать антиаритмические препараты и вовремя их корректировать при снижении эффективности лечения.
- Отказаться от приема алкоголя, поскольку каждые 10 гр, принимаемых ежедневно, увеличивают риск инфаркта миокарда на 3%.
Видео: Фибрилляция предсердий: патогенез, диагностика, лечение
http://arrhythmia.center/fibrillyatsiya-predserdiy/
Фибрилляция предсердий
Общие сведения
Фибрилляция предсердий это одно из возможных нарушений ритма сердца, причем фибрилляция является, пожалуй, самым распространенным нарушением. Как правило, те изменения в нормальной работе сердца, о которых пойдет речь, происходят как осложнения ИБС (ишемической болезни сердца).
Однако ИБС это хотя и основная, но далеко не единственная причина, приводящая к фибрилляции предсердий. К их числу можно также отнести повышенную функцию щитовидной железы, которая, в свою очередь, также возникает на фоне характерных заболеваний.
В медицине фибрилляция предсердий различается в двух формах: постоянная (также называют хронической) и временная (также называют пароксизмальной).
Говоря вкратце про симптомы фибрилляции предсердий, можно отметить их схожесть с аритмиями. Больной также чувствует периодические перебои в сердечном ритме, периодически может наступать предобморочное или обморочное состояние, которое сопровождается потемнением в глазах. В связи с этим синонимом фибрилляции является мерцательная аритмия.
Хотя заболевание само по себе является осложнением ИБС, оно также может иметь негативные последствия для организма и вызывать другие недуги. Наиболее частыми последствиями становятся инсульты, возникающие вследствие тромбоза сосудов.
Возникновению тромбов в артериях как раз и способствуют изменения сердечного ритма. В результате в крови могут появиться сгустки – тромбы, которые сразу оказываются в предсердии. Там же, прилипнув к внутренней стенке, они развиваются.
Все это говорит о том, что заболевание ни в коем случае нельзя запускать, а также следует неукоснительно выполнять рекомендации врача. Доказано, что в случае если диагностика фибрилляции предсердий проведена своевременно, а пациент соблюдает порядок приема соответствующих препаратов, риск тромбоза, равно как и других осложнений, существенно снижается.
Проявление мерцательной аритмии
Как мы уже отмечали, фибрилляция предсердий – одна из разновидностей нарушения ритма сердца. В нормальном состоянии этот главный орган человеческого тела, работает как высокоточный механизм, каждые части которого согласованы между собой. В случае описываемого заболевания сокращения предсердий могут существенно учащаться, вплоть до шестисот сокращений в минуту.
Если бы такая же частота передавалась в желудочки, то болезнь была бы еще более серьезной, чем она является. Однако, несмотря на отсутствие координации предсердий и желудочков, до них может дойти лишь частота в пределах до 200 импульсов/минуту. Связано это с тем, что атриовентрикулярный узел не может производить большее количество сокращений и, по сути, выступает как фильтр излишней частоты. Естественно, что при этом синусовый узел уже не выполняет свою функцию «настройки» ритма.
Мы говорили, что мерцательная аритмия существует в двух формах. Если временная форма составляет несколько часов, то риск возникновения тромбов является относительно небольшим. Чего не скажешь про случаи, когда длительности фибрилляции составляет несколько суток. В этом случае риск инсульта повышается в разы. Со временем пароксизмальная форма может перейти в постоянную, тогда к риску инсульта добавляется вероятное развитие сердечной недостаточности.
Симптомы фибрилляции предсердий

Все основные симптомы фибрилляции предсердий связаны с учащением сердечного ритма. Естественно, что такая частота не может остаться незамеченной для человека, который внезапно отчетливо ощущает сердцебиение, чувствует слабость. Нарушение в ритме приводит к нехватке кислорода, поэтому больной чаще всего чувствует одышку. К описанным признакам могут также добавляться боли в груди.
Симптомы мерцательной аритмии могут быть разными по продолжительности. Как правило, они появляются и исчезают одновременно с приступами. То есть могут занимать от пары секунд до нескольких часов, вплоть до суток (на протяжении этого времени степень проявления может меняться).
На первых парах симптомы мерцательной аритмии исчезают за короткое время даже без применения каких-либо лекарственных препаратов. Но нужно понимать, что подобные приступы никогда не приходят одни. За первым, коротким, приступом придет следующий. Поэтому при возникновении первых признаков следует обращаться за лечением к специалисту.
Группа риска фибрилляции предсердий
Ученые смогли выявить несколько основных факторов, которые существенно повышают риск возникновения мерцательной аритмии. К числу таковых относится возраст, болезни сердца, некоторые хронические болезни, злоупотребление алкоголем. Далее мы поясним воздействие каждого из факторов в отдельности.
Как известно, изменения в некоторых органах человека с взрослением это всего лишь некоторые проявления старости. Подобные изменения затрагивают и предсердия, что и помещает пожилых людей в группу риска.
Пороки сердца и другие органические заболевания этого органа также повышают вероятность нарушения ритма его работы. Причем это относится и к уже перенесенным заболеваниям, которые были вылечены благодаря оперативному вмешательству.
В самом начале мы упомянули, что проблемы с щитовидной железой, это существенный фактор, который ощутимо повышает вероятность появления болезни. В этот список способствующих факторов также входит артериальная гипертония.
И, наконец, фибрилляция предсердий возникает намного чаще у лиц, злоупотребляющих алкоголем. Во время алкогольного опьянения характер работы организма в целом, и отдельных его органов, существенно отличается от нормального. Поэтому частые приемы спиртного – прямой путь в группу риска.
Диагностика фибрилляции предсердий

Существует два основных метода выявления заболевания: ЭКГ и Холтеровское мониторирование. На описании электрокардиограммы мы останавливаться не будем, так как это общеизвестная диагностическая процедура, а про Холтеровское мониторирование в двух словах расскажем в данной статье.
Под этим термином понимается непрерывная регистрация ритма сердца на протяжении одного или нескольких дней. В результате у врача в руках оказывается полная картина состояния сердца пациента, что помогает своевременно и точно поставить правильный диагноз.
Одной из разновидностей Холтеровского мониторирования является запись пароксизмов в онлайн режиме. Осуществляется она с помощью специального устройства, которое на все время исследования подключается к больному. Как только сердечный ритм пациента нарушается (начинается приступ), прибор передает сигналы ЭКГ через телефонную линию. Подобный метод исследования позволяет пациенту не отрываться от обычных дел, поэтому такая диагностика фибрилляции предсердий становится популярнее с каждым днем.
Лечение фибрилляции предсердий
Метод лечения заболевания напрямую зависит от его формы. При временной форме производится купирование приступов, при постоянной форме – регулярный прием лекарственных препаратов.
Купирование это лечение фибрилляции предсердий, которое заключается в прекращении приступа под воздействием эффективных препаратов. К их числу относятся новокаинамид и хинидин. Обращаем внимание, что их прием ни в коем случае нельзя начинать самостоятельно. Более того, одного рецепта врача будет недостаточно, специалист должен находиться рядом во время введения новокаинамида или приема хинидина, а для контроля за сердцем ведется непрерывный съем кардиограммы.
Альтернативой упомянутым лекарственным препаратам может стать Кордарон или Пропанорм. Облегчить симптомы фибрилляции предсердий может анаприлин, дигоксин и/или верапамил. Хотя для лечения они недостаточно эффективны, но состояние больного облегчают существенно.
Кроме лекарственных препаратов существует также специальная процедура купирования, которая называется электрической кардиоверсией. Согласно наблюдений, эффективность этого метода может доходить до 90%. Повсеместному применению электрической кардиоверсии мешает необходимость общего наркоза пациента, поэтому пока ее применяют лишь в особо сложных случаях, когда существует угроза жизни больного, либо другие методы себя исчерпали.
Мы обращаем Ваше внимание на то, что купирование эффективно только в первое время после приступа. Уже через двое суток при непрекращающемся приступе возрастает риск тромбоза и, как следствие, инсульта. Если симптомы мерцательной аритмии сохраняются длительное время, в обязательном порядке следует начать прием препаратов, снижающих свертываемость крови. Как правило, врачи назначают варфарин, который оказывает быстрый положительный эффект. Если купирование прошло успешно, то прием препарата продолжается вплоть до 1 месяца.
К сожалению, если за это время от болезни избавиться не удалось, то это лекарство или его аналоги, станут вашим спутником на всю оставшуюся жизнь. Если же купирование оказалось успешным, то его заменяют препараты, препятствующие повторному возникновению аритмии. Это может быть Аллапинин, кордарон и другие.
Если заболевание перешло из временной в постоянную форму, то дальнейшее лечение фибрилляции предсердий должно преследовать две цели. Во-первых, необходимо обеспечить работу сердца в обычном ритме. А во-вторых, требуется сделать все возможное, чтобы предотвратить появление тромбов.
И то и другое сегодня успешно решается приемом лекарственных препаратов. К примеру, это может быть дигоксин и варфарин соответственно. В процессе лечения постоянно контролируется работа сердца и состояние крови пациента.
Справедливости ради отметим, что существует также радикальное лечение фибрилляции предсердий, которое может навсегда избавить больного от этого недуга. Таким методом выступает радиочастотная изоляция легочных вен. Причиной небольшого распространения операции является ее высокая стоимость, не посильная для среднестатистического больного, и эффективность, при которой у каждого второго-третьего больного мерцательная аритмия вновь проявляется через какое-то время.







