Вентрикулоперитонеальное шунтирование при гидроцефальном синдроме у собак и кошек
Вентрикулоперитонеальное шунтирование при гидроцефальном синдроме у собак и кошек
Автор: Коробова Н. В., к.в.н., невролог, главный врач ветеринарной клиники «Самарская Лука», г. Самара.
Гидроцефалия – это прогрессирующее полиэтиологическое состояние, сопровождающееся аномальным увеличением желудочковой системы головного мозга, обусловленное нарушением нормального оттока спинномозговой жидкости либо дисбалансом в процессе ее формирования и резорбции. Накопление избыточного ликвора неизбежно приводит к развитию серьезных неврологических нарушений. Прогрессирующая, неврологически значимая гидроцефалия может привести к неврологической дисфункции за счет сдавливания и растяжения паренхимы головного мозга, а также к ишемии мозга и интерстициальному отеку (фото 1).
Лечение неврологически значимой гидроцефалии при отсутствии других интракраниальных причин неврологических нарушений – хирургическое. Различные консервативные приемы лечения пациентов с прогрессирующей гидроцефалией, включающие применение ацетазоламида (диакарба), мочегонных средств, гормональных препаратов, омепразола, создают только иллюзию лечения. Однако, по мнению доктора Curtis W. Dewey, вышеперечисленные препараты могут быть использованы для снижения выработки спинномозговой жидкости, но только в легких случаях болезни с целью облегчения ее симптомов и в течение непродолжительного времени.
В настоящее время применяются несколько видов ликворошунтирующих операций в зависимости от типа гидроцефалии. Наиболее распространенной и общепринятой методикой лечения в ветеринарной нейрохирургии является вентрикулоперитонеальное шунтирование, направленное на создание дополнительного «обходного» пути для оттока ликвора из желудочковой системы головного мозга в брюшную полость.
Отсутствие специальных ветеринарных шунтирующих систем привело к необходимости адаптации существующих педиатрических имплантов для их установки животным. В настоящее время с успехом используются системы компании «Medtroniс», максимально подходящие для животных (по размеру черепной коробки и внутричерепному давлению). Для установки вентрикулоперитонеального шунта нами используются клапаны с контролем оттока спинномозговой жидкости. Данный клапан состоит из материалов (силикон и полипропилен), исключающих его слипание и деформацию.
В нем имеется встроенный коннектор, облегчающий соединение с катетером и минимизирующий возможность его отсоединения. Отсутствие металлических деталей в клапанах позволяет без помех проводить дальнейшие КТ- и МРТ-исследования.
Мы используем два типа клапанов с различными способами крепления, включающих в себя центральный резервуар для инъекций и взятия проб ликвора, а также окклюдеры для осуществления дистальной и проксимальной промывок. Для правильной работы шунта и выбора клапана желательно определение внутричерепного или артериального давления у животного. Как правило, это либо ультранизкое, либо низкое (+/- 25 мм H2O)
Первый тип – клапан Ultra Small, удобный в применении у собак карликовых пород, – мы размещаем в толще подкожно-жировой клетчатки в области холки (фото 3-7):
[/i] [/b]
Второй тип – клапан Burr Hole, устанавливаемый во фрезерное отверстие, – размещается на голове животного с последующей фиксацией титановыми имплантами. Несмотря на то что сам клапан прячется под кожу, он становится заметен визуально и, на наш взгляд, может подойти для шунтирования собак средних и крупных пород (фото 11-12).
Животное укладывается строго вентро-дорсально, голова фиксируется во избежание интраоперационной ротации, предварительно подготавливаются операционное поле в области холки и латерально в области последнего ребра. Интраоперационно вводим антибиотики широкого спектра антимикробной активности с учетом проникновения через гематоэнцефалический барьер. Мы используем цефалоспорин IV поколения – ладеф (цефепим), также можно использовать цефтазидим или цефуроксим (зиннат). Клафоран (цефотаксим), цефобит и сульперазон не проникают через ГЭБ, и их использование в постоперационный период в качестве антимикробных препаратов нежелательно.
Место введения вентрикулярного катетера определяется по сериям томограмм в сагиттальных и аксиальных срезах с наименьшим объемом коры, при разности боковых желудочков выбирается наибольший. Отверстие в черепе просверливается с помощью высокоскоростного бора, диаметр которого должен быть не более диаметра угловой клипсы. В созданное отверстие ставится клипса, защелкивается предварительно проведенный с помощью проводника катетер, глубина ввода в желудочек также вымеряется заранее по МРТ-исследованию. Мы фиксируем угловую клипсу либо клапан под фрезерное отверстие к черепу титановыми имплантами диаметром 2 мм, длиной 4 мм, предварительно сделав резьбовое отверстие в кости. Это необходимо для надежного удержания вентрикулярного катетера и невозможности его последующей миграции. Фиксация клипсы либо клапана лигатурой с дальнейшим укрытием лоскутом соединительной или мышечной ткани, на наш взгляд, не является достаточно стабильной и может привести к проксимальной миграции шунта.
• Фото 13-14. Интраоперационные рентгеновские снимки – контроль положения ликворошунтирующей системы с креплением клапана на черепе.
Далее при наличии свободного выделения ликвора вентрикулярный катетер соединяется с клапаном, затем с перитонеальным катетером. Клапан свободно укладывается в области холки с небольшим запасом длины катетера, либо при фиксации Burr Hole в холке мы оставляем только петлю из катетера, равную двукратной длине установленного клапана. Для проведения катетера с черепа до холки мы используем спицу Киршнера 2 мм, которую предварительно проводим через кожу, затем на нее надеваем сам катетер, максимально подходящий под катетер по диаметру, и далее пропускаем катетер через кожу. То же самое проделываем от холки до места входа катетера в брюшную полость. Кожа ушивается по любой удобной хирургу методике, мы используем либо клей Vetbond 3М, либо простые узловые швы.
В постоперационный период мы применяем животному антибиотикотерапию сроком на 3 недели, в течение первых 2 дней также вводим маннитол и преднизолон (дексаметазон). В случае дачи животному антиконвульсантов до операции их прием не прекращается и в постоперационный период, контроль уровня антиконвульсантов в крови осуществляется не реже 1 раз в 90 дней.
Анализируя клинические случаи неврологически значимой гидроцефалии, следует отметить, что проведение подобных хирургических вмешательств возможно лишь в специализированных ветеринарных учреждениях с неврологическим профилем. Вентрикулоперитонеальное шунтирование на сегодняшний момент является успешным методом лечения гидроцефалии собак и кошек, однако следует отметить, что диагноз, показания к операции, тактика ее исполнения, а также выбор шунтирующих систем находится сугубо в компетенции нейрохирурга. Необходимо четко понимать, что проведение данной операции не приведет к полному восстановлению структурных изменений головного мозга, и она может быть использована только как мера стабилизации и недопущения дальнейших изменений и прогрессирования неврологических нарушений. Не каждое увеличение желудочков мозга является прямым показанием к вентрикулоперитонеальному шунтированию. Различные воспалительные заболевания нервной системы, сопровождающиеся вторичной гидроцефалией, являются абсолютным противопоказанием к проведению данной хирургической коррекции и неизбежно приведут к резкому ухудшению неврологического статуса в ранний постоперационный период.
http://www.spbvet.info/arh/detail.php?ID=157
Вентрикулоатриальный шунт
1. Предоперационная подготовка при гидроцефалии. Перед операцией больным показано выполнение ультразвукового исследования органов брюшной полости для планирования установки дистального конца шунтирующей системы.
Специальной предоперационной подготовки не требуется.
2. Анестезия. Комбинированный эндотрахеальный наркоз с обеспечением достаточной релаксации мышц.
3. Положение больного на операционном столе. На спине, с повернутой на 30° головой в сторону, противоположную вмешательству.
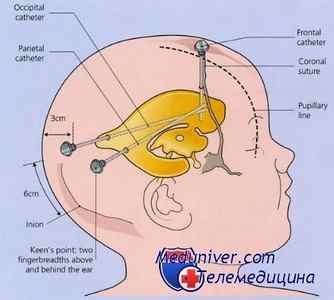
4. Этапы операции вентрикулоперитонеального шунтирования гидроцефалии.
4. 1. Пункция и дренирование переднего рога бокового желудочка. Производят линейный разрез кожи головы в проекции точки Кохера (2 см кпереди от коронарного шва и 2 см кнаружи от сагиттального шва). После скелетирования кости накладывают фрезевое отверстие. Твердую мозговую оболочку вскрывают точечным разрезом после коагуляции. Вентрикулярным катетером на мандрене производят пункцию переднего рога бокового желудочка. Траектория пункции должна проходить перпендикулярно условной линии, соединяющей наружные слуховые проходы. Глубина введения катетера составляет 5 см. После получения ЦСЖ катетер фиксируют во фрезевом отверстии за надкостницу.
4. 2. Установка клапана шунтирующей системы. В заушной области, на стороне пункции желудочка, в проекции наружного слухового прохода производят дугообразный разрез длиной около 3 см. Скелетируют подлежащую кость. К области заушного разреза под кожей с помощью стилета из области фрезевого отверстия проводят дистальный конец вентрикулярного катетера. Последний соединяют с клапаном шунтирующей системы, который укладывают на кость в проекции наружного слухового прохода.
4. 3. Проведение кардиоперитонеалъного катетера к брюшной полости. Производят два дополнительных кожных разреза длиной до 1 см в надключичной области на стороне пункции желудочка и в проекции мечевидного отростка. Под кожей с помощью стилета проводят перитонеальный катетер от места установки клапана (заушная область) к передней брюшной стенке. Проксимальный конец катетера соединяют с дистальным концом клапана шунтирующей системы. Прокачивают клапан и убеждаются в функционировании системы — ЦСЖ должна поступать из дистального конца перитонеального катетера.
4. 4. Погружение перитонеального катетера в брюшную полость.
Из параумбиликального прокола в брюшную полость вводят инсуффлятор закиси азота. Создается пневмоперитонеум. Из прокола в правой подвздошной области, под контролем эндовидеолапароскопа в брюшную полость вводят длинный зажим. Через прокол у основания мечевидного отростка по направителю вводят дистальный конец перитонеального катетера. Последний захватывают зажимом и укладывают на диафрагмальную поверхность правой доли печени. Проверяют функционирование шунта путем прокачивания помпы клапана. Инструменты извлекают. Гемостаз. Послойное ушивание ран наглухо.
Модификацией вентрикулоперитонеального шунтирования является вентрикулоатриальное шунтирование. Этапы пункции желудочка и установки клапана при данном способе имплантации идентичны ВПШ. Особенностью данной операции является проведение кардиоперитонеального катетера на переднюю поверхность шеи, где осуществляют препаровку лицевой вены (ветвь наружной яремной вены). После выделения вены последнюю вскрывают точечным разрезом, через который в ушко правого предсердия под рентгенологическим контролем погружают дистальный конец шунтирующей системы.
http://meduniver.com/Medical/Neurology/shuntirovanie_gidrocefalii.html
Вентрикулоперитонеальное шунтирование
Гидроцефалия – грозное заболевание, сопровождающееся увеличением желудочковой системы головного мозга, обусловленное нарушением нормального оттока спинномозговой жидкости (ликвора), либо дисбалансом в процессе ее формирования и резорбции.
В настоящее время применяются несколько видов ликворошунтирующих операций в зависимости от типа гидроцефалии. Наиболее распространённым и общепринятым методом лечения является методика вентрикулоперитонеального шунтирования (ВПШ), направленная на создание дополнительного «обходного» пути для оттока ликвора из желудочковой системы головного мозга. С этой целью могут быть использованы более 200 разновидностей шунтирующих систем, известных в настоящее время.
Вне зависимости от технических нюансов выполнения операции, конечным итогом ВПШ является создание искусственного оттока ликвора из расширенных желудочков в брюшную полость. В некоторых случаях с целью снижения риска травматизации органов брюшной полости, при наличии спаечного процесса после перенесенных ранее полостных операций, возможно использование лапароскопических методик.
Вне зависимости от моделей, все клапанные шунтирующие системы разделяются на три основных типа в зависимости от уровня ликворного давления или, другими словами, «пропускной способности». Выбор оптимального давления для конкретного пациента всегда является краеугольными камнем в достижении необходимого лечебного эффекта, так как неправильный подбор системы может приводить к недостаточному или, напротив, избыточному дренированию спинномозговой жидкости.
Существенным подспорьем в решении данной проблемы явилось появление современных шунтирующих систем с программируемыми клапанами. Технически, данная операция не отличается существенно от стандартного вентрикулоперитонеального шунтирования. Секрет заключается в специальном антисифонном устройстве в клапане шунта с возможностью дистанционного контроля за степенью дренирования и соответственно, внутричерепным давлением пациента.
Во время нахождения в стационаре, лечащим врачом осуществляется стартовый подбор необходимого уровня давления. Однако, для достижения оптимального лечебного эффекта могут потребоваться несколько повторных визитов к врачу с целью коррекции и подбора необходимой «пропускной способности». Этот фактор является ограничивающим для иногородних пациентов, проживающих на большом отдалении от клиники.
Данная операция выполняется при лечении гидроцефалии
Другие операции
Также при лечении гидроцефалии выполняются операции:
http://xn—-8sbfcvdbds2aaicbjma7c9a6cyj.xn--p1ai/Operations/Details/VentriculoperitonealShunting
Гидроцефалия (вентрикуло-перитонеальное шунтирование)
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2014
Общая информация
Краткое описание
Гидроцефалия (от др.-греч.???? — вода и ?????? — голова), водянка головного мозга — заболевание, характеризующееся избыточным скоплением цереброспинальной жидкости в желудочковой системе головного мозга в результате затруднения её перемещения от места секреции (желудочки головного мозга) к месту абсорбции в кровеносную систему (субарахноидальное пространство) — окклюзионная гидроцефалия, либо в результате нарушения абсорбции — арезорбтивная гидроцефалия. Также встречается гиперсекреторная гидроцефалия, обусловленная избыточной продукцией ликвора.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Гидроцефалия (вентрикуло-перитонеальное шунтирование).
Код протокола:
Код (ы) МКБ-10:
Q03.0 – Врожденный порок сильвиева водопровода
Q03.1 – Атрезия отверстий Мажанди и Лушки
Q03.8 – Другая врожденная гидроцефалия
Q03.9 – Врожденная гидроцефалия неуточненная
G91.1 – Гидроцефалия обструктивная
G94.0 – Гидроцефалия при инфекционных и паразитарных болезнях
G94.1 – Гидроцефалия при опухолевых болезнях
Дата разработки протокола: 2014 год.
Сокращения, используемые в протоколе:
ВИЧ–вирус иммунодефицита человека
ЖДА – железодефицитная анемия
ИФА – иммуноферментный анализ
КТ –компьютерная томография
МРТ –магниторезонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ТМО – твердая мозговая оболочка
УЗИ – ультразвуковое исследование
ЧМТ – черепно-мозговая травма
ЭКГ – электрокардиография
Эхо-КГ – эхокардиография
ЭхоЭГ – эхоэнцефалография
ЭЭГ – электроэнцефалография
Категория пациентов: дети.
Пользователи протокола: нейрохирурги, невропатологи.
Классификация
Клиническая классификация [1]
По наличию сообщения между полостями желудочков мозга и субарахноидальным пространством:
Сообщающаяся гидроцефалия. Данная форма болезни предполагает свободное сообщение ликвороносных пространств – развитие патологии связано с нарушением нормального соотношения процессов резорбции и продукции ликвора.
Закрытая гидроцефалия (оклюзионная). Болезнь развивается в результате разобщения ликвороносных путей на различных уровнях. В случае если окклюзия имеет место на уровне межжелудочкового отверстия, наблюдается расширение одного бокового желудочка. Окклюзия на уровне III желудочка приводит к расширению обоих боковых желудочков, а окклюзия на уровне IV желудочка и водопровода мозга (тривентикулярная форма) вызывает расширение боковых и III желудочка. Если же окклюзия имеет место на уровне большой затылочной цистерны, происходит расширение всей желудочковой системы мозга;
Гидроцефалия exvacua. Является следствием уменьшения объёма мозговой паренхимы, наступившего в результате атрофии, при патологических состояниях ЦНС, которые сопровождаются атрофическими изменениями (болезнь Альцгеймера, болезнь Крейтцфельдта-Якоба), или при старении организма (физиологическая норма). Данная форма гидроцефалии не является истинной, поскольку она обусловлена не нарушениями ликвородинамики, а является следствием заполнения спинномозговой жидкостью «свободных» пространств внутри черепа.
По преимущественному накоплению ликвора:
• Общая гидроцефалия — гидроцефалия со скоплением ликвора как в желудочках, так и в субарахноидальном пространстве.
Вентрикулярное шунтирование
Для введения вентрикулярного катетера в большинстве случаев используется затылочное фрезевое отверстие. Некоторые авторы предпочитают лобное фрезевое отверстие (в точке Кохера), ссылаясь на низкую частоту закупорки катетера сосудистым сплетением в этом случае (это спорно). Использование лепестковых катетеров (специально созданных для того, чтобы предотвратить приближение сосудистого сплетения к отверстиям катетера) разочаровало, поскольку частота окклюзий сосудистым сплетением оказалась даже выше, а кроме того эти катетеры могут так прочно фиксироваться, что их нельзя удалить без значительного риска получить кровотечение).
Для того, чтобы система не располагалась непосредственно под линией кожного разреза, используется перевернутый « J »-образный разрез (при этом ? риск расхождения кожных краев, а также создается дополнительный барьер для попадания инфекции на близлежащую систему). При установке шунта следует направить ЦСЖ на посев, поскольку в ? 3% случаев ЦСЖ уже является инфицированной.
Если есть необходимость использовать переходник вблизи ключицы, то при помещении его ниже ключицы риск рассоединения системы выше, чем если переходник будет находиться над ней.
У маленьких детей интраперитонеальная часть катетера с учетом их дальнейшего роста должна быть по крайней мере 30 см (при общей длине перитонеальной части 120 см наблюдалась меньшая частота ревизий, связанных с ростом детей, без значительного повышения частоты других осложнений). Место входа катетера в брюшную полость помечают серебряным клипсом для того, чтобы можно было оценивать оставшуюся часть катетера на последующих снимках (более существенно для растущих детей).
Дистальные прорези в дистальном катетере могут способствовать риску дистальной обструкции и, вероятно, эту часть катетера лучше отрезать. Не следует использовать катетеры с внутренней проволокой, поскольку это связано со значительным повышением риска перфорации внутренних органов. Эти катетеры были предложены для предотвращения перегибов, но для современных шунтов это не является проблемой.
Одним из возможных вариантов является вертикальный разрез латеральнее и выше пупка. Следует определить следующие слои для того, чтобы не перепутать предбрюшинную жировую клетчатку с сальником и по ошибке не поместить конец шунта в предбрюшинное пространство:
1. подкожная жировая клетчатка
2. передний листок фасции прямой мышцы живота
3. волокна прямой мышцы живота: их следует разделить вертикально
4. задний листок фасции прямой мышцы живота
5. предбрюшинная клетчатка (в некоторых случаях может быть очень развита, но в большинстве случаев практически отсутствует)
6. брюшина (обычно вплотную спаяна с задним листком фасции прямой мышцы живота)
Вентрикуло-перитонеальный шунт, послеоперационные назначения (для взрослых)
1. горизонтальное положение в постели (во избежание избыточного шунтирования и возможной СДГ)
2. если дистальный катетер новый, или проводилась его ревизия, то больного не следует кормить до восстановления кишечных шумов (обычно по крайней мере 24 ч, в связи с угрозой развития кишечной непроходимости после манипуляций на брюшине)
3. рентгенограмма всего шунта (снимки черепа в прямой и боковой проекциях, снимки грудной клетки и брюшной полости), чтобы иметь возможность для сравнения в дальнейшем (некоторые хирурги производят эти снимки непосредственно после операции, т.к. в некоторых случаях ревизия шунта может потребоваться сразу же, напр., при попадании вентрикулярного катетера в височный рог)
Установка вентрикуло-атриального шунта
Для обнаружения общей лицевой вены (ОЛВ) производят косой разрез на шее вдоль переднего края кивательной мышцы на уровне угла нижней челюсти или сразу же ниже него (ОЛВ может располагаться в пределах ? 2 см ниже этой точки). Рассекают подкожную шейную мышцу, ОЛВ находят у места ее впадения во внутреннюю яремную вену (ВЯВ) на уровне подъязычной кости. Вводят атриальный катетер в ОЛВ и фиксируют его в ней с помощью надежной лигатуры у места впадения во ВЯВ. Если ОЛВ не годится для катетеризации, то катетер вводят непосредственно во ВЯВ. Для этого сначала на ее стенку накладывают кисетный шов, затем вскрывают ее и вводят катетер.
Используется у взрослых (можно использовать и у детей). Пункция ВЯВ у переднего края кивательной мышцы с введением катетера по проволочному направителю по методу Сельдингера. Положение направителя контролируют с помощью флуороскопии. Затем по направителю вводят интродюсер #13 Френч и дилататор, загибают проводник на выходе у кожи и вытаскивают (у детей можно использовать интродюсер #7 Френч с люмбо-перитонеальным катетером с внешним ? 1,5 мм в качестве дистального атриального катетера). Атриальный катетер отрезают соответственно загнутой части проводника и вводят его через интродюсер. Следует еще раз проконтролировать положение дистального кончика катетера (напр., введя КВ при флуороскопии). Затем в месте пункции делают небольшой кожный разрез, чтобы можно было провести катетер п/к.
Положение дистального кончика
Идеальным является положение дистального конца катетера в верхней полой вене (ВПВ) вблизи правого предсердия. Благодаря турбулентному току крови здесь уменьшается риск образования тромба. Кончик катетера может проходить в правое предсердие, но не далее трехстворчатого клапана. Предложен ряд способов, обеспечивающих контроль оптимального положения кончика катетера:
1. определение кончика катетера на и/о РГК на уровне Т6-8 у взрослого. У растущего ребенка первоначального кончик катетера устанавливают на уровне ? Т10. При этом методе возможны ошибки, связанные с косым ходом рентгеновских лучей
2. определяют положение кончика катетера вышеописанным способом, затем под контролем флуороскопии вводят иодсодержащее КВ для уточнения его положения в ВПВ
3. заполняют катетер ФР или 3% р-ра NaCl и используют его в качестве электрода для ЭКГ. По мере продвижения катетера в предсердие Р-волна из направленной вниз становится двухфазной. При приближении к трехстворчатому клапану возникает резкое отклонение вверх. Некоторые авторы рекомендуют сначала продвинуть катетер вперед до тех пор, пока Р-волна не достигнет мах величины, а затем подтянуть его назад на 1-2 см
4. заполняют катетер гепаринизированным ФР и по мере его продвижения измеряют давление. Кончик катетера должен быть непосредственно вблизи места, где регистрируется кривая, характерная для колебаний предсердного давления
5. с помощью и/о эхокардиографии
У растущего ребенка положение шунта контролируют ежегодными рентгенограммами. Если кончик катетера находится выше ? Т4, катетер следует удлинить или перевести шунт в вентрикуло-перитонеальный.
Установка вентрикуло-плеврального шунта
Производят горизонтальный разрез длиной 3 см сразу ниже молочной железы по среднеключичной линии. Рассекают п/к клетчатку, глубокую фасцию, грудную мышцу. Наружную и внутреннюю межреберные мышцы рассекают по верхнему краю нижнего из 2 -х обнаженных ребер. Установка самоудерживающегося межреберного ретрактора помогает осуществлению доступа. Обнажают париетальную плевру, под которой видна двигающаяся при дыхании висцеральная плевра. Плевру вскрывают только после того, как п/к катетер проведен непосредственно в рану. Анестезиолог должен задержать дыхание больного, после этого вскрывают плевру и, когда легкое спадется, вводят катетер длиной 20-40 см в плевральную полость. Если отверстие в плевре облегает катетер неплотно, то следует наложить рассасывающийся шов 4-0. Шов затягивают после того, как анестезиолог осуществит маневр Вальсальвы, затем зашивают слой глубоких мышц. Установка плеврального дренажа не требуется. Сразу после операции делают контрольную РГК.
http://medbe.ru/materials/operatsii-i-manipulyatsii/ventrikulyarnoe-shuntirovanie/
Вентрикуло-перитонеальное шунтирование как метод лечения гидроцефалии

Данное заболевание относится к специализациям: Нейрохирургия
1. Что такое вентрикуло-перитонеальное шунтирование?
Вентрикуло-перитонеальное шунтирование – хирургическая операция, позволяющая успешно бороться с гидроцефалией.
Гидроцефалия, получившая в народе название водянки головного мозга, серьезное заболевание, суть которого заключается в нарушении систематического оттока ликвора (спиномозговой жидкости), что, в свою очередь, приводит к увеличению объема желудочков головного мозга.



2. Основные методики проведения операций
Операция вентрикуло-перитонеального шунтирования практикуется уже более пятидесяти лет, являясь основным стандартным методом избавления от практически любой формы гидроцефалии. Суть этой операции состоит в том, чтобы с помощью особой системы трубочек, снабженных клапаном, вывести избыток ликвора в естественные полости организма. В зависимости от того, какая для этого будет выбрана полость, можно выделить такие виды шунтирования:
- вентрикуло-перитонеальное (ликвор поступает в брюшную полость);
- вентрикуло-атриальное (ликвор отводится в правое предсердие);
- вентрикуло-плевральное (ликвор поступает в полость плевры).
На сегодняшний день наиболее распространенной методикой лечения гидроцефалии является методика вентрикуло-перитонеального шунтирования. Для проведения подобной операции хирург располагает возможностью выбора из двухсот разновидностей шунтирующих систем, которые существуют в настоящий момент.
Как уже говорилось, основной целью вентрикуло-перитонеального шунтирования является формирование искусственного пути оттока избытков спиномозговой жидкости из желудочковой системы мозга в брюшную полость. В ряде случаев врач может принять решение о проведении хирургического вмешательства малоинвазивным лапароскопическим способом, т.е. не прибегая к широким разрезам передней брюшной стенки – это позволяет снизить риск травматизации внутренних органов, располагающихся в брюшной полости и сократить период реабилитации больного.
3. Виды шунтирующих систем
Мы уже упоминали, что современная медицина располагает целым арсеналом различных шунтирующих систем – их более 200 видов. Все шунтирующие модели, снабженные клапанами, можно разделить на три вида в зависимости от их пропускной способности, или, говоря иначе, от уровня давления ликвора.
Шунтирующие системы с клапанами заданного давления представляют определенную сложность для хирурга, поскольку ошибка в подборе параметров шунтирующей системы может привести как к чрезмерному, так и к недостаточному уровню дренирования ликвора.
Эту проблему позволяют решить появившиеся не так давно шунтирующие системы, снабженные программируемыми клапанами. Сложность операции по установке такой системы практически ничем не отличается от аналогичной операции, в ходе которой устанавливается система с клапаном заданного давления. «Изюминка» же программируемого клапана состоит в том, что он оснащен антисифонным устройством, рассчитанным на возможность дистанционного контроля уровня дренирования и внутричерепного давления больного.
http://medintercom.ru/articles/ventrikulo_peritonealnoye_shuntirovaniye
Инфекции вентрикулоатриального шунта
Лихорадка неясной этиологии трудна в диагностике, причина ее часто остается неизвестна несмотря на применение сложных методов диагностики. Ключ к разгадке нередко кроется в тщательном сборе анамнеза и проведении физикального исследования. В декабрьском номере Clinical Infectious Diseases описаны 2 случая лихорадки неясного генеза, которая возникала у пациентов, ранее перенесших вентрикулоатриальное шунтирование. Первый пациент, мужчина 30 лет, был дважды госпитализирован по поводу лихорадки до 38,2°С. Результаты многократных посевов крови были отрицательными, выявить аутоиммунную природу заболевания также не удалось. Очаг инфекции не был найден после проведения рентгенологического, ультразвукового обследования, компьютерной томографии. При проведении внутривенной пиелографии выявлены косвенные признаки хронического пиелонефрита и назначены антибиотики. Пациента выписали, но через 4 месяца он вновь был госпитализирован с теми же жалобами. Хотя на момент поступления больной не лихорадил, общее состояние было расценено как тяжелое. За исключением гепатоспленомегалии и бледности кожных покровов при физикальном исследовании отклонений от нормы не выявлено. Лабораторные данные: анемия (гемоглобин 69 г/л), лейкопения (3,2·10 9 /л), повышенный уровень С-реактивного белка и креатинина, протеинурия. Эндокардит был исключен при проведении трансторакальной и трансэзофагеальной эхокардиографии. Рентгенография органов грудной клетки, УЗИ брюшной полости, компьютерная томография головного мозга, в том числе и околоносовых пазух не выявили каких-либо очагов инфекции. От проведения биопсии почек пациент отказался. Результаты неоднократных посевов крови были отрицательными.
Из анамнеза выявлено, что в течение двух недель предшествующих госпитализации пациента не беспокоили ни озноб, ни лихорадка. Когда обратили внимание больного на данный факт, тот ничуть не удивился и сообщил о том, что в течение этого времени он не мыл голову, а озноб начинается вскоре после мытья головы с шампунем. Пациента попросили намылить голову, спустя полчаса температура поднялась до 39,8°С градусов и сопровождалась ознобом, при посеве крови выделен Staphylococcus epidermidis. Симптомы и бактеремия были вызваны массажем подкожного тракта вентрикулоатриального шунта. После замены шунта все показатели, за исключением небольшого нарушения функции почек, пришли к норме.
Второй пациент — 28-летняя женщина с имплантированным вентрикулоатриальный шунтом. Ее так же беспокоила интермитирующая лихорадка с ознобами. Причина не была установлена, несмотря на тщательное обследование, включавшее лабораторные анализы, гемокультуру, компьютерную томографию, сонографию, эхокардиографию, исследование спинно-мозговой жидкости, полученной при люмбальной пункции и при пункции шунта. Поскольку лихорадка всегда прекращалась спонтанно, и все параметры, включая лейкоцитоз и острофазовые показатели, возвращались к норме на протяжении трех госпитализаций, был заподозрен синдром Мюнхаузена. Однократно в гемокультуре был обнаружен Propionibacterium acnes. Пациентка отметила, что симптомы появляются вскоре после визита к парикмахеру. Был произведен массаж головы, после чего появилась лихорадка с ознобом, а из крови вновь выделен P.acnes. После 6 недель безуспешной антибиотикотерапии было принято решение о замене шунта.
Микробиологическое исследование как интракраниальной, так и интраваскулярной частей извлеченных систем не выявило роста микроорганизмов. На момент операции оба пациента получали антибактериальную терапию, поэтому отрицательный результат микробиологического исследования не исключает диагноза инфекции шунта, который полностью соответствует клиническому течению.
Инфекции, связанные с медицинскими имплантатами протекают малосимптомно и сопровождаются незначительными изменениями лабораторных показателей или отсутствием изменений. Это может быть связано с наличием биопленки, которая защищает микроорганизмы от фагоцитирующих клеток и каскада защитных воспалительных реакций организма. Только случайно или после механических манипуляций эти микроорганизмы могут поступать в кровоток и вызывать возвратную лихорадку с ознобами. Они быстро элиминируются из системного кровотока, поэтому их трудно обнаружить.
Представленные выше пациенты страдали хронической инфекцией имплантированных шунтов. Лихорадка и ознобы были связаны с бактеремией, возникающей при механическом раздражении во время обычной жизнедеятельности. Во время госпитализации образ жизни больных менялся, не было факторов, провоцирующих бактеремию, клинические симптомы также отсутствовали. Оба пациента подверглись определенному количеству более или менее инвазивных вмешательств, прежде чем был установлен диагноз. Этого можно было бы избежать при более тщательном сборе анамнеза.
Clin Infect Dis 2000; 31: 1518-19.
вентрикулоатриальный шунт, инфекция, Staphylococcus epidermidis, Propionibacterium acnes
http://www.antibiotic.ru/index.php?article=296
Шунты различной локализации. 1. вентрикуло-перитонеальный шунт (ВПШ):
1. вентрикуло-перитонеальный шунт (ВПШ):
A. наиболее часто используемый шунт в настоящее время
B. проксимальный катетер обычно устанавливается в боковой желудочек
2. вентрикуло-атриальный шунт (ВАШ) («сосудистый шунт»):
A. соединяет желудочки мозга через яремную вену с верхней полой веной; называется вентрикуло-атриальным, поскольку конец катетера находится с области правого предсердия
B. является методом выбора при наличии каких-либо нарушений в брюшной полости (обширные хирургические вмешательства, перитонит, значительное ожирение, у недоношенных детей, перенесших некротический энтероколит, впоследствии могут быть проблемы с ВПШ и т.д.)
C. меньшая длина системы приводит к меньшему перепаду дистального давления и меньшему сифонному эффекту, чем при ВПШ
3. шунт по Торкильдсену:
A. шунтирование желудочка в цистернальное пространство
B. используется редко
C. эффективен только при приобретенной окклюзионной ГЦФ, т.к. у пациентов с врожденной ГЦФ часто не развиваются нормальные субарахноидальные пути ликвороциркуляции
4. смешанные: различные локализации дистального конца системы, применявшиеся ранее. Используются, если имеются серьезные проблемы с традиционным размещением шунта (напр., перитонит при ВПШ, ПСЭ при ВАШ):
A. плевральная полость (вентрикуло-плевральный шунт): не может быть основным вариантом, но является жизненно важной альтернативой в том случае, если не может быть использована брюшная полость 33 ; в последующем, из-за угрозы возникновения клинически значимого гидроторакса, требуется перемещение дистального конца системы. Рекомендуется только больным >7 лет
B. желчный пузырь
C. мочеточник и мочевой пузырь: из-за потерь с мочой возникают электролитные нарушения
5. люмбо-перитонеальный шунт (ЛПШ):
· только при сообщающейся ГЦФ: в основном при псевдоопухоли мозга или ликворной фистуле 34 ; полезен в ситуации, когда желудочки имеют маленькие размеры
· в возрасте >2 лет предпочтительной является чрескожная установка с помощью иглы Тоухи
6. кистозный или субдуральный шунт: между полостью арахноидальной кисты или субдуральной гидромы и, обычно, брюшной полостью
Недостатки/осложнения различных шунтов
1. могут наблюдаться при любом типе:
A. закупорка: наиболее частая причина нарушения функции шунта
o проксимальная: вентрикулярный катетер (наиболее частое место)
o дистальная: частота 12-34% 35 . Происходит с перитонеальным катетером при ВПШ (см. ниже), с артериальным катетером при ВАШ
B. разъединение в местах соединения или обрыв в любом месте
D. эрозия системы через кожу, обычно только у ослабленных пациентов (особенно у недоношенных с увеличенной головой и истонченной кожей от хронической ГЦФ, которые лежат на одной стороне головы из-за увеличенного черепа). Также может быть указанием на аллергию к силикону (см. ниже)
E. припадки (только при вентрикулярных шунтах): в первый год после установки шунта риск возникновения припадков ?5,5%, который через 3 года снижается до ?1,1% 36 (NB: это не значит, что шунты были причиной всех этих припадков). Риск припадков, возможно, выше при лобных катетерах, чем при теменно-затылочных
F. являются проводником для экстраневральных mts для некоторых опухолей (напр., медуллобластомы); риск, по-видимому, небольшой 37
G. аллергия к силикону 38 : редко (если она вообще существует). Может напоминать шунтовую инфекцию с повреждением целостности кожи и формированием грибовидных гранулом). ЦСЖ сначала является стерильной, но позднее может инфицироваться. Может потребоваться изготовление на заказ специальной системы, не содержащей силикона (напр., из полиуретана)
2. ВПШ:
A. паховые грыжи наблюдаются в 17% (часто шунты устанавливаются в то время, когда вагинальный отросток еще не закрылся) 39
B. необходимость удлиннения катетера по мере роста: можно избежать, используя длинный катетер (см. с.616)
C. закупорка перитонеального катетера:
o может быть чаще, если на конце катетера имеются щелевые отверстия («щелевые клапаны») в результате окклюзии сальником или кусочками детрита из системы 35
o перитонеальной кистой (или псевдокистой) 40 : обычно ее возникновение связано с инфекцией, но может быть и в результате реакции на тальк из хирургических перчаток. В редких случаях может возникнуть необходимость дифференцировать скопление ЦСЖ от мочи у пациентов с развывом перерастянутого мочевого пузыря (напр., при нейрогенном мочевом пузыре). Жидкость можно аспирировать через кожу и сделать ее анализ на мочевину и креатинин (в ЦСЖ их быть не должно)
o выраженные перитонеальные спайки: уменьшают поверхность для всасывания ЦСЖ
o смещение конца катетера
· во время операции: напр., в предбрюшинную клетчатку
· по мере роста трубка может выскочить из брюшной полости
E. перитонит в результате инфицирования шунта
F. миграция конца катетера
o перфорация внутренних органов 42 : желудка 43 , мочевого пузыря и др. наблюдается более часто при использовании старых трубок со стенкой, укрепленной спиралью (Raimondi)
o через диафрагму 44
G. закупорка кишки (в противоположность перфорации): редко
H. ликворный асцит
I. заворот кишки 46
J. странгуляция кишки: происходит только в тех случаях, когда при попытке вытащить систему через разрез на голове происходит обрыв абдоминального конца катетера (в этой ситуации рекомендуется немедленная эксплоративная лапаротомия) 46
K. избыточное шунтирование: более вероятно, чем при ВАШ. Некоторые авторы рекомендуют ЛПШ для сообщающейся ГЦФ (см. с.188)
3. ВАШ:
A. по мере роста ребенка требуется повторное удлиннение системы
B. более высокий риск инфицирования и септицемии
C. при неисправности клапана (наблюдается редко) возможен ретроградный заброс крови в желудочки
D. шунтовые эмболы
E. сосудистые осложнения: перфорация, тромбоэмболия, легочная микроэмболия может вызвать легочную гипертензию 47 (частота ?0,3%)
4. ЛПШ:
A. если это возможно, не следует использовать у растущих детей за исключением случаев, когда нельзя установить катетер в желудочек (напр., спавшиеся желудочки), т.к.:
o у детей ламинэктомия вызывает сколиоз в 14% случаев 48
o имеется риск прогрессирующего вклинения миндалин мозжечка (мальформация Киари I) 49 вплоть до 70% случаев 50,51
B. труднее контролировать избыточное шунтирование, когда оно возникает (специальный горизонтально-вертикальный клапан повышает сопротивление в вертикальном положении, см. ниже)
C. трудный доступ к проксимальному концу для ревизии или оценки проходимости (см. Оценка ЛПШ, с.617)
D. истечение ЦСЖ вокруг катетера
E. раздражение поясничного корешка (радикулопатия)
F. трудно регулировать давление
G. двусторонние нарушения функций VI -го и VII -го ЧМН в результате избыточного шунтирования
H. высокая частота возникновения арахноидита и спаек
Дата добавления: 2015-09-18 | Просмотры: 1083 | Нарушение авторских прав
http://medlec.org/lek2-89939.html
Операция по шунтированию головного мозга у детей и взрослых
Гидроцефалия – это тяжёлое состояние, при котором нарушен отток церебральной жидкости из желудочков мозга. В результате жидкость накапливается в них, вызывая повышение внутричерепного давления, сдавление структур головного мозга, неврологические нарушения.
У детей при врождённой гидроцефалии голова увеличивается в размерах, нормальное развитие мозга в таких условиях невозможно. Единственный способ лечения этой патологии – хирургический.
Шунтирование головного мозга при гидроцефалии – что это?
Шунтирование – это операция, позволяющая вылечить гидроцефалию и не допустить её развития в дальнейшем. Её цель состоит в том, чтобы создать дополнительный путь оттока церебральной жидкости из желудочков, когда нормальная её циркуляция затруднена или полностью невозможна.
Существует несколько методов шунтирования головного мозга:
- Вентрикуло-атриальное (соединение желудочка с правым предсердием, реже – с левым);
- Вентрикуло-перитонеальное (соединение желудочка с брюшиной);
- Вентрикуло-цистерностомия (соединение желудочка с цистернами паутинной оболочки головного мозга);
- Субдуро-перитонеальное (соединение пространства под твёрдой мозговой оболочкой с брюшиной);
- Вентрикуло-плевральное;
- Вентрикуло-уретральное (редкий вид шунтирования, соединение желудочка с мочеиспускательным каналом).
Какой именно метод будет применён в каждом конкретном случае, зависит от:
- особенностей течения заболевания у пациента;
- сопутствующих заболеваний;
- общего состояния.
Задай вопрос врачу о своей ситуации
Как делают операцию детям, взрослым и новорожденным?
Во время операции по шунтированию головного мозга пациенту вводится система трубок и клапанов, обеспечивающих нормальный отток ликвора.
Эти трубки в дальнейшем:
- не затрудняют движения;
- не нарушают кровоток;
- позволяют значительно улучшить состояние пациента.
У взрослых они устанавливаются на постоянной основе, у детей требуют периодической замены по мере роста ребёнка.
У новорожденных такая операция при наличии показаний должна проводиться как можно раньше. Это связано с тем, что при врождённой гидроцефалии нарушается развитие мозга, что приводит к отклонениям в психике и умственном развитии ребёнка.
У детей более старшего возраста и у взрослых причиной гидроцефалии обычно может быть перенесённый энцефалит или менингит, поэтому поражается чаще всего один желудочек. Это делает проще саму операцию, но удлиняет диагностику, ведь необходимо выяснить, в каком именно желудочке произошло нарушение.
Что даёт проведение данной операции?
Шунтирование нормализует отток ликвора из желудочков головного мозга, благодаря этому нормализуется и внутричерепное давление, что позволяет избавиться от головных болей.
Переполненный желудочек перестаёт сдавливать соседние структуры мозга, поэтому исчезают неврологические нарушения, вызванные гидроцефалией, восстанавливаются утраченные двигательные функции.
У новорожденных в связи с особенностями физиологии, переполнение желудочков вызывает увеличение головы в размерах, сопровождающееся сдавлением и атрофией головного мозга.
В дальнейшем это грозит умственной отсталостью и тяжёлыми двигательными нарушениями у ребёнка.
Своевременно проведённое шунтирование позволяет прекратить этот процесс. Детский мозг очень пластичен, и функции повреждённых участков мозга быстро восстанавливаются, темпы развития ребёнка постепенно догоняют здоровых детей того же возраста.
Что касается косметического эффекта, то здесь, к сожалению, обратного развития не происходит, но по мере роста ребёнка пропорции его тела могут прийти в норму.
Предварительные обследования и подготовка
Прежде чем проводить операцию шунтирования:
Если операция уже назначена, то пациенту необходимо:


Цена операции
Цена операции варьируется в зависимости от региона и от особенностей клиники, но, точно можно сказать, что шунтирование – удовольствие не из дешёвых. Кроме самой операции, придётся потратиться и на диагностические процедуры, которые тоже стоят немало.
Реабилитация и восстановление
Первые сутки послеоперационного периода пациент проводит в нейрореанимации. Это нужно для того, чтобы обеспечить наиболее внимательное наблюдение за пациентом и вовремя заметить ухудшение состояния, если оно случится. При необходимости срок пребывания в реанимации продлевают.
Если же послеоперационный период протекает без осложнений, то уже через сутки после операции пациент переводится в неврологическое отделение.
В ближайшую неделю после операции пациенту показан постельный режим с постепенным его расширением по мере улучшения самочувствия пациента. В этот период пациенту прописывают антибиотики в качестве профилактики развития инфекции.
Назначаются и другие медикаменты:
- противосудорожные препараты;
- обезболивающие;
- при повышенном артериальном давлении – маннитол в сочетании с другими диуретиками.
После операции больному делают МРТ – первый раз через сутки после операции, при необходимости анализ может быть назначен ещё раз. Необходимо убедиться, что шунт находится на месте, расположен свободно и выполняет свою функцию.
Лечение и уход
После выписки из стационара:
- Необходимо оставаться под наблюдением невролога в течение полугода.
- Если за это время не возникло никаких осложнений, то вероятность их появления в будущем довольно низка.
- Любая физическая активность, даже незначительная, в этот период должна согласовываться с врачом. Исключения из этого правила – пешие прогулки.
- Занятия профессиональным спортом исключены до момента, пока лечащий врач не решит, что это безопасно для пациента.
После выписки из больницы:
- Можно принимать ванну, душ и мыть голову – это не вызовет осложнений, но ходить в бассейн и купаться в открытых водоёмах не стоит.
- Желательно исключить все возможные стрессы, отказаться от курения, полностью прекратить употребление алкоголя.
- Не окажется полезным и кофеин.
- Работа по дому, как и любая физическая нагрузка, должна строго дозироваться, нельзя поднимать тяжёлые предметы.
Такие строгие ограничения сохраняются в течение месяца или более, если в этом есть необходимость. Со временем пациент возвращается к полноценной здоровой жизни.
Риск возможных осложнений
Как и при любой операции, особенно на головном мозге, при шунтировании возможен ряд осложнений, поэтому очень важно не пропустить их первые симптомы.
Симптомы различных осложнений:
- повышением температуры в первые дни после операции;
- головными болями;
- тошнотой и рвотой;
- покраснением рубца;
- нарушениями походки, координации движений;
- быстрой утомляемостью.
Для того чтобы вовремя заметить первые признаки засорения шунта, необходимо ежегодно приходить на приём к неврологу. При возникновении такой патологии засорившийся шунт удаляют и заменяют новым.







