Клинические рекомендации Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы Сокращённый вариант
? Клинические рекомендации Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы Сокращённый вариант
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения: 2016 (пересмотр каждые 3 года)
Профессиональные ассоциации:
Общество специалистов по неотложной кардиологии
Оглавление
1. Краткая информация
1.1. Определение
Острый коронарный синдром (ОКС) — группа клинических признаков или симптомов, позволяющих заподозрить острый инфаркт миокарда или нестабильную стенокардию.
Острый к
? Клинические рекомендации Хронический пиелонефрит у взрослых Сокращённый вариант
Оригинал КР демонстрирует к чему приводит принудительный, то есть не оплаченный Минздравом, труд, результат которого не проконтролирован перед размещением на официальном ресурсе. В нём бесследно пропали фразы, целые главы и страницы текста, но вы этого не заметите, потому что мы нашли полноценный текст, который и сократили.
? Скорая медицинская помощь при брадикардиях (Алгоритм действий на основе Рекомендаций РОСМП)
Возможно сегодня молодые люди, активно занимающиеся спортом, умирают от внезапной остановки сердца не чаще, чем раньше, но информация о таких трагедиях стала общедоступной. Если бы рядом оказался подготовленный специалист, жизнь можно было бы вернуть.
? Клинические рекомендации Дефицит витамина D у взрослых Сокращённый вариант
У D-дефицита нет характерных физикальных проявлений, но его многообразные последствия испытывает каждая третья беременная и 80% постменопаузальных женщин, 100% пожилых и с ноября по март большинство россиян всех возрастов.
???? Сокращенные клинические рекомендации и алгоритмы действий
Дорогие коллеги, МирВрача собрал для Вас все национальные клинические рекомендации и алгоритмы действий при оказании скорой помощи. Для удобства чтения, из них \»вылили и высушили всю воду\», оставив только самое важное.
? Клинические рекомендации Миома матки (взрослые, дети) Сокращённый вариант
Раньше считалось, что все миомы матки необходимо удалять. Только четверть всех самых частых доброкачественных новообразований матки имеет клинические проявления, без которых их и лечить не требуется.
http://mirvracha.ru/article/klinicheskie_rekomendatsii_infarkt_miokarda
Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы
АБ атеросклеротическая бляшка
АВС активированное время свертывания крови
АГ артериальная гипертония
АД артериальное давление
АСК ацетилсалициловая кислота
АЧТВ активированное частичное тромбопластиновое время
БРИТ блок реанимации иинтенсивной терапии
Блокаторы ГП IIb/IIIa рецепторов тромбоцитов блокаторы гликопротеиновых рецепторов IIb/IIIa тромбоцитов
в/м внутримышечно (-ые)
ВГН верхняя граница нормы
ВСС внезапная сердечная смерть
ГЛЖ гипертрофия ЛЖ
ЖТ желудочковая тахикардия
ЖЭ желудочковые экстрасистолии
иАПФ ингибиторы ангиотензин-превращающего фермента
ИБС ишемическая (коронарная)болезнь сердца
ИВЛ искусственная вентиляция легких
ИВР искусственный водитель ритма
ИМ инфаркт миокарда
ИМпST инфаркт миокарда со стойким подъемом сегмента ST ЭКГ
ИМТ индекс массы тела
КА коронарные артерии
КАГ коронарная ангиография
КТ компьютерная томография
КШ коронарное шунтирование
ЛА легочная артерия
ЛВП липопротеины высокой плотности
ЛГ легочная гипертония
ЛЖ левый желудочек
ЛКА левая коронарная артерия
ЛНП липопротеины низкой плотности
ЛНПГ левая ножка пучка Гиса
МВ КФК МВ фракция креатинфосфокиназы
МЖП межжелудочковая перегородка
МНО международное нормализованное отношение
МРТ магнитно-резонансная томография
МС метаболический синдром
неQ-ИМ ИМ без зубца Qна ЭКГ
НМГ низкомолекулярный гепарин
НФГ нефракционированный гепарин
ОКС острый коронарный синдром
ОКСбпST ОКС без подъема сегмента STЭКГ
ОКСпST ОКС с подъемом сегмента STЭКГ
ПЖ правый желудочек
ПНПГ правая ножка пучка Гиса
ПЭТ позитронная эмиссионная томография
РААС ренин-ангиотензин-альдостероновая система
РФ Российская Федерация
САД систолическое АД
СД сахарный диабет
СМП скорая медицинская помощь
СН сердечная недостаточность
ССЗ сердечно-сосудистые заболевания
ТБА транслюминальная баллонная ангиопластика (синоним – чрескожное коронарное вмешательство): лечебные вмешательства на коронарных артериях, осуществляемые с помощью вводимого чрескожно катетера, в т.ч. имплантация различного вида стентов (стентирование).
ТЛТ тромболитическая (фибринолитическая) терапия
ТП трепетание предсердий
ТФН толерантность к физической нагрузке
ТЭЛА ТЭ легочной артерии
УЗИ ультразвуковое исследование
ФВ фракция выброса ЛЖ
ФЖ фибрилляция желудочков
ФК функциональный класс
ФН физическая нагрузка
ФП фибрилляция предсердий
ФР факторы риска
ХС ЛНП холестерин ЛНП
ХСН хроническая СН
ЭИТ электроимпульсная терапия
ЭКГ электрокардиография (-мма, -ческий, -ая, -ое)
ЭС электрическая стимуляция сердца
ЭФИ внутрисердечное электрофизиологическое исследование
BiPAP–bi-levelpositivepressuresupport (двухуровневая поддержка с положительным давлением)
CPAP – continuouspositiveairwaypressure (постоянное положительное давление в дыхательных путях)
HbA1c гликозилированный гемоглобин
MDRD Модификация диеты при заболеваниях почек
MET metabolicequivalent (метаболический эквивалент, величина потребления кислорода)
NYHA Нью-йоркская ассоциация сердца
Q-ИМ ИМ с зубцом Q на ЭКГ
1. 2013 Российские рекомендации \»Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы\» (Всероссийское научное общество кардиологов).
Терминология
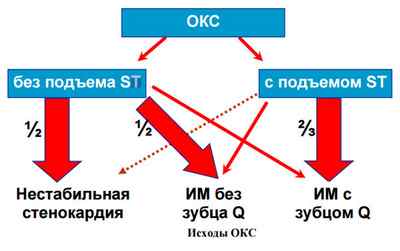
Термин “ОКС” используют для обозначения обострения ИБС. Этим термином объединяют такие клинические состояния, как ИМ, включая неQ-ИМ, мелкоочаговый, микро-ИМ и т.д., и нестабильную стенокардию. Эксперты Всероссийского научного общества кардиологов приняли следующее определение ОКС и нестабильной стенокардии (2001 г.): “ОКС\» – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать ОИМ или нестабильную стенокардию. Включает в себя понятия ОИМ, ИМпST, ИМбпST ЭКГ, ИМ, диагностированный по изменениям ферментов, по другим биомаркерам, по поздним ЭКГ признакам, и \»нестабильную стенокардию”.
Термин “ОКС” был введен в клиническую практику, когда выяснилось, что вопрос о применении некоторых активных методов лечения, в частности ТЛТ, должен решаться быстро, нередко до окончательного диагноза ИМ. Установлено, что, во многом, характер и срочность вмешательства для восстановления коронарной перфузии определяется положением сегмента ST относительно изоэлектрической линии на ЭКГ – при смещении сегмента ST вверх (подъеме ST). Методом выбора восстановления коронарного кровотока является коронарная ангиопластика, но при невозможности ее проведения в соответствующие сроки эффективна и, соответственно, показана ТЛТ. Восстановление коронарного кровотока при ОКСпST должно проводиться безотлагательно. При ОКСбпST ТЛТ неэффективна, а сроки проведения коронарной ангиопластики (в редких случаях операции КШ) зависят от степени риска (прогноза) заболевания. Если у больного с явным обострением ИБС от наличия или отсутствия подъема ST зависит выбор основного метода лечения, то, с практической точки зрения, стало целесообразным при первом контакте врача с больным, у которого имеется подозрение на развитие ОКС, применение следующих диагностических терминов (выделение следующих форм ОКС): “ОКСпST” и “ОКСбпST”.
Подъем сегмента ST – как правило, следствие трансмуральной ишемии миокарда и возникает при наличии полной окклюзии одной из магистральных КА. Другие изменения конечной части желудочкового комплекса (депрессия ST, изменения зубца Т) обычно наблюдаются при неполной окклюзии КА пристеночным тромбом, однако, из этого правила нередки исключения.
ОКСпST и ОКСбпST
ОКСпST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и стойким (сохраняющимся не
Появление признаков некроза означает, что у больного развился ИМ. Термин “ИМ” отражает гибель (некроз) клеток сердечной мышцы (кардиомиоцитов) в результате ишемии. В соответствии с международными согласительными документами, ИМ диагностируется, если имеется клиническая картина ОКС и:
- Определяется повышение и/или снижение уровня биохимических маркеров некроза миокарда (предпочтительно сердечного тропонина при условии, что хотя бы одно измерение превысит 99-й перцентиль верхнего уровня нормы + по меньшей мере один из нижеперечисленных признаков:
- симптомы ишемии;
- новые или предположительно новые значительные изменения ST-T или вновь развившаяся блокада левой ножки пучка Гиса (БЛНПГ);
- появление патологических зубцов Q на ЭКГ;
- признаки новой потери жизнеспособного миокарда с помощью визуализирующих методов или новые нарушения локальной сократительной функции ЛЖ;
- обнаружение коронарного тромбоза при КАГ или на аутопсии.
- Сердечная смерть на фоне симптомов, предполагающих ишемию миокарда с предположительно новыми изменениями ЭКГ ишемического типа или новую БЛНПГ, наступившая до забора проб крови для определения биомаркеров некроза миокарда или до того, как они становятся диагностически значимыми.
- ИМ, обусловленный коронарной ангиопластикой (ЧКВ), диагностируется по договоренности при повышении уровня сердечного тропонина> 5 раз выше 99-го перцентиля верхнего лимита нормы у больных с исходно нормальным его уровнем или увеличении более чем на 20%, если исходно уровень сердечного тропонина был стабильно повышен или снижался. Кроме того, необходимы или 1) симптомы, заставляющие подозревать ишемию миокарда, или 2) новые изменения ЭКГ ишемического типа, или 3) ангиографические признаки осложнения, обусловленного процедурой, или 4) признаки новой потери жизнеспособного миокарда с помощью визуализирующих методов или вновь появившиеся нарушения локальной сократительной функции стенки желудочка.
- Тромбоз стента, приведший к развитию ИМ, диагностированный при КАГ или на аутопсии на фоне клиники ишемии миокарда с повышением и/или снижением уровня биохимических маркеров некроза миокарда с превышением 99-го перцентиля верхнего уровня нормы хотя бы в одной из проб;
- ИМ, развившийся вследствие операции КШ, диагностируется по договоренности при увеличении содержания сердечного тропонина>10 раз выше 99-го перцентиля верхнего лимита нормы у больных с их исходно нормальным уровнем. Кроме того, необходимы или 1) появление новых патологических зубцов Q или новой БЛНПГ, или 2) ангиографически подтвержденная новая окклюзия шунта или нативной коронарной артерии, или 3) подтвержденная визуализирующими методами новая потеря жизнеспособного миокарда или появление новых нарушений локальной сократительной функции.
ОКСбпST – это больные с ангинозным приступом и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST. У них может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. ЭКГ при поступлении бывает и нормальной. Во многих случаях обнаруживается неокклюзирующий (пристеночный) тромбоз КА. В дальнейшем у части больных появляются признаки некроза миокарда, обусловленные (кроме первоначальной причины развития ОКС) эмболиями мелких сосудов миокарда фрагментами тромба и материалом из разорвавшейся АБ. Однако зубец Q на ЭКГ появляется редко, и развившееся состояние обозначают как “ИМ без подъема сегмента ST”.
Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной регистрацией ЭКГ и определением маркеров некроза миокарда: сердечных тропонинов и/или МВ фракции КФК. В лечении таких больных тромболитические агенты неэффективны и не используются. Лечебная тактика зависит от степени риска, обусловленной тяжестью состояния и прогнозом больного.
О соотношении диагностических терминов \»ОКС\» и \»ИМ\»
Термин “ОКС” используется, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде.
Соответственно, ОКС – это рабочий диагноз в первые часы и сутки заболевания, тогда как понятия “ИМ” и “нестабильная стенокардия” (ОКС, не закончившийся появлением признаков некроза миокарда) сохраняются для использования при формулировании окончательного диагноза. Причем ИМ в зависимости от ЭКГ картины, пиковой активности ферментов, или/и данных методов, регистрирующих движения стенки сердца, может быть крупноочаговым, мелкоочаговым, Q-ИМ, неQ-ИМ и т.д.
Если признаки некроза миокарда обнаруживаются у больного ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначают как ИМпST.
Соотношение между ЭКГ и патоморфологией ОКС
ОКСпST и ОКСбпST ЭКГ могут закончиться без развития очагов некроза миокарда, с развитием очагов некроза, но без формирования в последующем патологических зубцов Q на ЭКГ и с формированием зубцов Q. При ИМ с глубокими зубцами Q, особенно при формировании зубцов QS, некроз обычно носит трансмуральный характер, захватывая на определенном участке всю толщину стенки ЛЖ. При ИМ без образования патологического зубца Q чаще находят поражение субэндокардиальных слоев стенки сердца. Обычно некроз при Q-ИМ имеет больший размер, чем при неQ-ИМ. В связи с этим неQ-ИМ иногда трактуют как «мелкоочаговый», а Q-ИМ как «крупноочаговый». Однако при патоморфологическом исследовании размер некроза при неQ-ИМ может оказаться сравнимым по размерам с Q-ИМ. Четких морфологических различий по размерам между «мелкоочаговым» и «крупноочаговым» ИМ не установлено.
ОКСпST ЭКГ чаще заканчивается появлением зубцов Q, чем ОКСбпST, особенно при естественном течении заболевания.
Таким образом, ОКС по своим ЭКГ характеристикам и морфологическим исходам весьма разнообразен. Изменения ЭКГ на начальном этапе не предопределяют окончательный диагноз. Однако они позволяют ответить на принципиально важный вопрос: показано ли в данном случае неотложное начало реперфузионной терапии?
Инфаркт миокарда с подъемом сегмента st рекомендации
Тромболитики: показания, противопоказания, препараты

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Впервые тромболитические препараты были применены в клинической практике С. Шерри и В. Тиллетом еще в 1949 году. Уже в 1959 году были полученные данные об успешном применении Стрептокиназы для терапии больных c инфарктом миокарда, но всеобщее признание тромболитики получили только в 1989 году.
В отличие от антикоагулянтов и антитромбоцитарных препаратов, применение которых способствует профилактике образования тромбов, тромболитические средства способны растворять уже появившийся фибриновый тромб. Это воздействие способствует восстановлению нормального кровотока в зоне ишемии пораженного органа и нормализации его функционирования.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Эта статья поможет вам узнать о показаниях и противопоказаниях к назначению тромболитической терапии и ознакомит вас с основными препаратами этой группы. Помните о том, что тромболитики должны назначаться только врачом, и их прием должен сопровождаться контролем лабораторных показателей крови и состояния сосудов.
Тромболитики могут применяться в различных сферах медицины. Основными показаниями к их назначению становятся заболевания, сопровождающиеся образованием фибриновых тромбов. Тромбозы могут быть артериальными, венозными или вызываться системными, парадоксальными или легочными тромбоэмболиями.
Основные показания к применению тромболитиков:
- инфаркт миокарда;
- инсульт;
- ТЭЛА;
- периферические и центральные тромбозы артерий;
- тромбозы почечных, печеночных и других вен, кроме вен ног;
- тромбоз имплантированного трехстворчатого клапана;
- тромбоз центральной вены сетчатки;
- закупорка аорто-коронарных и других вспомогательных шунтов;
- закупорка периферической артерии.
Назначение этих препаратов при инфаркте миокарда показано в следующих случаях:
- типичный ангиозный приступ инфаркта миокарда, продолжающийся не менее 30 минут и не поддающийся устранению приемом Нитроглицерина, от начала которого прошло не более 11-12 часов;
- развившаяся в течении 12 часов после начала приступа инфаркта миокарда блокада левой ножки пучка Гиса;
- у пациентов с зубцом Q, наблюдающемся на ЭКГ в первые 6 часов от начала ишемии миокарда;
- у пациентов с инфарктом миокарда, сопровождающимся подъемом сегмента ST на ЭКГ в двух и более отведениях, которые являются сопряженными или расположены рядом;
- у пациентов с инфарктом миокарда, осложненным кардиогенным шоком, в первые 6 часов от начала приступа.
Все вышеописанные показания к назначению тромболитиков могут рассматриваться только после исключения абсолютных противопоказаний к их применению.
Оценить эффективность тромболитических средств возможно при помощи выполнения анализа крови, ЭКГ или ангиографии.
Противопоказания

Тромболитическую терапию не проводят при кровотечениях или угрозе их возникновения.
Основным нежелательным побочным эффектом этих лекарственных средств являются возможные кровотечения, которые могут как усугублять основное заболевание, так и сказываться на общем состоянии пациента. В связи с этим противопоказания к назначению тромболитиков могут быть абсолютными и относительными.
Абсолютные противопоказания
- Наличие внутреннего кровотечения на момент назначения;
- массивные кровотечения из органов мочеполовой или пищеварительной системы, если с даты их возникновения прошло менее 10-14 дней;
- травмы, которые сопровождались повреждением внутренних органов, биопсии или масштабные операции, если с их даты прошло менее 10 дней;
- хирургические вмешательства на спинном или головном мозге, если с их даты прошло менее 2 месяцев;
- неподдающийся коррекции подъем артериального давления более 200/120 мм рт. ст.;
- подозрение на перикардит;
- риск расслоения аневризмы аорты;
- перенесенный ранее геморрагический инсульт;
- остаточные явления после перенесенного инсульта;
- геморрагический диатез;
- подозрение на острый панкреатит;
- тромбоцитопения при показателях тромбоцитов менее 100 тыс. в 1 см3;
- аллергические реакции на тромболитик.
Относительные противопоказания
- Заболевания, которые могут провоцировать кровотечение;
- инфекционный эндокардит;
- острый перикардит;
- тяжелые патологии почек или печени;
- беременность;
- тяжелая артериальная гипертензия до 180/110 мм рт. ст. и выше;
- патологии сосудов головного мозга;
- диабетическая геморрагическая ретинопатия;
- перенесенные в прошлом хирургические вмешательства или травмы, связанные с повреждением спинного или головного мозга;
- кровотечения из пищеварительных органов и мочеполовой системы;
- тромбозы глубоких вен ног;
- переломы костей;
- масштабные ожоги;
- проведенная тромболитическая терапия АПСАК или Стрептокиназой (особенно если эти препараты применялись менее, чем 4-9 месяцев назад), если требуется введение этих же препаратов (другие тромболитики могут применяться).
Тромболитические препараты
Тромболитики могут обеспечивать растворение (лизис) тромба двумя путями: доставляя в организм активированный плазмин или активируя плазминоген, который усиливает образование плазмина из плазминогена. В зависимости от механизма действия, их разделяют на такие три группы:
- I (прямые) – препараты плазменного происхождения, которые оказывают прямое протеолитическое и специфическое действие на фибрин;
- II (непрямые) – препараты-агенты, которые активируют образование плазмина путем воздействия на плазминоген (например, Стрептокиназа);
- III (комбинированные) – препараты, совмещающие свойства средств из I и II группы.
Фибринолизин (Плазмин)
Фибринолизин состоит из выделенного из плазмы человека и активированного трипсином профибринолизина (плазминогена). Этот препарат прямого действия недостаточно эффективен, т. к. оказывает медленное воздействие на артериальные тромбы. Несмотря на это, он до сих пор применяется в России и в Украине при невозможности применения более эффективных и современных тромболитических средств.
Стрептокиназа (Стрептаза)
При введении Стрептокиназы в крови больного образовывается комплекс Стрептокиназа-Плазминоген, который обеспечивает образование плазмина. Для создания этого непрямого тромболитика учеными был выделен пептид (неферментный белок), содержащийся в бета-гемолитическом стрептококке группы С, который является прямым активатором плазминогена. Аналогами этого препарата являются: Кабикиназа, Целиаза, Авелизин и др.
Этот тромболитик может вызывать выработку антител к Стрептокиназе. Это объясняется тем фактом, что он производится из культуры стрептококка, к которому у большинства людей вырабатываются антитела. Такая иммунная реакция может длиться на протяжении нескольких недель и прекращается только через 6 месяцев после введения препарата. Именно поэтому повторное назначение Стрептокиназы не рекомендуется спустя 4-9 месяцев после применения этого тромболитика или АПСАК и после спровоцированных стрептококками заболеваний. Для предотвращения развития аллергических реакций от введения этого тромболитика рекомендуется перед его применением использование антигистаминных средств или кортикостероидов.
Урокиназа является ферментом, который вырабатывается из культур клеток почек. Это вещество активирует плазминоген и способствует его превращению в плазмин.
В отличие от Стрептокиназы, Урокиназа не способствует выработке антител и крайне редко вызывает аллергические реакции. Аналогами этого тромболитика являются: Урокидан, Аббокиназа и др.
Проурокиназа
Проурокиназа является активатором плазминогена и производится из ДНК-рекомбинированных клеток почек человеческого эмбриона. Выпускается две формы этого тромболитика:
- негликолизированная рекомбинантная проурокиназа (саруплаза);
- гликолизированная рекомбинантная проурокиназа.
Обе формы проурокиназы одинаково эффективны, но у гликолизированной наблюдается более быстрое начало действия.
АПСАК ( или ацетилированный плазминоген-стрептокиназный комплекс) — это сочетание комплекса Стрептокиназа-Плазминоген с ацетильной группой, которая обеспечивает более быстрое воздействие этого тромболитика на тромб. Аналогами АПСАК являются: Эминаза, Антистреплаза.
Тканевый активатор плазминогена
Тканевой активатор плазминогена ранее производили из культуры клеток меланомы человека и тканей матки человека. Сейчас этот тромболитик производят из ДНК-рекомбинантных материалов.
Препарат представляет собой сериновую протеазу, которая взаимодействует с плазмином, трипсином и фактором Ха и связывается с фибрином, обеспечивая растворение тромба. Тканевой активатор плазминогена не вызывает выработку антител, аллергические реакции и не влияет на гемодинамику. Согласно данным исследований, этот препарат оказывает более выраженное тромболитическое действие, чем Урокиназа и Стрептокиназа.
Стафилокиназа
Этот тромболитик секретируется различными штаммами золотистого стафилококка, но современная промышленность производит препарат путем ДНК-рекомбинантного метода. В отличие от Стрептокиназы, Стафилокиназа оказывает более выраженное тромболитическое действие и обладает меньшей аллергенностью. Есть данные о том, что этот препарат эффективней Тканевого активатора плазминогена, т. к. у исследуемой группы пациентов с инфарктом миокарда, принимающих данный тромболитик, не отмечалось ни одного летального исхода.
Тромболитики являются высокоэффективными препаратами для лечения многих патологий сердечно-сосудистой системы, сопровождающихся тромбозами. Их своевременное и грамотное применение способно сохранять трудоспособность и жизнь пациентов. Целесообразность назначения этих препаратов должна тщательно оцениваться с учетом всех показаний и противопоказаний.
После завершения тромболитической терапии возможны рецидивы тромбозов, т. к. эти препараты способны растворять тромб, но не препятствуют его повторному образованию. В связи с этим после завершения приема этих препаратов или параллельно с ними больным назначаются антикоагулянты и антиагреганты.
О чем говорит ранняя реполяризация желудочков?
Этот синдром врачи называют болезнью молодых и активных людей. Ранняя реполяризация желудочков жизни не угрожает, но пациенту при обнаружении признаков СРРЖ необходимо пройти всестороннее обследование сердца.
Синдром ранней реполяризации желудочков сердца — это аномалия, при которой у пациента рано возрастает волна возбуждения в субэпикардиальных участках миокарда. Термин ранняя реполяризация желудочков больше характерен для показателей электрокардиограммы. Считается, что внешне симптомы заболевания не проявляются, а если и есть, то на работу человеческого «мотора» не влияют. Часто бывает иначе: пациент ощущает небольшие сбои в работе сердца, но в итоге оказывается, что причина кроется в иных нарушениях.
Суть проблемы
Несколько десятилетий назад ранняя реполяризация желудочков не так сильно волновала врачей, как сейчас. Медики относили этот феномен к небольшим отклонениям или вовсе не считали заболеванием. Угрозы жизни при диагнозе СРРЖ нет.
Ныне этот недуг распространился значительнее. Специалисты связывают такой поворот дел с изменением ритма жизни людей. С каждым десятилетием наша Земля вращается все быстрее и быстрее, говорят доктора. От этого пациентов прибавляется и у кардиологов. СР желудочков сердца сейчас встречается у 8-10% населения всего мира. Раньше этот недуг фиксировали лишь у 2% обследуемых людей.
Возраст пациентов с СРРЖ стремительно снижается, а доктора все больше интересуются происхождением недуга. Синдрому подвержена молодежь, занимающаяся спортом и ведущая очень подвижный образ жизни, но и лежебоки в этот список тоже попадают. Медики полагают, что не нужно впадать в крайности, лучше придерживаться умеренного распорядка.
Ученые, проводившие исследования СРРЖ, предположили, что люди с таким недугом подвержены риску внезапной смерти от сердечного приступа. Всему этому способствует и курение, чрезмерное употребление спиртного, переедание. Если человек с диагнозом синдром ранней реполяризации часто падает в обморок, необходимо пристально обратить внимание на здоровье.
Врачи говорят: если жалоб у пациента нет, а ЭКГ указывает на СРРЖ, можно не проводить лечение, а на время занять наблюдательную позицию.
В случае когда возникают сомнения в здоровье сердца, нужно пройти комплексное обследование.
Все результаты ЭКГ при этом необходимо сохранять для сравнения в будущем.
Причины синдрома РРЖ ученые пока до конца не изучили. Есть факторы, которые влияют на возникновение недуга:
СРРЖ проявляется в нескольких вариантах:
Имеются у недуга и признаки, которые отражены в ЭКГ. Это сугубо медицинские понятия, но по некоторым характеристикам обыватель может понять, в чем дело: изменения зубца T и сегмента ST, в некоторых ответвлениях подъем сегмента ST выше изолинии на несколько мм. Иногда сегмент ST начинает подниматься уже после зазубрины или выпуклость его обращена книзу.
Диагностика
Исследования сердца нынче одним лишь ЭКГ не ограничиваются. Чтобы выявить или подтвердить заболевание, проводят УЗИ сердца, эхокардиографию, мониторирование Холтера, электрофизиологическое исследование. Для более детальной диагностики делаются тесты на велоэргометре с последующей ЭКГ.
Есть еще один метод диагностики реполяризации: пробы с калием. Некоторое время принимают необходимые препараты и делают кардиограмму. Если синдром имеет место, его показатели на ЭКГ усилятся.
Когда по результату ЭКГ доктор заподозрил синдром ранней реполяризации, важно провести подробные обследования на предмет возникновения инфаркта, перикардита. Они часто скрываются именно на СРРЖ.
Большинство кардиологов расценивает раннюю реполяризацию как предвестник более серьезных изменений сердечной мышцы и системы в целом.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наиболее распространенный метод лечения — уничтожение дополнительного пучка, который и дает в ходе кардиограммы нежелательный эффект. Вводят катетер и ликвидируют новообразование.
В качестве терапии применяют эрготропную методику. Пациентам прописывают и антиаритмические таблетки, но чаще за состоянием пациента просто наблюдает кардиолог, периодически проводя обследования сердца.
В качестве важного предостережения и предупреждения всевозможных отклонений в работе сердца при синдроме РРЖ пациентам рекомендовано:
По свидетельству врачей, риск скоропостижной смерти в молодом возрасте от СРРЖ сведен к минимуму. В случае когда пациент не следит за своим здоровьем, много курит и не пренебрегает большими дозами алкоголя, возрастает вероятность следующих осложнений при синдроме РРЖ:
В большинстве случаев и такие заболевания проявляются редко. Необходимо постоянно вести контроль своего состояния здоровья.
Заключение по теме
Довольно редкий синдром ранней реполяризации желудочков, на первый взгляд, не столь серьезная проблема. Если разобраться лучше и внимательно изучить необходимые материалы, прислушаться к мнению специалистов, можно понять, что все не так просто, как кажется.
Медики связывают феномен СРРЖ с более значимыми процессами отклонения работы сердечной системы. Считается, что этот синдром — предвестник весомых проблем. Если обследоваться, наблюдаться у кардиолога и следовать всем рекомендациям доктора, заболевание можно победить.
Что такое инфаркт миокарда с подъемом сегмента ST
Инфаркт миокарда – это внезапная гибель ткани сердечной стенки, что приводит к образованию рубца и последующей функциональности в неполную силу.
Представленное поражение можно выявить с помощью специальных обследований.
Например, самое распространенное и более информационное обследование – это ЭКГ. Оно позволяет выявить и определить, что такое инфаркт миокарда с подъемом сегмента ST.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
К причинам инфаркта специалисты относят такое опасное проявление, как острая ишемия миокарда, что возникает из-за разрыва или расщепления атеросклеротической бляшки с последующим образованием тромба в коронарной артерии.
Посредством нарастания проблемы активированные тромбоциты начинают вырабатывать вазоактивные соединения, которые влекут возникновение сегментарного спазма возле атеросклеротической бляшки. Подобные спазмы приводят к ухудшению общего состояния работы сердца вследствие усугубления ишемии миокарда.
В этот период человек может чувствовать жгучую боль в области груди, которая сигнализирует о выбросе катехоламинов. Подобный выброс влечет развитие тахикардии, а миокард теперь нуждается в поступлении кислорода в больших объемах. Но вследствие вышеизложенных процессов время диастолического наполнения сокращается, уменьшается поступление кислорода, усугубляется развитие ишемии.
Сформировавшаяся ишемия сердца воздействует на дилатацию левого желудочка и влечет ухудшение коронарного кровообращения. Представленные нарушения после перенесенного инфаркта миокарда не могут быстро и в полном объеме обеспечить нормальное кровообращение в зоне ишемии, а это и провоцирует некроз тканей сердечной мышцы.
Классификация
Острый инфаркт миокарда еще совсем недавно подразделялся на две разновидности – крупноочаговый и мелкоочаговый. Представленные разновидности характеризуются площадью поражения, что, как оказалось на практике, тяжело выявить посредством какого-либо обследования.
Так, в качестве основной диагностики выделяют обследование ЭКГ. Здесь было принято решение проводить обследование сразу после поражения и обращать внимание на возникновение или отсутствие патологического рубца Q. Предполагалось, что этот показатель возникает при крупноочаговом поражении, и не появляется при мелкоочаговом проявлении.
Но на деле выяснилось, что представленный тип рубца может возникнуть только через 2-3 дня после перенесенного инфаркта, а это мешает в определении необходимой медикаментозной терапии. Разумеется, в точности мог определить характер поражения патологоанатом, но это уже только в «крайних» случаях, когда медицина оказывалась уже бессильной.
После долгих исследований специалисты пришли к выводу, что обращать внимание при изучении результатов обследования следует на подъем сегмента ST, что указывает на трансмуральную ишемию сердечной мышцы – полное ее поражение, то есть по всей толщине. Отсутствие подъема сегмента ST указывает на частичное поражение сердечной стенки мышцы.
Посредством принятых особенностей обследования специалисты стали подразделять поражения сердечной мышцы на инфаркт миокарда с подъемом сегмента ST и его отсутствием, что влечет существенные отличия в назначенном лечении.
Диагностика
Диагностика острого инфаркта миокарда может быть затруднительной, если характерные симптомы для представленного поражения отсутствуют, а больной жалуется на боль в челюсти или руке. В этом случае он, как правило, обращается за помощью к стоматологу или хирургу, что может отрицательно сказаться на дельнейшем выявлении поражении.
Здесь поможет только бдительность самого специалиста, который посредством собственного визуального осмотра может не обнаружить патологий во вверенной ему области. Своевременное обращение к кардиологу может существенно облегчить участь пациента и предотвратить дальнейшие осложнения.
Так, диагностика больного с перенесенным инфарктом заключается в его обследовании самим специалистом.
Способы лечения инфаркта описаны специалистами-кардиологами в следующей публикации.
При осмотре пациент может жаловаться на такие симптомы, как:
После выяснения всех обстоятельств больному назначается комплексное обследование, что зачастую происходит в условиях стационара.

К методам диагностики относят:
- самый распространенный и простой метод выявления поражения стенки сердечной мышцы;
- однако, здесь есть свои недостатки, поскольку иногда сложно выявить деформацию желудочкового комплекса, невозможно диагностировать переднезадние, циркулярные видоизменения и поражения в «немых» для ЭКГ диагностики зонах.
- обследование проводится с целью оценить сокращения сердечной мышцы;
- здесь же обследование может указать на наличие осложнений в виде аневризмы левого желудочка или дисфункции сосочковой мышцы;
- при помощи эхокардиограммы можно выявить наличие участков некроза (но только больших участков), что подтверждает наличие инфаркта миокарда.
Представленная диагностика поможет составить полную картину произошедших изменений, однако, наличие мелких повреждений или сопутствующих последствий иногда проявляется лишь через несколько дней.
В связи с приведенным фактом больной находится в стационаре до полного выявления диагноза и весь период восстановления, проходя должное лечение.
Рекомендации по лечению инфаркта миокарда с подъемом сегмента ST
Сразу же после диагностирования инфаркта миокарда больному назначается терапия по восстановлению проходимости инфаркт-ассоциированной коронарной артерии. Здесь используются тромболитические препараты или чрескожное коронарное вмешательство.
Медикаментозное лечение заключается в следующих аспектах:
- Купирование болевого синдрома происходит при помощи введения морфина, который вводится внутривенно струйно по 4-8 мг. Если болевой синдром возникает вновь, пациенту назначается дополнительное введение препарата по 2 мг каждые 5-15 минут.
- При развитии возбуждения больному вводятся транквилизаторы, которые снимают представленную нервозность после устранения болевого синдрома.
- Инфаркт миокарда запрещает прием нестероидных противовоспалительных средств, поскольку подобными действиями возникает риск увеличения смертности вследствие повторного инфаркта миокарда, разрыва стенки сердца и прочих осложнений. Исключением выступает аспирин, который применяется в дозировке от 160 до 325 мг. Также возможно внутривенное введение аспирина с дозировкой 250-500 мг.
- При наличии одышки и развития сердечной недостаточности проводят оксигенотерапию при помощи носовых катетеров при соблюдении оптимальной скорости в 2-4 л/мин.
- Клопидогрель с нагрузкой в 300 мг помогает в восстановлении пациентов моложе 75 лет. При повышении сегмента ST для пациентов старше 75 лет назначается клопидогрель в дозировке 75 мг.
- При наличии артериальной гипертензии и тахикардии пациенту назначаются ?-адреноблокаторов.
- Довольно часто пациенты еще до инфаркта миокарда принимали в качестве профилактики ингибиторы АПФ или сартаны. Сразу же после перенесенного поражения их применение не заканчивается.
- Используется антикоагулянтная терапия в виде введения эноксапарина внутривенно по 30 мг по 2 раза в сутки. Лечение пациентов в возрасте младше 75 лет проходит болюсно, то есть введение препаратов осуществляется быстро. В то же время, пациенты старше 75 лет плохо переносят подобные введения препарата, а значит, им вводится раствор капельным путем.
Лечение инфаркта миокарда запрещает применение:
- внутримышечных инъекций, поскольку это может привести к кровоизлиянию и кровотечению;
- больному не рекомендованы назначения дигидропиридиновых антагонистов кальция больным после перенесенного инфаркта миокарда;
- под запретом или с особенной аккуратностью используется магний и лидокаин для лечения больных.
Описание коронарного инфаркта миокарда вы можете найти по ссылке.
Почему после инфаркта у человека часто диагностируют стенокардию — читайте тут.
Лечение и восстановление больных после перенесенного инфаркта миокарда требует длительного времени на проведение процедур, а также комплексное обследование и соблюдение больным всех рекомендаций специалиста.
http://serdce.hvatit-bolet.ru/infarkt-miokarda-s-podemom-segmenta-st.html
Инфаркт миокарда с подъемом сегмента st рекомендации
Каковы диагностические ЭКГ-критерии инфаркта миокарда с подъемом сегмента ST? Неофициальные диагностические критерии ИМ с подъемом сегмента ST могут базироваться на известных критериях назначения тромболитической терапии, которые были сформулированы в конце 1980-х — начале 1990-х годов. К этим критериям относится наличие определенных клинических симптомов, заставляющих предположить развитие ИМ в течение предшествующих 12 часов, а также:
— Подъем сегмента ST более 0,1 мВ (1 мм) по крайней мере в двух соседних отведениях (например, в отведениях III и aVF или в V2 и V3) (обратите внимание, что в рекомендациях ESC по ИМ с подъемом ST в качестве диагностического критерия указывается подъем сегмента ST на 0,2 мВ и более в отведениях V1-V3 или на 0,1 мВ — в других отведениях).
— Свежая или предположительно свежая полная блокада левой ножки пучка Гиса.
Часто ли у больного с инфарктом миокарда с подъемом сегмента ST на ЭКГ выявляется интракоронарный тромбоз? Да. Большинство случаев инфаркта миокарда с подъемом ST обусловлено растрескиванием, надрывом или полным разрушением коронарной бляшки, что приводит к тромбообразованию на пораженном участке сосудистой стенки и окклюзии сосуда.

По данным ангиоскопии коронарный тромбоз выявляется более чем в 90% случаев инфаркта миокарда с подъемом сегмента ST (в противоположность этому, при остром коронарном синдроме без подъема сегмента ST коронарный тромбоз выявляется только в 35-75% случаев, а при стабильной стенокардии — только у 1% больных).
Что такое первичное чрескожное коронарное вмешательство? Термином первичное чрескожное коронарное вмешательство обозначается стратегия, согласно которой пациент, поступивший с картиной развивающегося ИМ с подъемом сегмента ST, направляется непосредственно в лабораторию катетеризации сердца с целью немедленного выполнения механической реваскуляризации миокарда с помощью баллонной ангиопластики, коронарного стентирования или иных манипуляций подобного рода.
При этом пациент не получает тромболитической терапии на этапе транспортировки в стационар или в отделении интенсивной терапии, а сразу госпитализируется в лабораторию катетеризации сердца для выполнения чрескожное коронарное вмешательство. В исследованиях было показано, что эффективность первичного чрескожное коронарное вмешательство, выполняемого опытным специалистом в составе опытной бригады и в максимально сжатые сроки, превышает эффективность стандартной тромболитической терапии.
Какие обстоятельства следует учитывать в качестве противопоказаний к тромболитической терапии? Принимая решение о проведении тромболитической терапии, следует учитывать наличие абсолютных и относительных противопоказаний. Как и можно ожидать, противопоказания базируются главным образом на оценке риска и возможных последствий кровотечений, которые могут развиться в результате тромболитической терапии.
http://medicalplanet.su/cardiology/infarkt_s_podiemom_segmenta_st.html
Диагностика и лечение больных ОИМ с подъемом сегмента ST на ЭКГ
Содержание
ОКСпST и ОКСбпST
О соотношении диагностических терминов \»ОКС\» и \»ИМ\»
3. Некоторые звенья патогенеза ОКСпST (ИМпST)
4. Клиническая картина
4.1. Прединфарктный период. Нестабильная стенокардия
4.2. Классический (типичный) вариант ИМпST
4.3. Атипичные формы ИМпST
5. Диагностика ИМпST
5.2. Физикальное исследование
5.3. Клеточный состав крови и СОЭ
5.4. Повышение температуры тела
5.6. Биохимические маркеры некроза миокарда
5.7. Рентгенография органов грудной клетки
5.9. Радионуклидные методы
5.10. Мультиспиральная компьютерная томография. Магнитно-резонансная томография
5.11. Дифференциальная диагностика
5.12. Оценка размеров очага поражения
6. Общие принципы организации медицинской помощи больным ИМпST
6.1. БРИТ для коронарных больных
6.1.1. Расположение и планировка БРИТ
6.1.2. Оборудование БРИТ
6.1.3. Персонал БРИТ
6.1.4. Некоторые вопросы организации работы БРИТ
6.1.5. Длительность пребывания в БРИТ
7. Оценка тяжести состояния (прогноза) больного в начальном периоде заболевания
8. Лечение в начальном периоде заболевания
8.1. Обезболивание. Седативная терапия
8.3. Органические нитраты
8.5. Парентеральное введение антикоагулянтов
8.6. Блокаторы ?-адренергических рецепторов
8.7. Ингибиторы РААС
8.8. Профилактика ФЖ
8.9. «Метаболическая» терапия и контроль уровня глюкозы в крови
8.10. Соли магния
8.11. Блокаторы кальциевых каналов
8.13. Физическая активность
8.15. Регуляция физиологических отправлений
9. Восстановление коронарной перфузии
9.1. Общая концепция
9.2. Значение фактора времени
9.3. Показания к реперфузионному лечению
9.4. ТЛТ. Показания, противопоказания
9.5. Тромболитические препараты. Схемы лечения
9.6. Сопутствующая терапия
9.7. Осложнения ТЛТ
9.7.1. Тактика после проведения ТЛГ
9.8. Диагностика и оценка восстановления перфузии миокарда
9.9. Реперфузионный синдром. Феномен “no-reflow”
9.11. Хирургическая реваскуляризация миокарда
10. Осложнения ИМ
10.1.2. Застой крови в малом круге кровообращения. Отек легких.
10.1.3. Контроль за центральной гемодинамикой и некоторыми другими физиологическими показателями
10.2. Лечение острой СН
10.2.1. Лечение шока
10.2.1.1. Лечение артериальной гипотензии и кардиогенного шока, в основе которых лежит относительная или абсолютная гиповолемия
10.2.1.2. Лечение шока, обусловленного снижением функциональной способности ЛЖ
10.2.1.3. Лечение артериальной гипотензии и шока при тахи- и брадиаритмиях
10.2.2. Лечение отека легких
10.3. Разрывы сердца
10.3.1. Разрыв МЖП
10.3.2. Инфаркт сосочковой мышцы; разрыв сосочковой мышцы
10.3.3. Разрыв наружной стенки ЛЖ (внешний разрыв сердца)
10.4. Острая аневризма ЛЖ
10.5. Артериальные ТЭ
10.8. ИМ правого желудочка
10.9. Повторная ишемия миокарда. Ранняя постинфарктная стенокардия. Повторный ИМ
10.10. Нарушения ритма и проводимости сердца.
10.10.1. Наджелудочковые аритмии.
10.10.2. Желудочковые аритмии.
10.10.2.3. Ускоренный идиовентрикулярный ритм.
10.10.3.1. Синусовая брадикардия.
10.10.3.2. Нарушения предсердно-желудочковой и внутрижелудочковой проводимости
11. Лечение в обычных палатах кардиологического отделения.
11.3. Блокаторы ?-адренергических рецепторов.
11.4. Органические нитраты.
11.5. Блокаторы РААС.
11.6. Гиполипидемическая терапия.
11.7. Другие лекарственные средства.
11.8. Сроки пребывания в стационаре.
12. Оценка состояния больного перед выпиской из стационара.
12.1. Оценка функции ЛЖ. Выявление и оценка жизнеспособного миокарда.
12.3. Оценка и прогнозирование нарушений ритма и проводимости..
13. Лечение больных ИМпST после выписки из стационара.
13.1. Контроль АД.
13.2. Физическая активность.
13.5. Контроль массы тела.
13.6. Воздействие на липидный профиль
13.9. Блокаторы ?-адренергических рецепторов
13.10. Ингибиторы РААС
13.11. Лечение нарушений ритма сердца и профилактика ВСС
13.12. Лечение СД
13.13. Прочее медикаментозное лечение
13.14. Профилактика гриппа
Приложение 1. Критерии инфаркта миокарда
Приложение 2. Клиническая классификация типов ИМ
Приложение 3. Заболевания и состояния, затрудняющие ЭКГ диагностику ИМпST
Приложение 4.Причины повышения уровня сердечных тропонинов в крови
Приложение 5. Лечение неосложненного ИМпST на догоспитальном этапе
Приложение 6. Выбор реперфузионного лечения при ИМпST
Приложение 7. Оценка прогноза больного ИМпST в ранние сроки заболевания
Приложение 8. Формулы расчета клиренса креатинина и скорости клубочковой фильтрации
Приложение 9. Классификации тяжести кровотечени
Приложение 10. Степень коронарного кровотока по критериям TIMI
Приложение 11. Медикаментозное лечение ИМпST
Приложение 12. Правила перехода с парентерального введения антикоагулянтов на антагонисты витамина К
Приложение 13. Начальная энергия электрического разряда при устранении аритмий, не связанных с остановкой кровообращения







